Ежегодно от нозокомиальных инфекций в мире погибает порядка 700 тысяч пациентов. Для сравнения: от кори — 130 тысяч, от онкологии — 8,2 миллиона. Но при существующих темпах развития резистентности к 2050 году по частоте летальности мультирезистентные инфекции обгонят онкологические заболевания. А ежегодное количество смертей от внутрибольничных инфекций (ВБИ) увеличится до 10 миллионов. Каждые три секунды в мире от них будет умирать один человек.
Сегодня специалисты видят решение проблемы мультирезистентности в рациональной антимикробной терапии и повсеместном внедрении инфекционного контроля. Это две стороны одной медали. В настоящее время в Беларуси разработан проект Временного руководства по инфекционному контролю. В редакции «МВ» собрались специалисты, чтобы поговорить о том, как обстоят дела с инфекционным контролем в наших стационарах и найти действенные способы улучшить ситуацию.
Насколько эффективен инфекционный контроль в наших стационарах?

Игорь Карпов: Одним из передовых учреждений по инфекционному контролю в нашей стране, безусловно, является РНПЦ детской онкологии, гематологии и иммунологии, поскольку они занимаются чрезвычайно тяжелыми и очень разнообразными проблемами иммуносупрессивных детей.

Алла Дашкевич: Система инфекционного контроля в больницах у нас функционирует, но ее эффективность в разных организациях здравоохранения очень отличается.
В эту систему входят 8 стандартов (компонентов):
1) организация (в т. ч. распределение обязанностей) и управление системой инфекционного контроля;
2) выявление, регистрация и учет внутрибольничных инфекций (нозокомиальных или инфекций, связанных с оказанием медицинской помощи);
3) микробиологический мониторинг (микробиологическое обеспечение);
4) эпидемиологический мониторинг или анализ;
5) санитарно-противоэпидемические, в т. ч. профилактические мероприятия;
6) обучение персонала;
7) охрана здоровья персонала;
8) охрана здоровья пациентов.
Сегодня мы отмечаем, что в большинстве организаций система действует в виде отдельных элементов: к примеру, хорошо отлажено обучение персонала, но есть вопросы по микробиологическому мониторингу. Или отлично функционирует ряд стандартов (система обучения персонала, микробиологическое обеспечение, охрана здоровья персонала), а вот с регистрацией ВБИ есть вопросы. В последние годы в Беларуси ежегодно фиксируются 100–200 случаев ВБИ, что не отражает реальной эпидемиологической ситуации.

Василий Захаревич: По оценкам зарубежных коллег, от 5 % до 15 % госпитализированных пациентов получают внутрибольничные инфекции. Можно посчитать, сколько в учреждении госпитализаций, и определить 5 %. Это будет истинная минимальная частота ИСМП. Поэтому надо говорить о том, что на практике регистрация ИСМП почти не выполняется. Отсутствие регистрации ведет к иллюзии (и она существует уже не один десяток лет!), что у нас нет ИСМП. И как выделять человеческие и финансовые ресурсы на борьбу с тем, чего нет?
Кроме того, знания наших специалистов о мероприятиях инфекционного контроля (ИК) скудные и устаревшие. Хотя тема более чем актуальная: сегодня во всем мире люди все чаще гибнут от мультирезистентных инфекций.
Для того чтобы наши врачи начали регистрировать случаи ВБИ, надо не наказывать, а разбираться в причинах. В том числе как организована служба инфекционного контроля в конкретном стационаре, хватает ли технических возможностей и знаний у медработников.
Внутрибольничные инфекции называют нозокомиальными (инфекции, связанные с оказанием медицинской помощи (ИСМП)).
Это инфекционные заболевания, развившиеся:
- у пациента при оказании медпомощи медицинскими работниками как в организациях, осуществляющих медицинскую деятельность, так и вне их;
- лица, осуществляющего уход за пациентом в больничной организации здравоохранения;
- работника организации здравоохранения в результате осуществления им профессиональной деятельности.
Что мешает реализовывать инфекционный контроль?
Алла Дашкевич: Прежде всего то, что сотрудники не понимают, зачем нужен инфекционный контроль, у многих еще не сформировано восприятие этой системы как инструмента, который при минимальных вложениях позволяет получить весомый результат в предупреждении ИСМП, развитии устойчивости микроорганизмов к антибактериальным препаратам. Человека нельзя заставить делать то, чего он не понимает, во что не верит. Даже административным ресурсом и под угрозой наказания. В отделениях реанимации, может быть, мешает банальная нехватка времени.
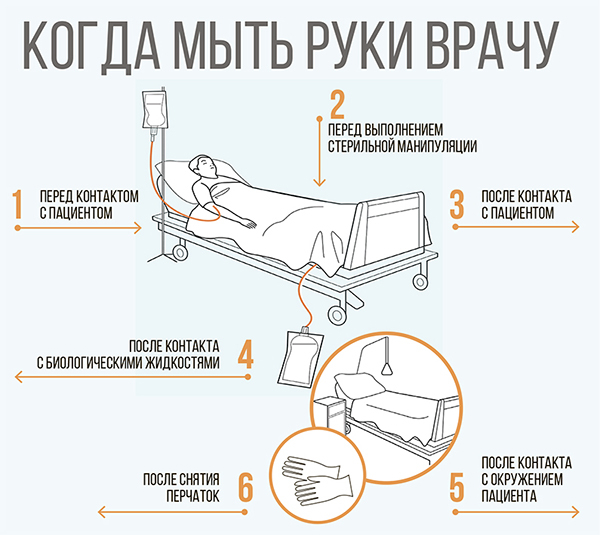
Василий Захаревич: В США как-то подсчитали, сколько раз медсестра в реанимации обрабатывает руки за 12-часовую смену. Оказалось, от 50 до 100. И это в США, где условно три медсестры на одного пациента. У нас наоборот: три пациента на одну медсестру. У нас человеческие ресурсы этого не позволяют. Не стоит от людей требовать невыполнимого. И того, что не сможете проконтролировать, требовать тоже не стоит. Для гигиены рук достаточно просто обработать их антисептиком.

Юрий Панасюк: Само слово «контроль» у нас ассоциируется с проверкой деятельности в организации с целью наказать за недостижение каких-то результатов. Хотя речь идет совсем о другом — о том, что нужно контролировать инфекцию.
Если разбираться, почему инфекционный контроль у нас работает не вполне эффективно, то отмечу, что у большинства медиков нет стимула после основной работы дополнительно заниматься мероприятиями инфекционного контроля. Условно говоря, будут они это делать или не будут — ничего не изменится: ни зарплата, ни премия не вырастут, чтобы можно было стимулировать заинтересованного сотрудника.
Василий Захаревич: И в этом корень проблемы. Сейчас у нас все держится на голом энтузиазме. А он заканчивается рано или поздно.
Сегодня в республике специалистов по инфекционному контролю, по сути, нет. Самый простой и эффективный способ их появления — финансовая стимуляция и поддержка идей заинтересованных специалистов, тех, кто готов расти профессионально. Необходим реально работающий механизм дифференцированной оплаты труда согласно квалификации, навыкам, стремлению к развитию и т. д. Выполнение базовых мер инфекционного контроля выступает в том числе мерилом профессионализма врача и медсестры.
Инфекционный контроль в условиях ограниченных ресурсов
Что приносит самые высокие результаты?
1. Легкий доступ к средствам гигиены.
2. Соблюдение норм гигиены старшим персоналом.
3. Положительное отношение руководителя.
4. Осознание, что за работой наблюдают.
5. Желание стать образцом для подражания.
6. Обучение наставником.
Что необходимо для эффективного инфекционного контроля?
Образование
Игорь Карпов: Первое, что необходимо, — знания, понимание важности инфекционного контроля, в том числе правильной обработки рук. Это 80 % успеха в контроле за инфекцией.
Василий Захаревич: В этом и парадокс. Мы выполняем высокотехнологичные операции, но не всегда соблюдаем базовые принципы гигиены рук, в результате пациенты могут погибнуть из-за нозокомиальной инфекции.
На практике получается, что вчерашних студентов мы должны заново учить правильной гигиене рук уже на местах, в стационарах. Потому что после университетов у них нет понимания важности этой процедуры.
Алла Дашкевич: И в медицинских колледжах, и в университетах тема инфекционного контроля затрагивается, но недостаточно. Мы наблюдаем, что действительно к моменту окончания учебы у выпускников нет целостного понимания системы инфекционного контроля.
Игорь Карпов: Про нозокомиальные инфекции на кафедре инфекционных заболеваний БГМУ начинают говорить примерно с четвертого, а чаще с пятого курса. На шестом курсе есть интересный цикл для терапевтов, однако он не затрагивает будущих хирургов и гинекологов. Я считаю, что это неправильно. Информирование по инфекционному контролю должно проводиться на более ранних курсах. Студент должен четко понимать, зачем правильно мыть руки и почему без этого нельзя.
Василий Захаревич: Нужно учить этому на каждой профильной кафедре, начиная с третьего курса, когда студент впервые попадает к пациентам. Тогда за 4 года привычка правильной гигиены рук дойдет до автоматизма.
Алла Дашкевич: На кафедре эпидемиологии и микробиологии БелМАПО организованы недельные курсы повышения квалификации по вопросам инфекционного контроля для руководителей организаций здравоохранения, их заместителей, врачей любого профиля.
Юрий Панасюк: Добавлю, что достойную подготовку специалистов инфекционного контроля проводят наши коллеги из Москвы на специализированных курсах. Например, есть практика направления специалистов к Ольге Ершовой, клиническому эпидемиологу Национального медицинского исследовательского центра нейрохирургии им. академика Н. Н. Бурденко. Мы в нашем учебно-образовательном центре можем читать лекции на тему работы отделения инфекционного контроля.
Технические условия и поддержка администрации
Василий Захаревич: Часто у администрации возникает соблазн сэкономить на одноразовых халатах, повязках. Приоритет отдается терапии уже развившихся инфекций, а не их профилактике. Надо помнить, что терапия обходится гораздо дороже.
Алла Дашкевич: Санитарно-эпидемиологическим законодательством предусмотрено нахождение сотрудников на рабочих местах в чистой санитарной одежде (халатах, костюмах). В одних учреждениях ее стирка и обработка осуществляется в собственных прачечных, в других — по договору в учреждениях, предоставляющих такие услуги. Вместе с тем иногда работники организаций здравоохранения стирают халаты и костюмы дома. В разработанном проекте специфических санитарно-эпидемиологических требований к организациям, осуществляющим медицинскую, фармацевтическую деятельность, мы предусмотрели возможность установки в структурных подразделениях стиральных машин (создание мини-прачечных) для стирки санитарной одежды.
Отдельно хочу сказать про перчатки. На сегодняшний день у нас используются одноразовые перчатки, т. е. один пациент — как минимум одна пара перчаток (при проведении гигиенических процедур — несколько пар). Проводить обработку перчаток антисептиком вместо того, чтобы надеть новые, недопустимо.
Юрий Панасюк: В идеале при каждом контакте с пациентом — носителем госпитальных штаммов (а это далеко не все пациенты, которые лежат в стационаре: из 200 их может быть от 1 до 10) — нужно надевать одноразовый халат. Сразу после контакта он должен скручиваться наружной поверхностью внутрь и отправляться на утилизацию.
Команда специалистов
Алла Дашкевич: Систему инфекционного контроля невозможно выстроить в одиночку. Нужна мультидисциплинарная команда специалистов. В настоящее время практически в каждом стационаре Минска есть врач-эпидемиолог. По республике можно насчитать около 20 клиник со штатным эпидемиологом. Для организации и обеспечения системы инфекционного контроля этого недостаточно. Целесообразно создать в каждом учреждении (по крайней мере в крупном) отдельное структурное подразделение в составе клиницистов, эпидемиолога, микробиолога, клинического фармаколога и инфекциониста.
Василий Захаревич: В эту команду должны входить только те специалисты, которые реально заинтересованы в получении конкретных результатов. Было бы идеально, чтобы ее возглавлял эпидемиолог, специализирующийся на внутрибольничных инфекциях, или инфекционист. Повторюсь, сегодня в республике таких специалистов нет.
Игорь Карпов: Многих моих коллег в профессии держит окончательный результат. Чехов сказал: «У врача бывают отвратительные дни и часы, не дай бог никому этого». Но и радость у нас тоже бывает. Ни с чем не сравнимый позитив возникает, когда сложный пациент, в которого вложено столько усилий и знаний, идет на поправку. Помочь ему в этом — наша общая задача.
Фото Евгения Креча, «МВ».