Выступая на 14-й Международной конференции Евразийской ассоциации терапевтов «Терапевтические аспекты кардиологической практики», профессор кафедры внутренних болезней № 1 Ростовского госмедуниверситета, главный внештатный терапевт Южного федерального округа (Россия), доктор мед. наук Анна Чесникова отметила, что, на ее взгляд, проблема взаимодействия лекарственных средств и алкоголя обсуждается незаслуженно редко, и свой доклад посвятила именно этому вопросу.
Что показывают исследования
 В ряде исследований продемонстрирована важность выявления взаимодействия алкоголя и лекарственных препаратов. К примеру, это национальная репрезентативная выборка (n=3185) пожилых людей (пациентов старше 60 лет) в Ирландии (BMC Geriatrics, 2014).
В ряде исследований продемонстрирована важность выявления взаимодействия алкоголя и лекарственных препаратов. К примеру, это национальная репрезентативная выборка (n=3185) пожилых людей (пациентов старше 60 лет) в Ирландии (BMC Geriatrics, 2014).
Итак, проводилась оценка употребления алкоголя: непьющий, умеренно пьющий, злоупотребляющий. Все пациенты при этом принимали лекарственные препараты. 60 % участников указали сопутствующее употребление алкоголя, в 28 % случаев — злоупотребление алкогольными напитками.
В каждом пятом случае злоупотребление алкоголем сочеталось с приемом антикоагулянтов, антиагрегантов и препаратов для лечения сердечно-сосудистых заболеваний. В 16 % случаев пациенты употребляли алкоголь на фоне приема препаратов для лечения заболеваний центральной нервной системы.
В публикации по итогам исследования отмечен повышенный риск воздействия алкоголя на фоне приема лекарства у курильщиков и людей с сопутствующими заболеваниями: сахарным диабетом, артериальной гипертензией, язвенной болезнью, заболеваниями печени, депрессией, подагрой, раком молочной железы и т. д. То есть очевидна проблема высокого риска взаимодействия алкоголя и лекарств, особенно у пожилых пациентов, которые, как правило, принимают большое количество препаратов. И это нельзя не учитывать, знание потенциальных рисков и обучение пациентов очень важны.
Вот другое исследование (BMJ Open, 2020), опять же проведенное в Ирландии (страна, по-видимому, активно занимается этой проблемой). Здесь также анализировали распространенность потенциально серьезных взаимодействий между алкоголем и лекарствами у пожилых людей, проводили поперечное исследование. Участие в нем приняли 1 599 пациентов в возрасте старше 65 лет, обратившихся с рецептами в аптеки, 55 % из них (n=884) — женщины.
Исследователи определяли критерии (n=38) потенциально серьезных взаимодействий алкоголя и лекарств (POSAMINO). Результаты: общая распространенность POSAMINO — 28 %, при этом 10 % подвергались риску по одному критерию POSAMINO, 18 % — по двум или более критериям. Взаимодействие чаще всего связано с сердечно-сосудистыми препаратами (19 %) и препаратами для лечения заболеваний ЦНС (15 %).
Таким образом, у пожилых людей повышен риск потенциально серьезных взаимодействий алкоголя с лекарствами, особенно препаратами для лечения ССЗ и заболеваний ЦНС, что приводит к увеличению риска ортостатической гипотензии, желудочно-кишечных кровотечений и к повышению седативного эффекта. Применение критериев оценки потенциально серьезных взаимодействий алкоголя и лекарств может облегчить стратификацию для пожилых людей и определить приоритетность скрининга на алкоголь для тех, кто подвергается наибольшему риску неблагоприятного взаимодействия.
Особенности метаболизма
В метаболизме алкоголя участвуют этанол-метаболизирующие ферменты: 7 классов алкогольдегидрогеназ и CYP 2E1 цитохрома Р450. Изоформа цитохрома CYP 2E1 участвует в атерогенезе — окислении холестерина липопротеинов низкой плотности (ХС ЛПНП). Индукция фермента под влиянием алкоголя стимулирует окисление ХС ЛПНП, стимулирует формирование пенистых клеток, способствует образование атеросклеротических бляшек. И у пациентов, злоупотребляющих алкоголем, высок риск развития ишемической болезни сердца всех форм и особенно инфаркта миокарда.
Влияние на фармакодинамику и фармакокинетику
Каким же образом может осуществляться влияние этанола на фармакодинамику и фармакокинетку лекарственных препаратов? Это изменение структуры и функции клеточных мембран; изменение структуры и функции различных рецепторов (опиоидных, дофаминовых, адренергических, ГАМК-ергических); изменение структуры и функции ферментов (натрий-калиевой аденозинтрифосфатазы, ацетилхолинэстеразы, аденилатциклазы); изменение структуры потенциал-зависимых ионных каналов (подобных кальциевым).
Особое внимание следует обратить на индукцию или ингибирование микросомальных ферментов печени — изменение скорости и уровня биотрансформации лекарств. Кроме того, снижается всасывание лекарств в желудке; проявляется суммированный и/или потенцированный синергизм со всеми средствами, оказывающими угнетающее действие на ЦНС, а также вазодилататорами.
Взаимодействие лекарств и алкоголя — это прямая несовместимость (антагонизм), образование токсичных веществ, нарушение метаболизма лекарств. Фармакокинетическое взаимодействие может быть так называемым антабусоподобным (антабус — препарат для лечения алкогольной зависимости). Это можно сказать и в отношении применения одновременно с алкоголем метронидазола, цефалоспоринов, хлорамфеникола, фуразолидона, клотримазола. Развивается так называемый синдром ацетальдегида в виде жара, озноба, одышки, сердцебиения, страха и т. д.
Проблемы лекарственных взаимодействий
Особое внимание нужно обратить на взаимодействие лекарственных препаратов и алкоголя, когда алкоголь может индуцировать или ингибировать необходимую для метаболизма лекарств систему микросомальных ферментов (цитохромов).
За метаболизм многих лекарственных препаратов отвечает группа ферментов цитохрома Р450 (СYP450). В метаболизме лекарств участвуют шесть изоформ: СYP1А2, СYP2С9, СYP2С19, СYP2D6, СYР2Е1 и наиболее активная изоферментная система СYP3А4, через которую метаболизируется наибольшее количество лекарственных препаратов.
На активность цитохрома Р450 оказывает влияние множество факторов: алкоголь, курение, возраст, генетика, нарушение функций печени и почек, питание. Эти факторы отвечают за формирование индивидуальных особенностей работы ферментов Р450 и определяют эффекты лекарственного взаимодействия у конкретного пациента.
Рассмотрим механизмы метаболизма лекарств при участии ферментной системы цитохрома Р450, в частности, системы 3А4. Итак, субстрат-объект — липофильное лекарство (аторвастатин, симвастатин), требующее метаболизма через систему цитохрома Р450. Образуются активные гидрофильные метаболиты, экскретируемые почками. Таким образом, алкоголь — ингибитор изоформ цитохрома Р450. К чему приводит замедление метаболизма? К тому, что повышается концентрация препарата в крови, уровень в плазме субстрата-объекта, растет риск развития побочных эффектов.
И наоборот, алкоголь может выступать индуктором. В этой ситуации метаболизм лекарственных препаратов ускоряется, уменьшается их концентрация, и препараты не успевают оказать воздействие, которое мы ожидаем. То есть алкоголь в этом случае — индуктор изоформ цитохрома Р450.
Зависимость от количества и частоты приема алкоголя
Когда алкоголь выступает как ингибитор, а когда — как индуктор? Если он принимается в больших дозах однократно, редко, то он выступает как ингибитор изоферментов цитохрома Р450. Если же алкоголь принимается часто, длительное время в небольших дозах, практически ежедневно, то он является индуктором и ускоряет метаболизм лекарственных препаратов. Происходит индукция СYР2Е1 (возможно, в 10 раз), всех изоферментов цитохрома Р450.
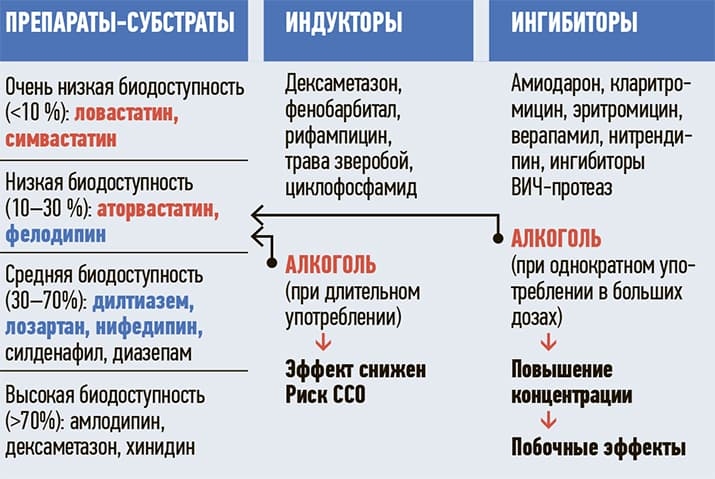
Например, рассмотрим цитохромную систему СYP3А4 при приеме препаратов-субстратов. Это и статины (симвастатин, аторвастатин), антигипертензивные препараты (тот же фелодипин) (см. рис. 1). Если алкоголь выступает в качестве индуктора (длительное применение в небольших количествах), то в этой ситуации препараты быстро метаболизируются, не успевая оказывать должного действия.
Эффект снижен, повышен риск сердечно-сосудистых осложнений. Если пациент принимает алкоголь редко, однократно, но в больших количествах, то выступает как ингибитор, замедляет метаболизм лекарственного препарата. Повышается концентрация препарата в крови, и это приводит к риску развития побочных эффектов.
Рисунок 1. Метаболизм лекарств с помощью СYP3А4.
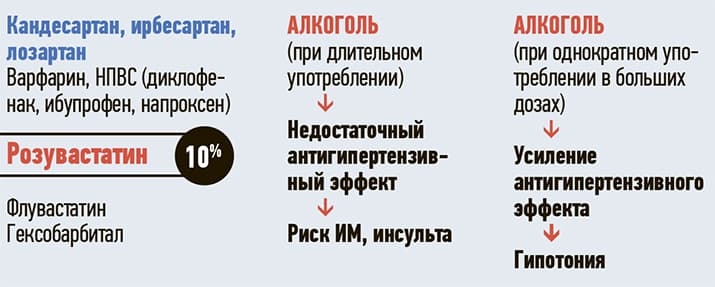
Другая изоферментная система — СYP2С9, через которую метаболизируются, например, хорошо известные сартаны (ирбесартан, лозартан и другие препараты). Кстати говоря, через эту систему метаболизируется и розувастатин (см. рис. 2), но только лишь на 10 %, поэтому у этого статина малый риск лекарственных взаимодействий.
Итак, если применяются эти препараты и длительно употребляется алкоголь, то он выступает как индуктор, это ускоряет метаболизм препаратов, снижает антигипертензивный эффект, возможно резкое развитие инфаркта, инсульта, сердечно-сосудистых осложнений. Когда алкоголь выступает как ингибитор, замедляя метаболизм в отношении этих препаратов, усиливается антигипертензивный эффект, развивается гипотония. Но и в отношении других препаратов повышается риск побочных эффектов.
Рисунок 2. Метаболизм лекарств с помощью СYP2С9 (розувастатин).
Через эту же систему — СYP2С9 — метаболизируется, например, и варфарин (см. рис. 3). Важно контролировать концентрацию с помощью показателя МНО и учитывать влияние алкоголя. Длительный прием небольших доз алкоголя приводит к быстрому выведению препарата, нет должного эффекта, повышается риск инсульта и тромбоэмболических осложнений.
Рисунок 3. Метаболизм лекарств с помощью СYP2С9 (варфарин).
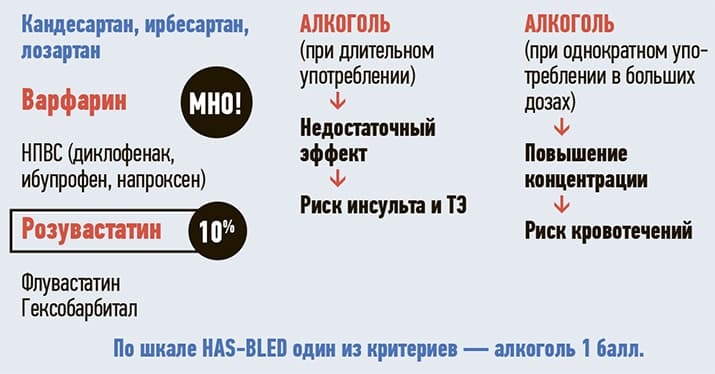
Если человек принял много алкоголя однократно (на праздник, например), то можно ожидать ингибирования изоферментной системы СYP2С9, замедления метаболизма варфарина. Повышение его концентрации усиливает риск кровотечений. По шкале оценки рисков кровотечения HAS-BLED один из критериев — именно алкоголь.
И еще одна изоферментная система — СYP2D6. Это бета-блокаторы, антиаритмические препараты (см. рис. 4). При их приеме также важно учитывать влияние алкоголя, когда при длительном его употреблении наблюдается недостаточный эффект лекарства (риск сердечно-сосудистых осложнений), при однократном употреблении алкоголя в больших дозах — повышение концентрации препарата (риск гипотонии, брадикардии).
Рисунок 4. Метаболизм лекарств с помощью СYP2D6.

Взаимодействие с некоторыми препаратами
Аспирин и алкоголь — актуальнейшая тема.
Совместное действие аспирина и алкоголя повышает риск развития язвенной болезни, кровотечений, синдрома Мэллори — Вейсса (желудочно-пищеводный разрывно-геморрагический синдром).
Установлено, что алкоголь подавляет продукцию тромбоксана и усиливает антиагрегантный эффект ацетилсалициловой кислоты, при этом выявлено дозозависимое потенцирование действия ацетилсалициловой кислоты этанолом.
Еще одна важная проблема: взаимодействие нитроглицерина и алкоголя. Их применять одновременно нельзя: этанол усиливает гипотензивный эффект препарата. Резкое падение АД на фоне опьянения чревато последствиями, требующими экстренного врачебного вмешательства. Являясь вазодилататором, этанол усиливает сосудорасширяющий эффект препарата, что может привести к резкому падению АД, вплоть до развития ортостатического коллапса.
Головная боль при сочетании нитроглицерина и алкоголя становится невыносимой, а купирование сердечных болей с помощью нитроглицерина у пациентов, находящихся в состоянии алкогольного опьянения, может привести к развитию тяжелых осложнений.
Следующее — ингибиторы ангиотензинпревращающего фермента (ИАПФ). Так, при употреблении каптоприла и алкоголя последствия непредсказуемы. На фоне приема большой дозы алкоголя действие препарата может усиливаться, а это означает быструю передозировку и гипотонию. Ослабление эффекта при длительном употреблении спиртных напитков чревато гипертоническим кризом. Пациентам с артериальной гипертензией рекомендуется категорически воздерживаться от спиртного!
Сахароснижающие препараты и алкоголь: при периодическом употреблении в больших дозах происходит взаимное усиление гипогликемического эффекта алкоголя и противодиабетических средств, включая инсулин, вплоть до развития гипогликемической комы; производные сульфонилмочевины при приеме с алкоголем могут вызывать антабус-алкогольную реакцию. При длительном употреблении алкоголь индуцирует метаболизм лекарственных препаратов — повышение уровня глюкозы в крови.
Умеренное количество — тоже риск
Любая доза алкоголя приносит вред. Так, связь между количеством потребляемого алкоголя и риском развития новых случаев фибрилляции предсердий (ФП) у пациентов с ССЗ можно проследить по результатам вторичного анализа данных об участниках исследований ONTARGET и TRANSCENT (Liang Y. и др., 2012). В анализ включены данные 30 433 участников (в 733 центрах в 40 странах) двух рандомизированных количественных исследований с применением блокаторов ренин-ангиотензин-альдостероновой системы (РААС). Были обследованы лица 55 лет и старше, в анамнезе у которых ССЗ или СД с признаками поражения органов-мишеней. При включении в исследование у больных не было ФП.
В ходе исследования участники заполняли анкету, в которой указывали данные о низком (менее одной дозы в неделю), среднем (до 2 доз для женщин и до 3 доз для мужчин в день) и высоком (более 2 доз для женщин и более 3 доз для мужчин в день) уровне алкоголя. Употребление алкоголя считали регулярным при приеме хотя бы одной дозы в неделю: стандартного стакана пива (335 мл), вина (150 мл) или 45 мл крепкого алкоголя. Низкий уровень потребления алкоголя оказался у 62 % обследованных, средний — у 36 %, высокий — у 2 %.
Доказано, что чем больше доза алкоголя, тем выше риск развития ФП. Новые случаи развития ФП наблюдались у 2 093 участников (6,9 %). При низком уровне потребления алкоголя наблюдалось 14,5 случая на 1000 человеко-лет, при среднем — 17,3, при высоком — 20,8.
У людей 55 лет и старше с ССЗ или СД употребление умеренного или большого количества алкоголя сопровождалось увеличением частоты развития ФП. Впервые стало известно, что у пациентов с ССЗ употребление даже умеренного количества алкоголя может вызвать рост такого риска.
Взаимодействие алкоголя с лекарствами приводит к разнообразным отрицательным последствиям, которые не всегда можно точно предугадать.

