Может ли СД 2-го типа перейти в стадию ремиссии? Наверное, это один из самых обсуждаемых вопросов в последние годы среди экспертов в области эндокринологии. В частности, как показал проведенный в Великобритании опрос, в ходе которого были изучены наиболее перспективные направления в диабетологии на ближайшее десятилетие, вопросы «Можно ли вылечить/обратить вспять СД 2-го типа» являются одними из наиболее актуальных. Свою точку зрения на проблему представила на семинаре с международным участием «Практико-ориентированные направления диабетологической помощи в Республике Беларусь» профессор кафедры эндокринологии БГМУ, доктор мед. наук, председатель БОМО «Эндокринология и метаболизм» Алла Шепелькевич.
Изменение парадигмы лечения
Открытое кластерно-рандомизированное исследование (DiRECT), которое прошло в 49 клиниках Великобритании, поставило своей целью проанализировать следующую ситуацию: приведет ли интенсивное управление весом в рамках обычной первичной медицинской помощи к ремиссии СД 2-го типа. Исследование проводилось среди пациентов в возрасте 20–65 лет, у которых в течение последних 6 лет был диагностирован СД 2-го типа, ИМТ составлял 27–45 кг/м2, и которые не получали инсулин.
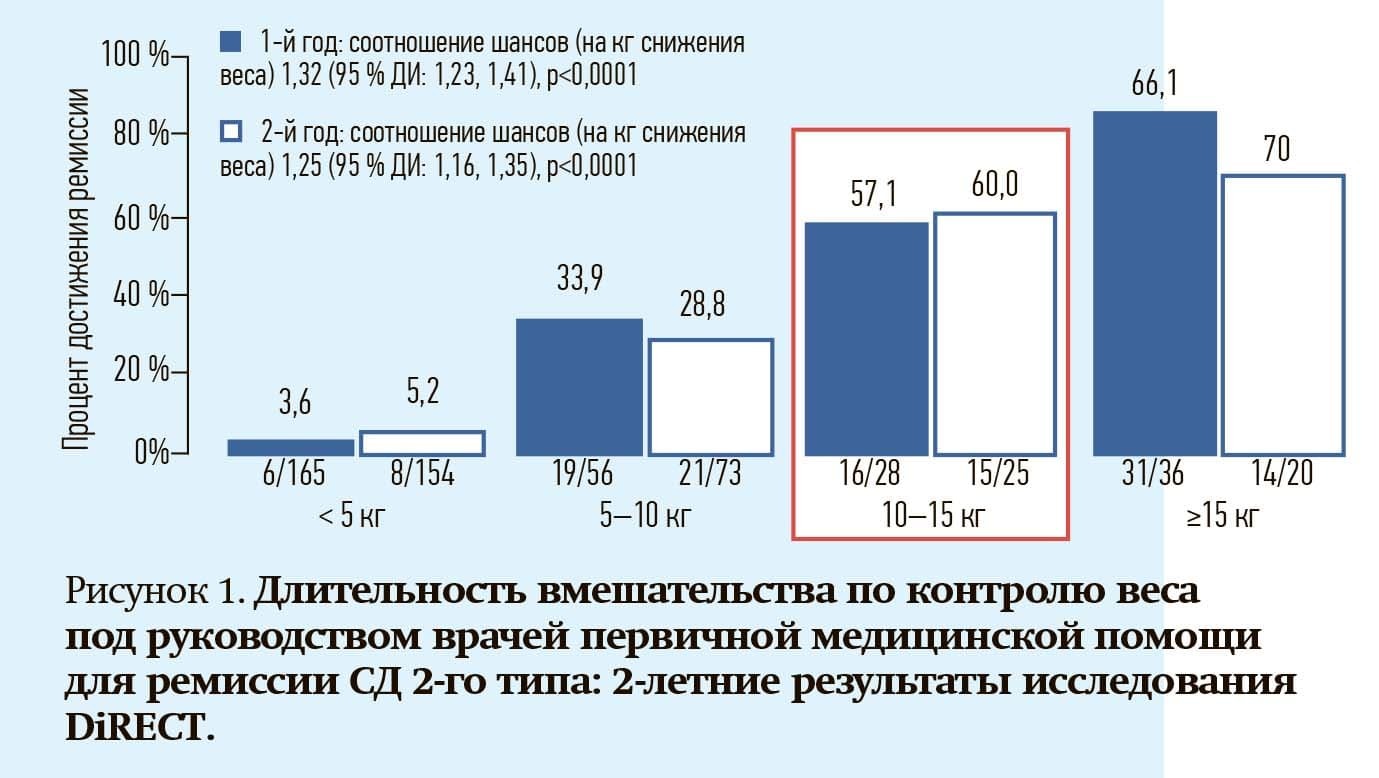
 В результате анализа выяснилось, что спустя 12 месяцев почти половина участников достигла ремиссии. При этом интересен тот факт, что если снижение массы тела составило 10–15 кг, то 57 %, а значит 57 человек из 100, получали ремиссию.
В результате анализа выяснилось, что спустя 12 месяцев почти половина участников достигла ремиссии. При этом интересен тот факт, что если снижение массы тела составило 10–15 кг, то 57 %, а значит 57 человек из 100, получали ремиссию.
В случае снижения веса более чем на 15 кг эта доля достигала 86 %.
— Эта же научная группа решила продолжить исследование, чтобы оценить стойкость полученных результатов. Были проанализированы результаты через 2 года. Оказалось, что практически треть людей с диабетом 2-го типа, которые снизили массу тела на 10 кг, находились в ремиссии (см. рис. 1). Вместе с тем стоит отметить, что эта группа людей крайне неоднородна: часть людей уже через год достигали ремиссии, другие — только через два, — рассказала Алла Шепелькевич.
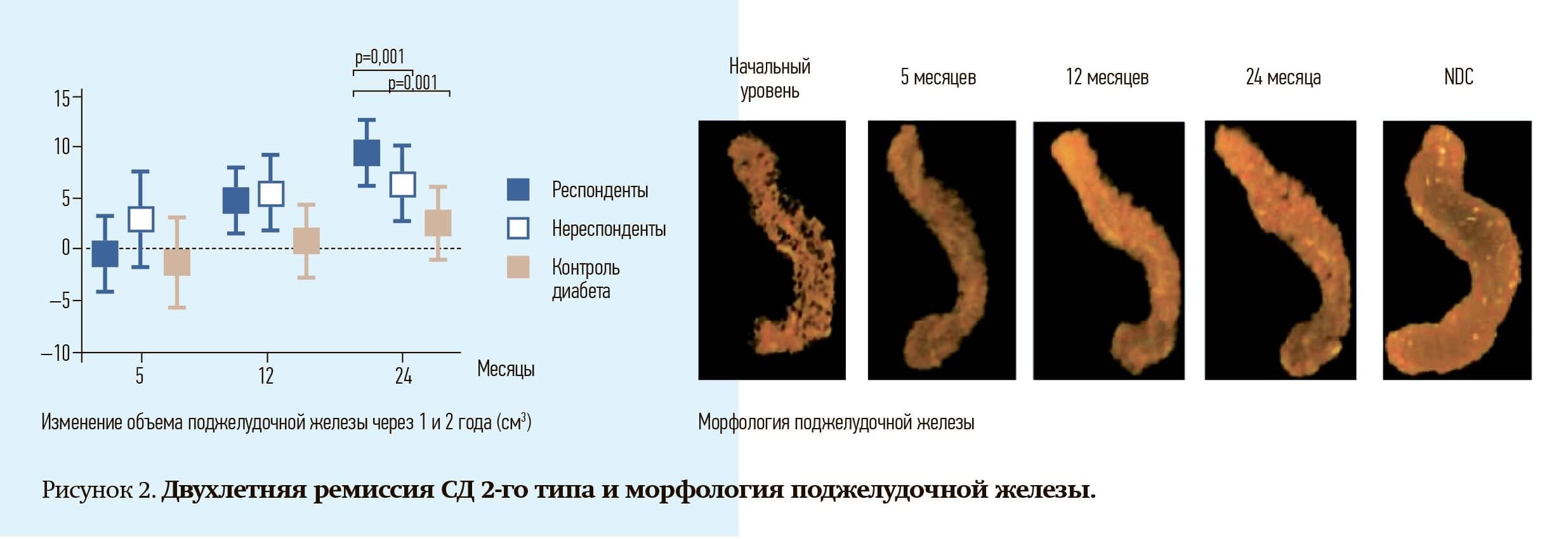
Также этой научной группой впервые по данным МРТ были продемонстрированы морфологические изменения структуры поджелудочной железы (см. рис. 2).
Определение ремиссии
Схожие исследования проводились не только в Великобритании, но и в других странах. Это привело к консенсусу четырех диабетологических ассоциаций (Американская диабетологическая ассоциация, Европейское общество эндокринологов, Европейская ассоциация изучения диабета и Ассоциация диабета Великобритании).
Называть «ремиссией» предложено устойчивое метаболическое улучшение у пациентов с СД 2-го типа. Вместе с тем использование этого термина указывает только на нормализацию гликемии, речь не идет об исчезновении заболевания, инсулинорезистентности и дисфункции бета-клеток поджелудочной железы.
Было принято решение воздержаться от терминов «частичная», «полная» и «длительная ремиссия» из-за неоднозначности их интерпретации.
— Так что же подразумевается под ремиссией СД 2-го типа? Это возврат уровня гликированного гемоглобина к значению менее 6,5 %, который сохраняется в течение как минимум 3 месяцев, при отсутствии приема сахароснижающей терапии. Более того, если по каким-то причинам гликированный гемоглобин не может быть определен, могут использоваться показатели глюкозы в плазме крови натощак, — уточняет Алла Шепелькевич.
Для постановки диагноза «сахарный диабет 2-го типа, ремиссия» требуется соблюдение следующих условий:
1) отмена сахароснижающей терапии;
2) удержание HbA1c ≤6,5 % не менее чем 3 месяца после отмены сахароснижающей терапии;
3) уровень ГПН <7 ммоль/л и расчетный уровень HbA1c <6,5 % (исходя из среднесуточной гликемии при НМГ) в случае наличия факторов, искажающих уровень лабораторно измеренного HbA1c.
Ремиссия СД 2-го типа подразумевает также сохранение режима мониторинга гликированного гемоглобина и осложнений заболевания, который заключается в оценке состояния глазного дна, функции почек, сердечно-сосудистого риска и состояния стопы.
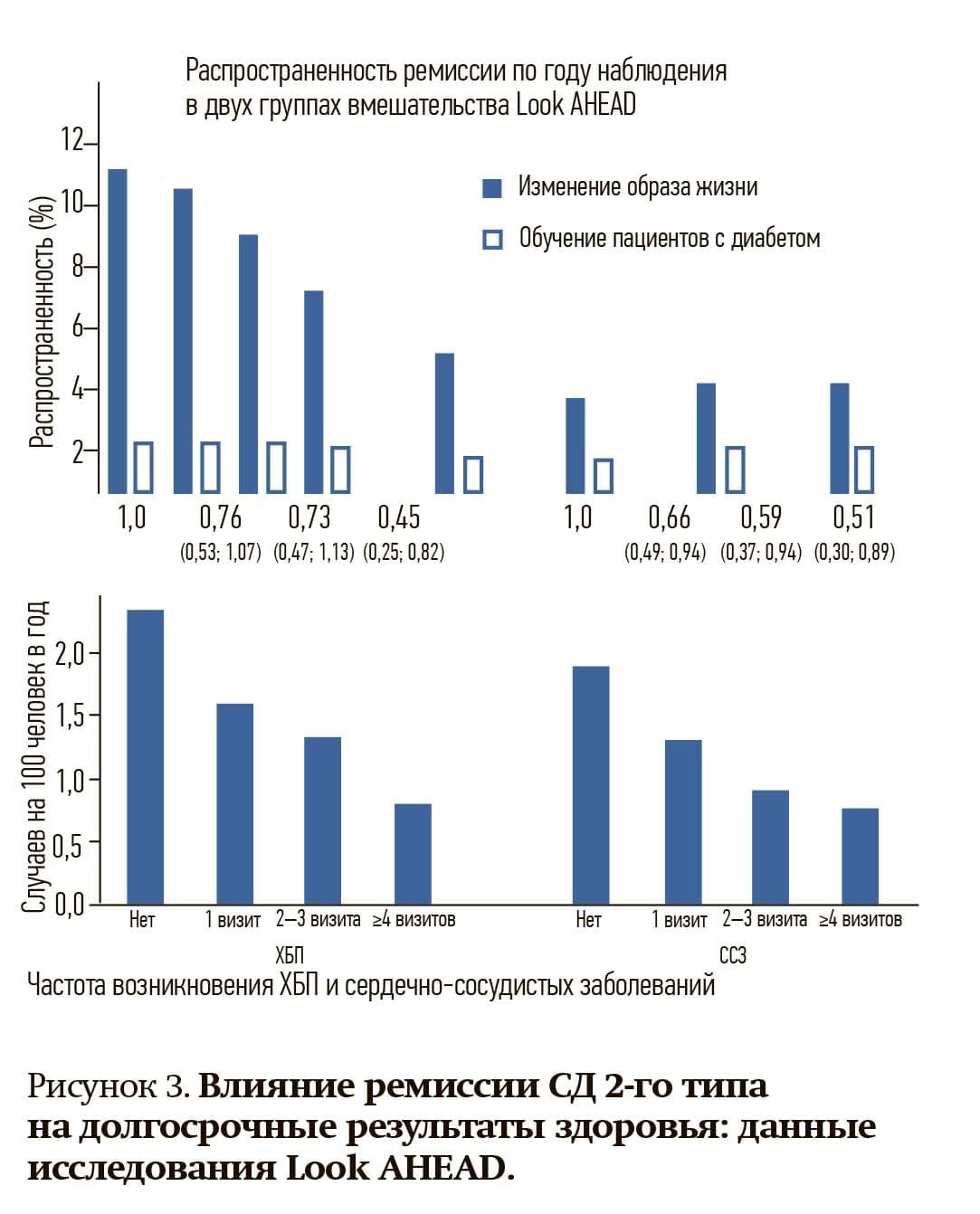
— Невозможно обойти вниманием исследование, которое касалось влияния ремиссии СД 2-го типа на долгосрочные результаты здоровья (Look AHEAD). Оно проводилось 12 лет назад. Его результаты показали, что в подгруппе пациентов с ремиссией частота случаев развития хронической болезни почек и сердечно-сосудистой патологии была достоверно ниже, — сообщила Алла Шепелькевич (см. рис. 3).
Современные стратегии и механизмы
Рассматривают три основные стратегии, которые могут приводить к ремиссии СД 2-го типа (см. рис. 4).
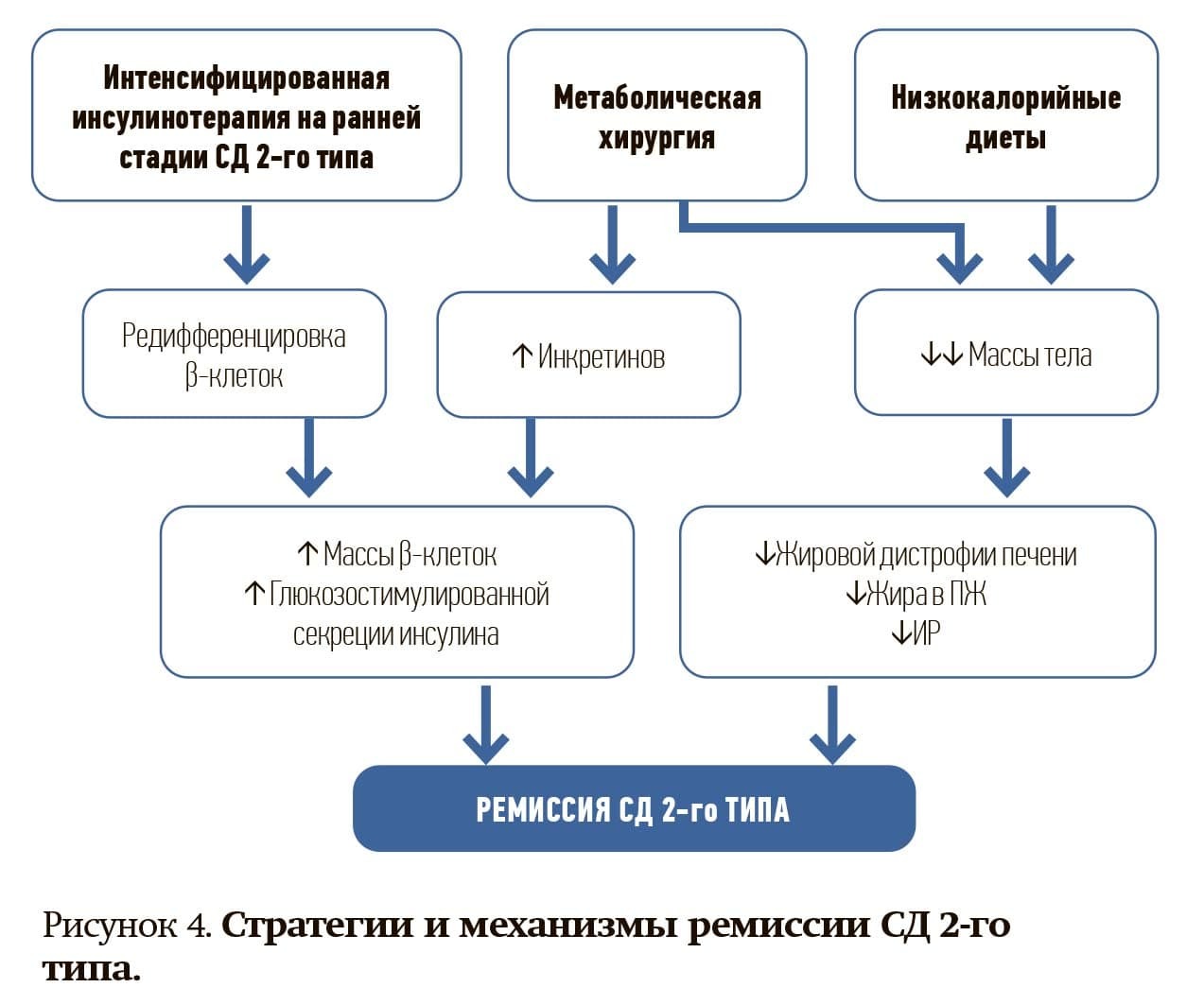
Во-первых, это интенсивная инсулинотерапия на ранней стадии СД 2-го типа, которая способствует редифференцировке бета-клеток и приводит к увеличению их массы, потенцированию секреции инсулина, стимулированной глюкозой.
Во-вторых, метаболическая хирургия приводит к повышению уровня инкретинов в плазме и значительному снижению массы тела.
В-третьих, это влияние изменения образа жизни, прежде всего использование низкокалорийного питания, направленного на снижение и поддержание массы тела.
Значимое снижение веса приводит к коррекции инсулинорезистентности, стимулирует увеличение массы бета-клеток и секрецию инсулина, улучшает структурное и функциональное состояние печени, поджелудочной железы.
У кого и когда выше шансы достигнуть ремиссии:
- на ранней стадии СД 2-го типа;
- после значительной потери массы тела (>10 кг);
- после хирургического лечения.
Среди психологических факторов, влияющих на успех/неуспех в отношении снижения массы тела: формально установленный диагноз, признание врачом предыдущих попыток снизить массу тела, мотивация пациента. В долгосрочной перспективе имеет особое значение изменение пищевых привычек.
Был проведен большой метаанализ, где оценивались различные диетические подходы, которые приводят к ремиссии. По сути, ни одна из диет не показала каких-либо преимуществ.
В целом такой подход, как программа замены продуктов, оказался наиболее эффективным.
— На первом этапе рекомендовали низкоэнергетический рацион, рассчитанный на 8–12 недель, так называемая индуцирующая фаза. Затем постепенно расширяли количество используемых продуктов и калорий, но уже с заменой на более полезные продукты. Это всем понятный и логичный подход: исходно снижаем калорийность, мотивированный пациент с помощью дневника самоконтроля изучает, что у него было не самой здоровой едой, учится замене продуктов на более полезные и в целом изменению образа жизни, — прокомментировала Алла Шепелькевич (см. рис. 5).

Терапия
Лишняя масса тела и ожирение — не только факторы риска развития СД 2-го типа, они значительно ухудшают прогноз течения болезни. Именно поэтому лечение заболевания включает модификацию образа жизни, фармакотерапию, самоконтроль (гликемии, массы тела, артериального давления, см. рис. 6), обучение в «Школе диабета», хирургическое лечение (метаболическая хирургия при морбидном ожирении).

Модификация образа жизни направлена на профилактику или лечение избыточной массы тела и ожирения и проводится в соответствии с клиническим протоколом «Диагностика и лечение пациентов с ожирением (взрослое население)». Включает рекомендации по питанию, регулярной физической активности, отказу от курения, отказу или умеренному употреблению алкоголя.
Цели лечения:
- снижение массы тела до уровня, при котором достигается уменьшение риска для здоровья и улучшение течения ассоциированных заболеваний, в т. ч. СД 2-го типа (ориентировочно 5–15 % массы тела за период 6 месяцев или 0,5–1,0 кг/неделю);
- поддержание достигнутой массы тела;
- профилактика и лечение ассоциированных заболеваний и состояний;
- улучшение качества жизни.
Основные принципы лечения ожирения:
- мотивация пациента на достижение результата, понимание долгосрочности терапии и важности модификации образа жизни;
- реальность и индивидуализация поставленных целей;
- постепенное и поэтапное снижение массы тела;
- контроль факторов риска и (или) сопутствующих заболеваний;
- поддержание благоприятного эмоционального фона (минимизация стрессов);
- комплексный подход с использованием немедикаментозного, медикаментозного, хирургического методов лечения.
— Модификация образа жизни — первая линия терапии, обязательный и постоянный метод лечения, который заключается в коррекции питания для обеспечения рационального, сбалансированного по пищевым ингредиентам рациона, гипокалорийного — на этапе снижения, эукалорийного — на этапе поддержания достигнутой массы тела, — поясняет Алла Шепелькевич.
Предполагается также адекватная физическая нагрузка, которая определяется индивидуально в зависимости от степени ожирения, наличия сопутствующей патологии и тренированности пациента под контролем частоты сердечных сокращений и артериального давления.
Более того, модификация образа жизни предусматривает отказ от курения, проведение поведенческой терапии и психологическую поддержку, направленные на облегчение принятия пациентом целей лечения, коррекцию пищевого поведения и управление стрессом, а также терапевтическое обучение пациентов, которое будет способствовать изменению образа жизни, самоконтролю (ведение дневника питания, отслеживание ежедневной физической нагрузки через журнал активности, шагомер или тренировочные показатели, контроль антропометрических параметров).
Клинический случай
Пациентка, 57 лет. В анамнезе — ожирение 2-й стадии, СД 2-го типа, длительность заболевания — 5 лет, АГ 2-й ст., гиперхолестеринемия. Принимала для лечения СД 2-го типа метформин 2 000 мг, гликлазид 60 мг.
— История этой пациентки началась в 2015 году, когда она пришла ко мне на консультацию, — рассказала Алла Шепелькевич. — Тогда не было понятия ремиссии СД 2-го типа, но мы обращали внимание, что у некоторых пациентов улучшается гликемический профиль и течение сахарного диабета. С пациенткой обсудили все то, что каждый доктор обсуждает в такой ситуации (изменение образа жизни, сон, питание, физическую активность, контроль сахара, артериального давления, липидов и прием таблеток). На следующем визите она сообщила, что похудела на 7 кг.
С учетом того, что в результате снижения массы тела нормализовался гликемический профиль, был отменен гликлазид. В это время женщина ушла на пенсию, стала больше уделять внимания себе и своему образу жизни и через 6 месяцев ее вес снизился на 14 кг. Через год значения гликированного гемоглобина соответствовали 6,1 %.
Показатели гликемического контроля пациентки в 2022–2024 годах:
- гликемия натощак от 5,2 до 6,3 ммоль/л;
- гликированный гемоглобин 5,6–6,1 %;
- ИМТ 25,8 кг/м2.
Пациентка не принимает сахароснижающую терапию уже 6–7 лет, чувствует себя хорошо, контролирует уровень гликированного гемоглобина.
— Это очень яркий пример ремиссии СД 2-го типа у нашей белорусской пациентки. Думаю, очень многие врачи могут вспомнить не одного такого пациента в своей практике. Сегодня мы знаем, что в диагнозе необходимо отразить стадию ремиссии и наблюдать за этой категорией пациентов 1 раз в 6 месяцев, — подчеркнула Алла Шепелькевич.
Да, остается еще много вопросов в отношении механизмов развития и поддержания ремиссии СД 2-го типа. Однако существует единое мнение международных и отечественных специалистов о том, что необходимо как можно шире информировать пациента о такой возможности уже на момент постановки диагноза. Это очень мощный мотивационный шаг в отношении гликемического профиля и прогноза заболевания, резюмировала эксперт.

