Почечно-клеточный рак (ПКР) является одной из актуальных и до конца не решенных проблем в современной онкоурологии. По данным Белорусского канцер-регистра, за последние 30 лет стандартизованная заболеваемость ПКР выросла почти в 4 раза при относительно стабильной смертности (см. рис. 1). В структуре онкологической заболеваемости ПКР находится на 6-м месте (на 4-м у мужчин и на 8-м у женщин).
Онкоурология
Рисунок 1. Динамика стандартизованных показателей заболеваемости и смертности от ПКР в Беларуси в 1990–2018 годах.
Эволюция хирургического лечения
 По скорости прироста заболеваемости на основе грубых интенсивных показателей рак почки находится на 6-м месте, уступая раку предстательной железы, кожи, меланоме кожи, множественной миеломе и раку щитовидной железы.
По скорости прироста заболеваемости на основе грубых интенсивных показателей рак почки находится на 6-м месте, уступая раку предстательной железы, кожи, меланоме кожи, множественной миеломе и раку щитовидной железы.
Эволюцию хирургического лечения ПКР можно разбить на несколько этапов:
- открытая нефрэктомия (большой доступ, большой препарат) (G. Simon, 1869; С. П. Федоров, 1923; Robson,1969);
- открытая резекция почки (большой доступ, небольшой препарат) (S. Wells and V. Czerny, 1884–1887);
- лапароскопическая резекция почки (лапароскопический доступ, небольшой препарат) (H. Winfield, 1993);
- роботическая резекция почки (B. Guillonneau, 2001).
Можно отметить, что по мере улучшения диагностики и совершенствования хирургических методов сначала уменьшается объем операции от органоуносящей до органосохраняющей, а затем и доступ от открытого до лапароскопического.
Принципами классической радикальной нефрэктомии (Robson, 1969) являются оптимальный доступ, выход на сосуды с раздельной перевязкой сосудов, удаление почки единым блоком с жировой капсулой, адреналэктомия и лимфодиссекция.
Широкое внедрение принципов классической радикальной нефрэктомии привело к улучшению мировых результатов лечения, что видно на графике (см. рис. 2): прирост 5-летней выживаемости — с 37 % до 50 % с 1963 по 1976 год. Дальнейшее улучшение результатов лечения связано с широким внедрением в клиническую практику методов визуализации (в первую очередь УЗИ, РКТ и МРТ) в 1980-е годы.
Рисунок 2. Эволюция в хирургии ПКР (5-летняя выживаемость).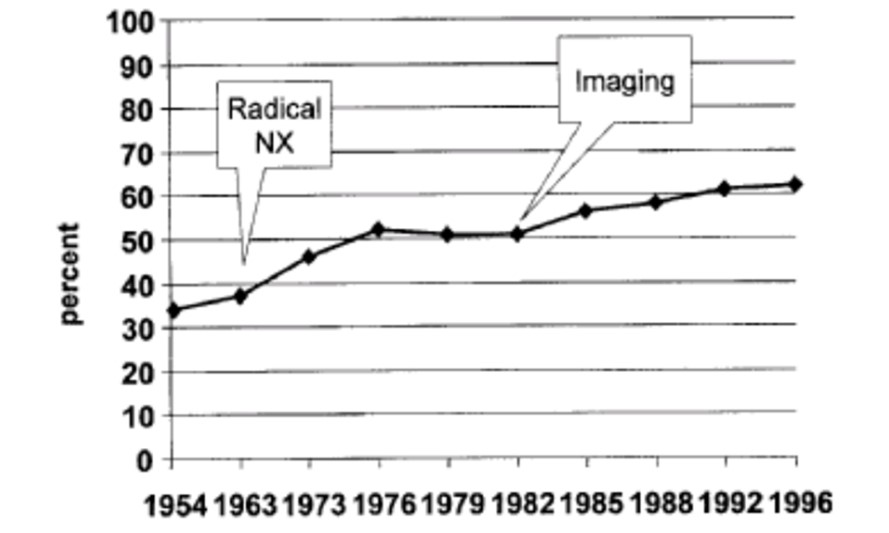 Мировые результаты лечения пациентов с ПКР в эпоху открытой радикальной нефрэктомии в целом совпадают с нашими: 2 026 пациентов, у которых на базе Могилевского областного онкодиспансера (МООД) произведена открытая радикальная нефрэктомия с 1989 по 2006 год (см. рис. 3).
Мировые результаты лечения пациентов с ПКР в эпоху открытой радикальной нефрэктомии в целом совпадают с нашими: 2 026 пациентов, у которых на базе Могилевского областного онкодиспансера (МООД) произведена открытая радикальная нефрэктомия с 1989 по 2006 год (см. рис. 3).
Рисунок 3. Эволюция в хирургии ПКР (5-летняя выживаемость, МООД, n = 2026, 1989–2006 годы).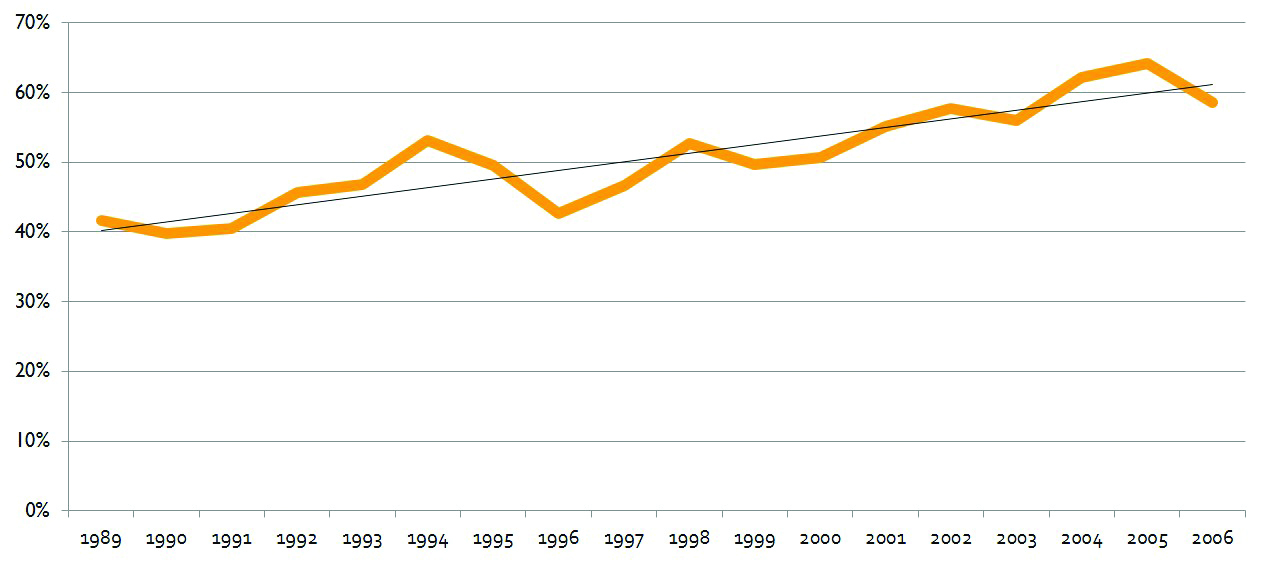 Существенное улучшение качества диагностики закономерно изменило структуру стадий ПКР за счет увеличения 1-й стадии, которая сейчас диагностируется у большинства пациентов (см. рис. 4).
Существенное улучшение качества диагностики закономерно изменило структуру стадий ПКР за счет увеличения 1-й стадии, которая сейчас диагностируется у большинства пациентов (см. рис. 4).
Рисунок 4. Изменение структуры стадий ПКР в Беларуси.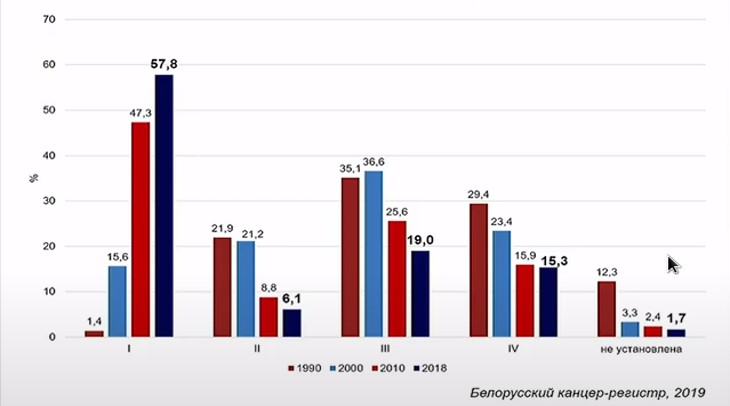 Аналогичная картина сложилась в Могилевской области (см. рис. 5).
Аналогичная картина сложилась в Могилевской области (см. рис. 5).
Рисунок 5. Изменение структуры стадий ПКР в Могилевской области, n = 3313, 1989–2011 годы.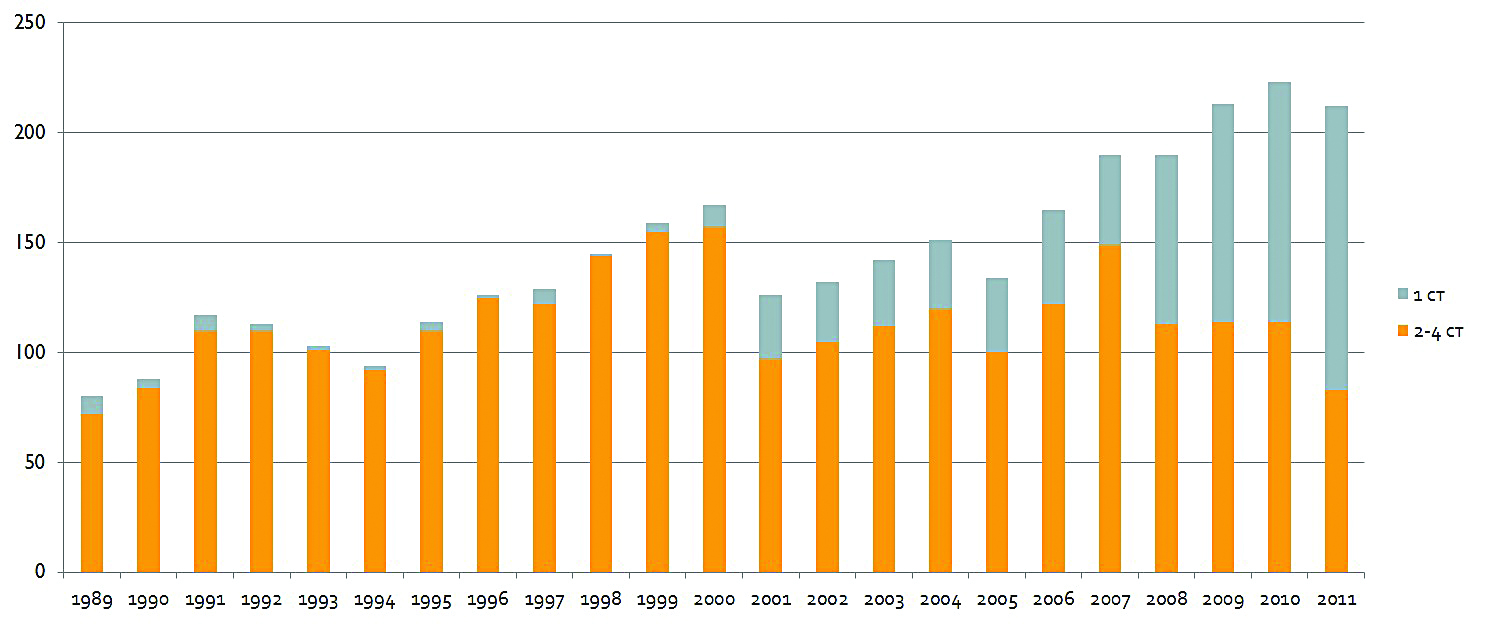
Стало ясно, что радикальная нефрэктомия при первой стадии ПКР является избыточной операцией. Появились данные о проблемах, с которыми сталкиваются однопочечные пациенты:
- необходимость гемодиализа в послеоперационном периоде возникает у 8 %;
- развитие ХПН через 10 лет у 25 %, хронический гемодиализ у 4 %;
- развитие ХПН увеличивает риск смерти от сердечно-сосудистых заболеваний.
Оказалось также, что 25 % случайно выявленных опухолей почек оказываются доброкачественными, причем по мере уменьшения опухоли процент доброкачественных опухолей возрастает (2–4 см — 25 %, до 2 см — 40 %, до 1 см — 46 %). Этим пациентам нефрэктомия не нужна.
Таким образом, миграция стадии в сторону уменьшения, избыточность нефрэктомии при локализованном раке почки и риск развития ХПН и кардиоваскулярных осложнений у однопочечных больных стимулировали интерес к органосохраняющим операциям.
Это видно по доле резекций почки в структуре операций при ПКР (мировые данные) (см. рис. 6).
Рисунок 6. Тенденции в лечении локализованного рака почки, n = 5237. 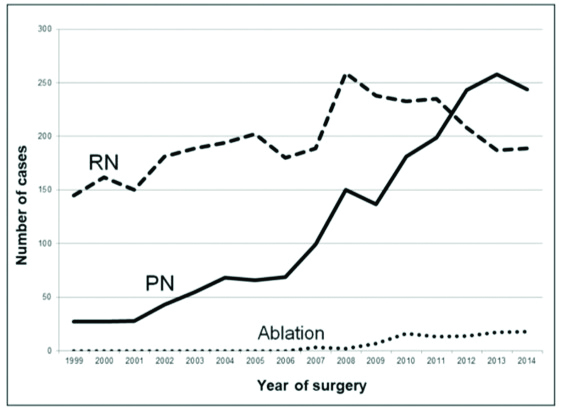 Аналогичная картина наблюдалась у нас в 2005–2011 годах (см. рис. 7).
Аналогичная картина наблюдалась у нас в 2005–2011 годах (см. рис. 7).
Рисунок 7. Структура и динамика органосохраняющих операций на почках в МООД, n = 508, 2005–2011 годы.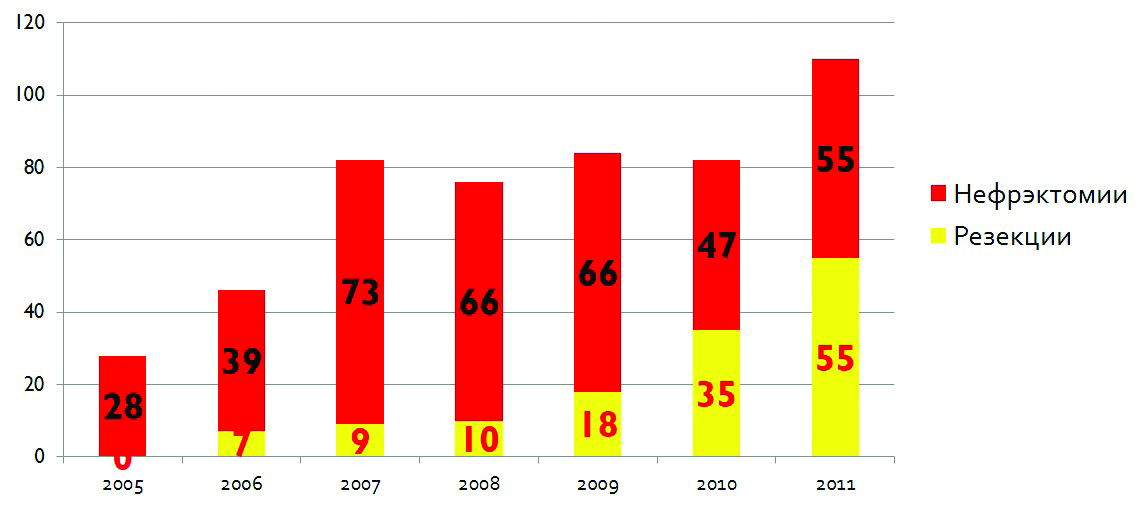
Если в 2011 году доля органосохраняющих операций на почке составляла 50 %, то сейчас — 70–75 % (см. рис. 8).
Рисунок 8. Структура и динамика органосохраняющих операций на почках в МООД, n = 1047, 2014–2021 (6 мес.).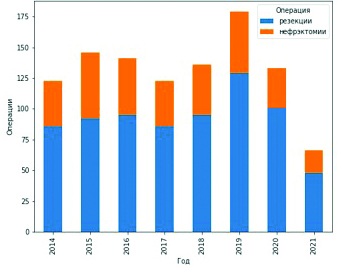
Парадоксы и предпосылки
В то же время по мере увеличения доли резекций почки проблемой стало несоответствие между небольшим объемом операции (средний размер опухоли при резекции около 3 см) и большим травматичным доступом, который применяется при классической радикальной нефрэктомии. Сложилась парадоксальная ситуация, когда сама операция длится меньше, чем доступ и его ушивание. Кроме того, жалобы пациентов после операции чаще всего связаны именно с травматичностью доступа: более 30 % сообщают об асимметрии брюшной стенки после вмешательства, 18 % жалуются на боли, в отдаленном послеоперационном периоде зачастую возникают послеоперационные грыжи. При операциях на почке доступ не только некосметичен, но и травматичен и нефизиологичен.
Сложились идеальные предпосылки для лапароскопической хирургии — небольшой препарат, труднодоступное место, т. е. тот случай, когда при открытой операции травма от доступа больше травмы от самой операции.
Первая лапароскопическая резекция почки в Могилевском областном онкодиспансере выполнена в 2015 году. В последние 3 года лапароскопические операции стали преобладающими при опухолях почек.
При этом доля лапароскопических операций составляет более 60 %.
Общепризнанными достоинствами лапароскопической хирургии являются:
- меньшая доля осложнений, более быстрое восстановление;
- меньшая кровопотеря;
- меньшая длительность госпитализации;
- меньшее количество послеоперационных грыж и спаек в брюшной полости;
- более высокий уровень визуализации, меньшая вероятность повреждения анатомических структур;
- более качественный косметический эффект.
Не стоит забывать и о недостатках метода:
- при лапароскопии хирург лишается одного из 2 фундаментальных чувств — осязания;
- обратная сторона лапароскопии — зависимость от оборудования;
- необходимость освоения новых мануальных навыков, крутая кривая обучения;
- длительность операции;
- атрофия навыков открытой хирургии.
При этом стоит отметить, что с накоплением опыта длительность лапароскопической резекции почки приближается к открытой (экономится время на доступ). Современная хирургия невозможна без использования высокотехнологичного оборудования, а отсутствие возможности мануальной пальпации сторицей окупается превосходной визуализацией на 40-кратном увеличении. Мануальные навыки открытой хирургии обогащаются полученными при лапароскопических операциях.
Существуют три критических критерия внедрения новых технологий в медицине:
- клиническая необходимость;
- новая технология решает конкретную проблему;
- не мешает нормальной клинической практике.
Внедрение новых технологий в клиническую практику, отметим, порождает определенные психологические проблемы. Можно выделить следующие этапы отношения к инновациям в обществе:
1. «Этого не будет никогда!»
2. «В этом что-то есть».
3. «А что, можно как-то иначе?»
Любой, кто внедряет что-то новое, последовательно столкнется с каждым из них.
Процесс внедрения лапароскопических операций в клиническую практику можно разбить на 3 этапа (в качественном отношении):
- диагностические лапароскопии;
- гибридные операции (видеоассистированные, ассистированные рукой, с экстракорпоральным анастомозом);
- полностью интракорпоральные.
Как правило, на этапе освоения лапароскопия рассматривается как диагностическая процедура. Второй этап — переходный — часть операции проводится лапароскопически, наиболее сложные этапы (например, анастомоз) — экстракорпорально или при помощи руки. На последнем этапе вмешательство выполняется полностью интракорпорально. Преимущество (и недостаток) многих операций в абдоминальной хирургии в том, что зону интереса можно переместить экстракорпорально (операции на толстой и тонкой кишке и др.). С одной стороны, это позволяет делать гибридные операции, о которых сказано выше, с другой — тормозит внедрение полностью интракорпорального шва. При резекциях почек такой проблемы нет, почка в рану не выводится, шов на паренхиму можно положить только интракорпорально.
В количественном отношении можно выделить следующие этапы:
- единичные операции — «операции престижа», «для галочки», «мы тоже делаем»;
- переходный этап — условно 50/50;
- большинство вмешательств выполняется лапароскопически;
- лапароскопия — операция выбора.
Существуют следующие барьеры при внедрении лапароскопии:
- психологический — нужно заново осваивать мануальные навыки;
- временной — длительность лапароскопических операций, особенно на этапе освоения;
- кадровый — не все хотят и могут заниматься лапароскопической хирургией, «а людям тоже нужно работать»;
- образовательный — отсутствие национальных образовательных программ и сертификации по лапароскопической хирургии;
- финансовый — инструменты и расходники стоят денег.
Наш опыт освоения лапароскопической резекции почки в сравнении с данными мировой литературы приведен в таблице.
Таким образом, ближайшие результаты лапароскопических резекций почки при локализованном ПКР на базе Могилевского областного онкодиспансера соответствуют данным мировой литературы.
Существует насущная необходимость создания национальных образовательных программ и сертификации по лапароскопической хирургии.
Возможно, стоит рассмотреть вопрос о внесении лапароскопических операций при ПКР в качестве операции выбора в очередную редакцию национальных стандартов по онкологии.
Экономический эффект
Одним из существенных эффектов внедрения лапароскопических операций является сокращение послеоперационного периода и, соответственно, снижение стоимости лечения пациента. По нашим данным, укорочение послеоперационного периода составило в среднем 1 день при лапароскопической нефрэктомии, 2,5 дня при лапароскопической резекции почки и 4 дня при лапароскопической нефруретерэктомии с резекцией стенки мочевого пузыря по поводу уротелиального рака. В последнем случае этот эффект особенно заметен, т. к. в открытом варианте операция производится из комбинированного доступа. Данный показатель можно улучшить, однако сдерживающим фактором являются отсутствие патронажной службы и транспортные расходы пациента. Экономический эффект от сокращения пребывания на койке стационара при лапароскопических операциях составил 21 300 рублей за последние 2 года.