В лечении хронических язв как крайней степени проявления хронических ран до сих пор остается ряд нерешенных проблем. Зачастую, как показывает практика, традиционный комплексный подход не приводит к быстрому выздоровлению либо полному заживлению ран.
Сотрудники 2-й кафедры хирургических болезней БГМУ под руководством академика НАН Беларуси Станислава Третьяка предложили свой вариант терапии, основанный на использовании физических и биологических факторов. Подробнее о его сути и результатах применения эксперты рассказали «Медвестнику».
Применение клеточных технологий в хирургии
Инновационная альтернатива
 По словам Станислава Третьяка, кафедра активно занимается развитием регенеративной медицины, представляющей собой междисциплинарное направление, возникшее на стыке нескольких наук: молекулярной и клеточной биологии, биохимии и биофизики, хирургии и морфологии. Ключевой задачей такой медицины является восстановление поврежденных тканей и органов in vivo с помощью методов и технологий, индуцирующих процессы самозаживления.
По словам Станислава Третьяка, кафедра активно занимается развитием регенеративной медицины, представляющей собой междисциплинарное направление, возникшее на стыке нескольких наук: молекулярной и клеточной биологии, биохимии и биофизики, хирургии и морфологии. Ключевой задачей такой медицины является восстановление поврежденных тканей и органов in vivo с помощью методов и технологий, индуцирующих процессы самозаживления.
Станислав Третьяк:
– В настоящее время основным направлением в области регенеративной хирургии являются клеточные технологии, тканевая инженерия, разработка новых биоматериалов, создание искусственных органов и тканей. При этом чрезвычайно большая роль отводится использованию мезенхимальных стволовых клеток (см. рис. 1 и 2).
Они обладают высокой пролиферативной активностью, неограниченным ростом, большой продолжительностью жизненного цикла, адресной миграцией. И помимо функционального (заместительного) восстановления органов и тканей такие клетки оказывают индуктивное (стимулирующее) влияние на экзогенные клетки-предшественники. Данные положения и легли в основу разработки новых технологий, которыми мы занимались в последние годы.
Рисунок 1. мезенхимальные стволовые клетки, окрашенные флуорохромом РКН-26.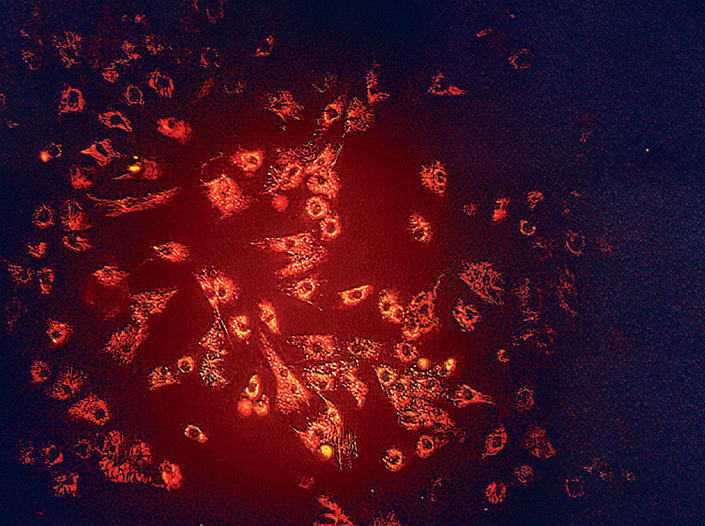 Рисунок 2. Электронное микрофото стволовой клетки на поверхности полисахаридного носителя.
Рисунок 2. Электронное микрофото стволовой клетки на поверхности полисахаридного носителя.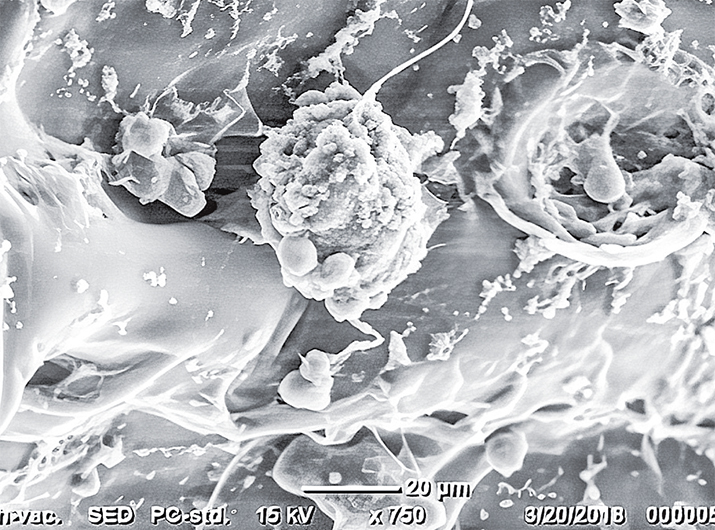 Одной из таких технологий стало комплексное лечение пациентов с хроническими язвами ног с локальным применением методов комбинированной светодиодной фототерапии и аутологичных мезенхимальных стволовых клеток из жировой ткани и фибробластов кожи.
Одной из таких технологий стало комплексное лечение пациентов с хроническими язвами ног с локальным применением методов комбинированной светодиодной фототерапии и аутологичных мезенхимальных стволовых клеток из жировой ткани и фибробластов кожи.
 Евгений Баранов:
Евгений Баранов:
– Следует отметить, что причины хронических язв многообразны. Можно говорить примерно о 50 факторах. Но наиболее часто встречаемые из них — заболевания вен, артерий, тяжелые нарушения трофики тканей у пациентов, сахарный диабет и т. д.
Проведенное нами исследование показало, что обособленным фактор развития хронических язв бывает очень редко. Как правило, все нарушения полифакторные. Например, у человека есть сахарный диабет и варикозное расширение вен, а еще может быть и атеросклероз. Данные факторы вместе усугубляют процесс и поддерживают хроническое течение язвенного дефекта, что, безусловно, влияет на результат лечения.
Важной составляющей любой терапии, уточнил Евгений Баранов, является устранение причинных факторов, которые вызывают патологический процесс. Однако в ситуации с хроническими язвами, когда имеется полифакторность, лечение порой затягивается на длительный период.
Как правило, все язвы инфицированы изначально. В ряде случаев это приводит к тому, что выполнить операцию, например, по коррекции венозного кровообращения, невозможно, пока язвенный дефект не будет санирован.
Поэтому сотрудники кафедры искали свой способ, как улучшить лечение данной патологии. Решили опробовать применение аутологичных мезенхимальных стволовых клеток и фибробластов кожи. Производство биомедицинских клеточных продуктов осуществлялось в соответствии с международными требованиями GMP в сертифицированной лаборатории Института биофизики и клеточной инженерии НАН Беларуси.
Евгений Баранов:
– Важно было учитывать, что стволовые клетки и фибробласты кожи пересаживаются в чистый язвенный дефект. Трудность заключается в том, что трофическая язва представляет собой не просто хроническую гнойную рану, а дефект со всеми фазами развития раневого процесса. Принцип лечения любой раны — постадийность.
Так, на воспалительной стадии применяются одни методики, на грануляционной — другие, на стадии эпителизации — третьи. Но приходится сталкиваться со сложностями: вроде бы традиционные методы лечения дают положительный результат, а потом что-то идет не так и снова развивается гнойный процесс. Поэтому мы провели совместную работу с учеными Института физики имени Б. И. Степанова НАН Беларуси и создали фототерапевтический комплекс «Календула». Этот аппарат является источником поляризованного и неполяризованного светодиодного излучения высокой мощности, что позволяет достичь абактериальности язвенного дефекта. В качестве фотосенсибилизатора был выбран отечественный препарат «Фотолон».
Под воздействием волны света определенной длины и временной экспозиции происходит гибель как микроорганизмов (грамположительных и грамотрицательных), так и грибов.
Чтобы внедрить в клиническую практику предложенный метод лечения хронических язв, коллектив ученых 2-й кафедры хирургических болезней (Евгений Баранов, Александр Буравский, Станислав Третьяк) провел большой объем доклинических исследований.
В эксперименте поэтапно были отработаны методики эксплантации жировой ткани и кожного лоскута, пригодных для выделения и культивирования как мультипотентных мезенхимальных стромальных клеток, так и фибробластов кожи соответственно, а также выбраны способы моделирования у лабораторных животных (850 крыс) раневых дефектов (чистых, гнойных, с замедленной регенерацией) и методы подготовки ран к выполнению локальной клеточной трансплантации (с применением методов локальной светодиодной терапии: как антибактериального светодиодного, так и локального фоторегуляторного воздействия). Кроме того, разработаны способы доставки клеточных биопрепаратов (инъекционный и аппликационный).
Однако у людей эти процессы протекают несколько иначе: за счет возрастных изменений, этиологической полифакторности, наличия сопутствующих заболеваний, например, СД и ХСН. Есть ряд и других аспектов, которые связаны с индивидуальным иммунным ответом, размерами и глубиной язв, изменениями, возникшими в окружающих рану тканях.
Евгений Баранов:
– Проведенное исследование показало, что чаще всего встречаются хронические язвы площадью от 5 до 20 см2. Расположение язвенных дефектов может быть разное: на двух ногах или на одной. Встречается наличие нескольких дефектов на одной конечности. После проведения комбинированной светодиодной фототерапии важно правильно оценить сам раневой дефект, его готовность (прогнозирование) к закрытию (заживлению). Хороший показатель — появление в язвенном дефекте краевой эпителизации.
При пересадке всегда имеется пул клеток, которые погибают. Как правило, приходится проводить трансплантацию клеточных биопродуктов несколько раз через определенные интервалы времени, что экспериментально обосновано. Кратность процедуры и количество трансплантируемых клеток также зависят от размера язвы и динамики заживления.
На этапе подготовки к клеточной трансплантации пациенты проходят сеансы ГБО. После каждой процедуры специалисты оценивают «ответ тканей» в области язвы — показатели оксигенации для прогнозирования заживления хронических язв.
Как показала практика, в отдаленные контрольные сроки после клеточной трансплантации показатели напряжения кислорода в тканях в зоне трофического дефекта стойко повышаются, что может свидетельствовать о возникновении новых сосудистых магистралей.
Евгений Баранов:
– В целом применение комплексного лечения хронических язв показало свою эффективность. У пациентов заживали даже те язвенные дефекты, которые не могли зажить долгие годы. Кроме того, применение физических методов не было связано с развитием резистентности микроорганизмов и не приводило к возникновению аллергических реакций. А при использовании клеточной пересадки не наблюдалось нежелательных явлений, что подтвердило безопасность технологии.
По словам исследователя, при правильном использовании разработанная технология имеет право на жизнь. Она является инновационной альтернативой в лечении хронических язв. И может применяться как самостоятельная процедура для ускорения процессов регенерации (как окончательный метод лечения), так и в сочетании с операциями, направленными на коррекцию этиопатогенетических факторов.
Предупредить рецидив
С 2018 года сотрудники 2-й кафедры хирургических болезней работают над применением клеточных технологий при спаечной болезни брюшной полости.
Александр Жура:
 – Образование спаек после операций или воспалительных процессов в брюшной полости может приводить к множеству осложнений и снижению качества жизни пациентов. В частности, они вызывают хронические боли в животе, бесплодие у женщин, кишечную непроходимость (иногда с некрозом кишечника), сложности при выполнении других оперативных вмешательств.
– Образование спаек после операций или воспалительных процессов в брюшной полости может приводить к множеству осложнений и снижению качества жизни пациентов. В частности, они вызывают хронические боли в животе, бесплодие у женщин, кишечную непроходимость (иногда с некрозом кишечника), сложности при выполнении других оперативных вмешательств.
Но до сих пор проблема профилактики и лечения внутренних сращений остается нерешенной во всем мире. На сегодня существует множество методик, которые уменьшают риск образования спаек. Но полностью решить указанные проблемы с их помощью пока не удалось.
Предварительная экспериментальная работа на лабораторных крысах, проведенная совместно с сотрудниками Института химии новых материалов НАН Беларуси, показала перспективность применения мезенхимальных стволовых клеток при спаечной болезни брюшной полости. В настоящее время проходит этап подготовки к клиническому исследованию. К слову, сотрудниками лаборатории химии полисахаридов НИИ физико-химических проблем БГУ разрабатывается отечественный противоспаечный препарат, который предполагается использовать и для трансфера стволовых клеток в брюшную полость после проведения клинических испытаний.
Александр Жура:
– Основная сложность в лечении спаечной болезни заключается в очень высокой вероятности развития рецидивов. Если просто рассечь сращение хирургическим путем, то на этом месте в подавляющем большинстве случаев возникнет спаечный процесс. И предотвратить его появление крайне сложно. Одним из вариантов профилактики может стать применение клеточного продукта в комплексе с хирургическими вмешательствами.
Вместе с тем, обратил внимание эксперт, данную технологию планируется использовать только в самых тяжелых случаях, когда другие методы лечения исчерпали свои возможности. В частности, у пациентов, перенесших несколько операций, в том числе по поводу спаечной болезни, у которых адгезивный процесс носит не локальный характер, а вовлекает большую часть брюшной полости, ухудшает качество жизни и способен привести к экстренным хирургическим осложнениям.
Представленные разработки, заключил академик НАН Беларуси Станислав Третьяк, позволяют обеспечить формирование сырьевой базы клеточной трансплантологии в стране, многократно увеличить эффективность использования клеточного материала, приемлемого для трансплантации. Также это способствует массовому применению клеточных трансплантатов в клинической практике (в комплексной терапии заболеваний внутренних органов, патологии нейроэндокринного характера, костно-суставного и мышечного аппарата, ран различного этиопатогенеза) и существенному снижению стоимости лечения.
