Специалисты ГрГМУ совместно с врачами ГОКЦ «Психиатрия — наркология» провели собственное исследование и проанализировали взаимосвязь между тревожно-депрессивными расстройствами и болью у пациентов с миофасциальным синдромом. Результатами поделилась ассистент кафедры медицинской реабилитации ГрГМУ Юлия Сирицына (в рамках республиканской научно-практической конференции с международным участием «Современные методы реабилитации в психиатрии и наркологии» на базе РНПЦ психического здоровья).
Актуальность проблемы
 Юлия Сирицына:
Юлия Сирицына:
Боль — это неприятное сенсорное и эмоциональное переживание, связанное с действительным или возможным повреждением тканей, или схожее с таковым переживанием (Международная ассоциация по изучению боли, 2020).
То есть боль — это не только физическое повреждение, но и психоэмоциональное переживание, которое может формировать определенную модель поведения пациента.
Эксперт приводит результаты исследования «Глобальное бремя болезней — 2013», в рамках которого проанализированы ведущие медицинские причины ухудшения качества жизни пациентов в 188 странах мира.
Болевые синдромы лидировали по количеству лет, прожитых с нарушенным здоровьем, в большинстве стран. Из них в 86 данный показатель занял 1-е место, в 67 — 2-е или 3-е.
В первую очередь это были неспецифические скелетно-мышечные болевые синдромы (такие как боль в верхней и нижней части спины), являющиеся причиной 20 % всех некачественно прожитых лет.
Согласно исследованиям, в амбулаторной практике высок процент депрессивных расстройств у пациентов с хроническими болевыми синдромами. Среди 1 131 пациента с болью в спине данный показатель составил 22 %, 265 с головной болью напряжения — 28,6 %, 2 500 с соматической болью — 35 %.
В специализированных клиниках боли уровень депрессивных расстройств еще выше — 83 % среди 900 пациентов с хронической болью. Риск развития хронического болевого синдрома увеличивается у пациентов, в анамнезе которых имеются стрессовые состояния.
«Дважды дьявол»
Одной из ведущих причин хронической боли в спине, конечностях являются неспецифические скелетно-мышечные расстройства, которые клинически могут проявляться миофасциальным синдромом.
Миофасциальный синдром включает чувствительные, двигательные и вегетативные симптомы, что обусловлено наличием миофасциальных триггерных точек в скелетной мускулатуре. К слову, скелетная мускулатура составляет до 50 % массы тела взрослого человека, и любая из мышц может быть источником миофасциального синдрома (см. иллюстрации).
Юлия Сирицына:
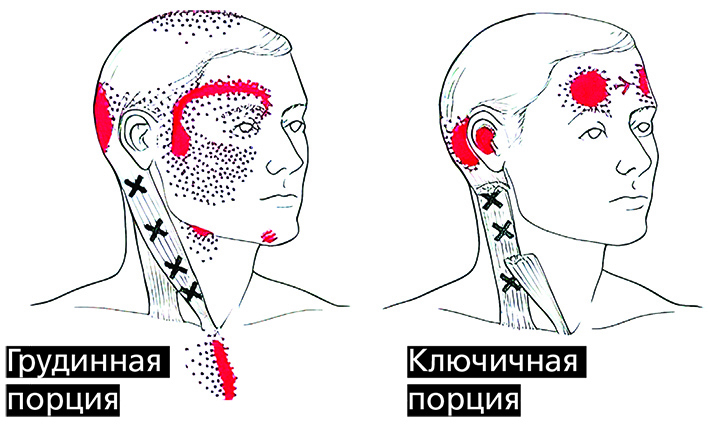
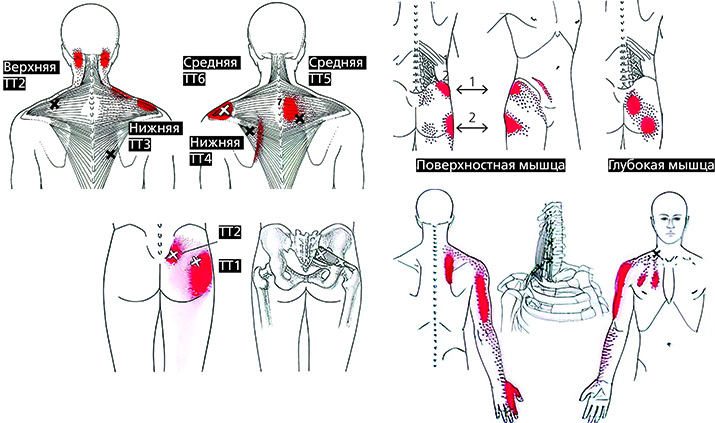
Например, трапециевидная мышца выступает лидером по частоте встречаемости в ней миофасциальных триггерных точек. Нередко она является виновницей боли между лопаток, боли в области плеча, височной головной боли и боли в области лица.
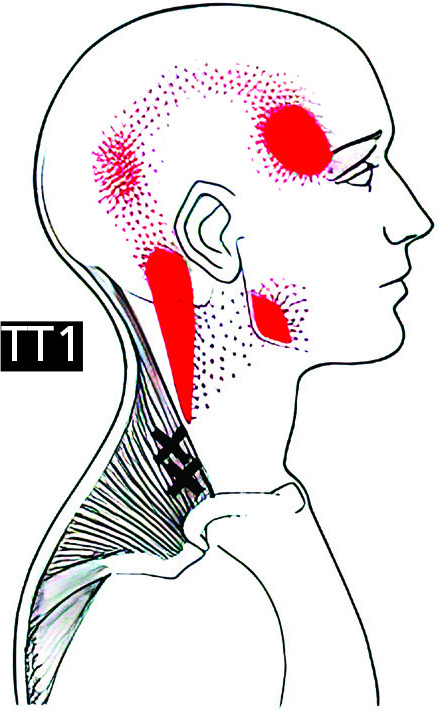
Триггерные точки в лестничных мышцах могут быть причиной скаленус-синдрома, или синдрома лестничной мышцы, включающего группу симптомов, таких как боль, онемение и слабость в области шеи, плеча или руки.
Грушевидную мышцу называют «дважды дьяволом» из-за того, что она может являться источником проблем, связанных с ущемлением нервов, и болезненных ощущений, отраженных из триггерных точек. Поражение грушевидной мышцы триггерными точками приводит к возникновению боли преимущественно в области крестцово-подвздошного сустава, ягодицы, позади тазобедренного сустава, а также в верхних двух третях задней поверхности бедра.
Одна из причин возникновения миофасциального синдрома — хронический стресс, сопровождаемый тревожными и депрессивными реакциями, которые способствуют повышению мышечного тонуса, изменению физиологической позы и нарушению паттерна движения, что приводит к формированию мышечных дисфункций. Это свидетельствует о коморбидности миофасциального синдрома с тревожными, депрессивными и астеническими расстройствами. Эмоции и аффекты, недостаточно переработанные, приводят к состоянию, которое характеризуется как «замороженные в мышцах чувства» (по Вильгельму Райху).
Юлия Сирицына:
Психоэмоциональный фактор генеза миофасциальной боли нашел выражение в теории соматоэмоционального релиза, сформулированной Джоном Апледжером. Согласно этой теории, боль является не только следствием соматической травмы, но и эмоциональной. При этом миофасциальный синдром расценивается как результат неотреагированных эмоций с формированием миофасциальных триггерных точек.
Можно предположить, что миофасциальный синдром оказывает выраженное влияние на ежедневное физическое и психоэмоциональное функционирование, так как пациенты страдают не только от боли, нарушения двигательной функции, расстройств эмоционально-волевой сферы, изменяющих их психику и поведение, социальной дезадаптации, но и от связанного с этим снижения качества жизни.
Стресс, тревога, депрессия и боль — факторы, связанные между собой, усугубляющие и потенцирующие развитие каждого в отдельности.
В настоящее время, отмечает эксперт, лечение хронической боли в спине направлено преимущественно на коррекцию периферических источников боли без учета влияния различных психоэмоциональных и социальных факторов, которые всегда сочетаются с физическими.
Собственное исследование
В исследовании взаимосвязи боли и тревожно-депрессивных состояний участвовали пациенты в возрасте от 18 до 60 лет, находившиеся на лечении в отделении пограничных состояний ГОКЦ «Психиатрия — наркология» с расстройствами адаптации, недифференцированными соматоформными дисфункциями, тревожно-депрессивными расстройствами, рекуррентными депрессивными расстройствами, ПТСР.
Жалобы. Миофасциальную боль разной степени выраженности в течение последних 3 месяцев испытывали все обследуемые — в виде цефалгий, цервикокраниалгий, цервикобрахиалгий с наличием активных и чаще латентных триггерных точек в трапециевидной, грудино-ключично-сосцевидной, ромбовидных мышцах, мышце, поднимающей лопатку, ротаторах шеи и др., которые выявлялись при пальпации как болезненные уплотнения различных размеров в виде мышечных тяжей и валиков плотно-эластичной консистенции с характерной отраженной болью и вегетативной реакцией, иногда с сенестопатической окраской — жжение, мурашки, чувство холода или волны жара по всему телу, ползание и шевеление под кожей.
Пациенты жаловались на чувство напряжения и тяжести в области шеи и надплечий, головокружение, боль давящего, сжимающего характера в шейно-затылочной области с иррадиацией в лобно-височную и теменную зоны, которая усиливалась или провоцировалась при воздействии методом пальпации на миофасциальные триггерные точки, расположенные в мышцах шеи и плечевого пояса.
Также были жалобы на общую слабость, сонливость днем и нарушение сна ночью, тревожность, раздражительность, повышенную утомляемость, эмоциональную лабильность, периодические боли или неприятные ощущения в области сердца, сердцебиение, колебание артериального давления, затруднение дыхания, чувство кома в горле при глотании, ощущения жжения, онемения пальцев рук.
Диагностика включала клинико-неврологическое обследование, тестирование при помощи госпитальной шкалы тревоги и депрессии HADS, определение уровня боли с использованием шкалы ВАШ, кинестезическую пальпацию и мануально-мышечное тестирование для определения мио-фасциального синдрома на основе оценки состояния скелетных мышц и наличия в них миофасциальных триггерных точек.
При оценке уровня боли по ВАШ пациенты распределились на группы в зависимости от выраженности болевого синдрома: со слабой болью, умеренно выраженной, интенсивной.
По данным шкалы HADS пациенты также разделены на группы: без достоверно выраженных симптомов тревоги и депрессии, с субклинически выраженной тревогой и депрессией, с клинически выраженной тревогой и депрессией.
У 40 % пациентов со слабо выраженной болью отсутствовали клинические проявления тревоги и депрессии, а у 60 % пациентов с умеренно выраженными и выраженными проявлениями болевого синдрома имели место субклинические и клинические проявления тревожных и депрессивных расстройств. Оценка результатов проводилась с использованием корреляционного анализа, который показал положительную связь между болью и тревожно-депрессивными расстройствами, причем выраженность данной связи была более значима между болью и депрессивными расстройствами.
Накапливается все больше исследований, которые четко демонстрируют, что хронические болевые синдромы и депрессивные расстройства имеют единый нейрохимический субстрат (моноаминергическая, главным образом, серотонинергическая и норадренергическая недостаточность). Установлено, что уменьшение содержания серотонина приводит к ослаблению антиноцицептивной системы и снижению болевого порога, повышению чувствительности к различным болевым стимулам. А боль и формирующиеся впоследствии депрессивные расстройства важно рассматривать не только как единый процесс, но и как систему активации сенсорных систем, обеспечивающих широкий спектр функций, включая эмоциональные, когнитивные, поведенческие и вегетативные.
Высокий удельный вес встречаемости тревожно-депрессивных расстройств у пациентов отделения пограничных состояний стационара связан с клиническими проявлениями соответствующего патологического состояния, реакцией на болезнь, формированием болевого поведения, а также с высокой тревожностью и депрессивным состоянием как свойством личности.
Миофасциальный синдром не только заставляет физически страдать пациентов, но и затрагивает их психоэмоциональную сферу, что усугубляет течение болезни, способствуя хронизации боли, формируя определенное болевое поведение пациента, может быть маской скрытых, соматизированных депрессий.
Тревожно-депрессивные расстройства — наиболее частые психические расстройства при хроническом болевом синдроме, что доказывают статистически значимые корреляционные связи. Основополагающим фактором в данной ситуации является приверженность назначаемой терапии, которая должна включать не только лекарственные, но и немедикаментозные методы коррекции, направленные на первопричину формирования хронического болевого синдрома. А раннее распознавание депрессивных расстройств, их эффективная коррекция значительно улучшают исходы самого хронического болевого синдрома и снижают терапевтическую резистентность и риск осложнений.
Зоны отраженной боли
Сплошным красным цветом показана основная зона боли, зернистым — возможные дополнительные зоны, крестиком — триггерные точки (точки напряжения).