«Дрожательный паралич», впервые подробно описанный англичанином Джеймсом Паркинсоном еще в 1817 году и впоследствии названный именем этого врача, продолжает оставаться одним из самых загадочных заболеваний и серьезной медицинской проблемой. Болезнь Паркинсона очень трудно заподозрить и диагностировать на ранней стадии. Осложняет диагностику отсутствие специфических лабораторных маркеров, а инструментальные методы, такие как КТ или МРТ, позволяют лишь исключить другую неврологическую и нейрохирургическую патологию в ходе дифференциальной диагностики. Болезнь до сих пор считается неизлечимой, однако при раннем выявлении гораздо больше шансов замедлить прогрессирование, отсрочить тяжелую инвалидизацию и сохранить качество жизни пациента.
 О современных диагностических критериях болезни Паркинсона в своем выступлении рассказала Наталия Федорова, профессор кафедры неврологии с курсом рефлексологии и мануальной терапии Российской медицинской академии непрерывного профессионального образования, доктор мед. наук.
О современных диагностических критериях болезни Паркинсона в своем выступлении рассказала Наталия Федорова, профессор кафедры неврологии с курсом рефлексологии и мануальной терапии Российской медицинской академии непрерывного профессионального образования, доктор мед. наук.
Новые диагностические критерии
В 2015 году большим коллективом авторов Международного общества изучения двигательных расстройств (Movement disorder society, MDS) были разработаны и опубликованы новые диагностические критерии болезни Паркинсона (БП). Применение этих критериев помогает клиницистам выставить клинически достоверный или клинически вероятный диагноз БП и определить оптимальную тактику ведения пациента.
— Подтверждающие критерии болезни Паркинсона теперь существенно отличаются от тех, которыми мы, клиницисты, пользовались в прошлом, — отметила Наталия Федорова. — На первом месте в новых критериях стоит очевидный и драматический ответ на дофаминергическую терапию. Впервые в подтверждающие критерии включены немоторные симптомы. Описаны также «красные флажки» — симптомы, которые вызывают сомнения в диагнозе болезни Паркинсона. Сформирован список абсолютных критериев исключения, при этом если мы выявляем хотя бы один из них, то не должны выставлять диагноз БП.
MDS-диагностические критерии болезни Паркинсона:
- клинически достоверный диагноз:
1) наличие двух и более подтверждающих критериев;
2) отсутствие абсолютных критериев исключения;
3) отсутствие «красных флажков»;
- клинически вероятный диагноз:
1) наличие двух и более подтверждающих критериев;
2) отсутствие абсолютных критериев исключения;
3) наличие «красных флажков», но не более двух.
Подтверждающие критерии болезни Паркинсона:
1) очевидный и драматический ответ на дофаминергическую терапию. В начале лечения пациент должен достигнуть нормальной/почти нормальной двигательной функции:
а) заметное улучшение с увеличением дозы или ухудшение со снижением дозы,
б) заметные флуктуации включения/выключения (феномен изнашивания конца дозы);
2) наличие леводопа-индуцированных дискинезий;
3) тремор покоя в конечностях;
4) гипосмия или сердечная симпатическая денервация по данным сцинтиграфии.
— Следует помнить, что ответ на дофаминергическую терапию существенно отличается у пациентов на ранней и на развернутой стадиях болезни, — рассказала эксперт. — На ранней стадии в начале лечения достигаются нормальные или почти нормальные двигательные функции. На развернутых стадиях после приема разовой дозы леводопы и агонистов дофаминовых рецепторов у пациента с БП через определенное время (обычно через 40 минут) отмечается частичный, иногда даже полный регресс двигательных нарушений. Когда эффект действия разовой дозы заканчивается, моторная симптоматика нарастает, это называется феноменом изнашивания конца дозы. Практика показывает, что примерно у 10 % больных, даже на ранних стадиях заболевания, может отсутствовать однократный эффект приема разовой дозы леводопы. Иногда это происходит из-за того, что назначенная доза недостаточна для конкретного пациента. Надо попытаться аккуратно нарастить дозу, например, до 600 мг, чтобы сделать вывод об отсутствии эффекта.
Гипосмия (снижение обонятельной функции) является неспецифическим симптомом, тем более после перенесенной коронавирусной инфекции у многих людей возникла и до сих пор сохраняется гипосмия. Но все равно пациента с подозрением на дебют болезни Паркинсона нужно обязательно спросить, ощущает ли он запахи. При отрицательном ответе уточнить, как давно возник этот симптом. Как правило, при БП гипосмия возникает за много лет до другой клинической симптоматики, не связана с хроническим ринитом или перенесенным ковидом.
— Сердечная симпатическая денервация является характерным признаком БП, — сообщила Наталия Федорова. — Сцинтиграфия миокарда с изотопом mIBG выявляет при БП уже на ранней стадии значительное снижение захвата и ускоренное «вымывание» изотопа. Эти изменения относительно специфичны именно для «болезней телец Леви», в т. ч. болезни Паркинсона, и не встречаются при мультисистемной атрофии или прогрессирующем надъядерном параличе. Однако метод сцинтиграфии сердца не распространен в рутинной клинической практике.
Абсолютные критерии исключения болезни Паркинсона:
1) выраженные мозжечковые симптомы;
2) паралич вертикального взора или замедление вертикальных саккад;
3) поведенческий вариант лобно-височной деменции или первичной прогрессирующей афазии в первые 5 лет заболевания;
4) проявление паркинсонизма ограничивается только нижними конечностями в течение более 3-х лет после дебюта болезни (по словам эксперта, этот признак характерен для синдромального сосудистого паркинсонизма);
5) наличие в анамнезе терапии блокаторами дофаминовых рецепторов или препаратами, истощающими запасы дофамина;
6) отсутствие ответа на высокие дозы леводопы (600 мг в сутки);
7) нарушение высших корковых форм чувствительности (графестезия, стереогноз), апраксия конечностей;
8) нормальная функциональная нейровизуализация пресинаптической дофаминергической системы при проведении ПЭТ с флюродопой (метод недоступен в рутинной клинической практике, применяется в основном в научных клинических исследованиях).
— К пункту 5 следует подходить очень взвешенно, — уточнила специалист. — В основном речь идет о типичных нейролептиках, которые могут вызывать нейролептический паркинсонизм. Однако, рассматривая этот критерий, мы должны помнить, что очень часто дебют болезни Паркинсона начинается с депрессии. Такие пациенты идут к психиатрам или к психотерапевтам. Им назначают типичные нейролептики, а иногда даже их комбинацию. Однако болезнь Паркинсона у них остается, протекает латентно, пока не начнет прогрессировать. В таких случаях на ранних стадиях очень сложно понять, что у пациента, но все же при БП на ранних стадиях мы видим гемипаркинсонизм (преобладание симптоматики на одной стороне), а у пациентов с нейролептическим паркинсонизмом отмечается симметричность симптоматики, при отмене нейролептика наблюдаем у них частичный, а иногда даже полный регресс симптомов паркинсонизма.
«Красные флажки» (для постановки достоверного диагноза БП не должно выявляться ни одного, для вероятного — не более двух):
1. Быстрое прогрессирование нарушений ходьбы, которое требует использования инвалидной коляски уже в течение первых лет от дебюта заболевания.
2. Отсутствие прогрессирования двигательных симптомов, если после дебюта заболевания прошло 5 или более лет.
3. Ранние выраженные бульбарные нарушения (дисфония, дизартрия и дисфагия) в первые 5 лет болезни. (Известно, что эти симптомы появляются на развернутых и поздних стадиях БП. Они связаны с ригидностью дыхательной мускулатуры, ригидностью и ограничением подвижности мышц языка и губ.)
4. Выраженные дыхательные нарушения — дневной или ночной инспираторный стридор или частые вздохи на выдохе.
5. Тяжелая вегетативная недостаточность, которая выступает на 1-й план клинической картины уже в первые 5 лет болезни:
- ортостатическая гипотензия — диагностируется, если у пациента после принятия вертикального положения снижается систолическое давление более чем на 30 мм рт. ст., диастолическое более чем на 15 мм рт. ст. (по сравнению с АД в положении лежа);
- недержание или задержка мочи в первые 5 лет болезни.
6. Периодические падения ≥1 в год, связанные с нарушением равновесия в первые 3 года болезни. (Падения, связанные с нарушением равновесия, появляются у пациента с БП лишь через многие годы, на 4-й стадии.)
7. Дистонический антеколлис или контрактуры в руках или ногах в первые 10 лет заболевания.
8. Отсутствие любого из характерных немоторных проявлений, несмотря на длительность заболевания в течение 5 лет:
- нарушения сна (бессонница, дневная сонливость, нарушение поведения в REM-фазе);
- вегетативные расстройства (запоры, дневное учащенное мочеиспускание, ортостатическая гипотензия);
- гипосмия;
- психиатрические расстройства (депрессия, тревога, галлюцинации).
9. Наличие пирамидных знаков (центральные парезы, гиперрефлексия).
10. Двусторонний симметричный паркинсонизм. (В дебюте болезни Паркинсона пациент всегда проходит стадию гемипаркинсонизма, что связано с неравномерной гибелью нейронов черной субстанции.)
Специалист акцентировала внимание на часто встречающихся ошибках. Так, неврологи амбулаторного звена по причине нехватки времени на осмотр пациента с измерением АД в вертикальном положении и положении лежа пропускают наличие ортостатической гипотензии. Также часто пропускают наличие вертикальных саккад.
Еще одна ошибка: врач выставляет пациенту диагноз БП, при этом не исследует мозжечковую пирамидную симптоматику, а наличие мозжечковых симптомов — это абсолютный критерий исключения болезни Паркинсона.
Последовательность стадий БП
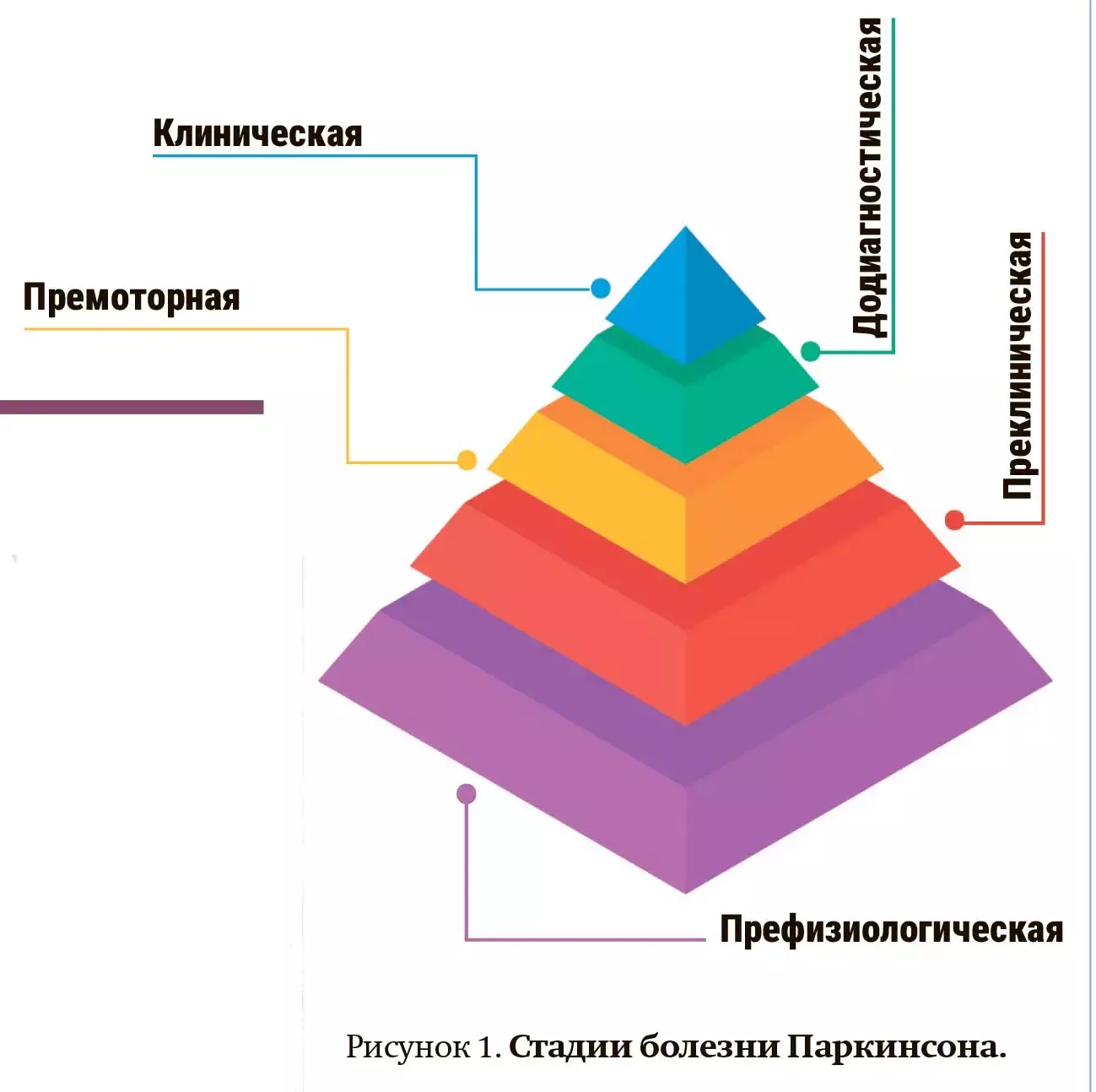 — Дебют болезни Паркинсона с клинической картиной симптомов появляется спустя много лет, иногда даже 20 лет. Этому предшествуют стадии: префизиологическая, преклиническая, премоторная, додиагностическая и пик пирамиды — клиническая стадия болезни (см. рис. 1). После дебюта болезнь прогрессирует медленно, — подчеркнула Наталия Федорова.
— Дебют болезни Паркинсона с клинической картиной симптомов появляется спустя много лет, иногда даже 20 лет. Этому предшествуют стадии: префизиологическая, преклиническая, премоторная, додиагностическая и пик пирамиды — клиническая стадия болезни (см. рис. 1). После дебюта болезнь прогрессирует медленно, — подчеркнула Наталия Федорова.
Моторные симптомы появляются лишь тогда, когда погибает более 60 % нейронов черной субстанции.
Поэтому очень важно знать премоторную симптоматику этой болезни. По данным европейских исследователей, только 45 % случаев БП диагностируется на ранних стадиях. С нарастанием симптоматики на развернутых стадиях диагностика достигает почти 90 % случаев.
Премоторные симптомы:
- доказанные: гипосмия, запоры, нарушение сна;
- вероятные: сосудистые (колебания АД, склонность к низкому АД), тревога, зрительные расстройства с нарушением цветоощущения, синдром беспокойных ног, апатия, усталость.
— Запоры, расстройства мочеиспускания, нарушение эрекции у мужчин могут предшествовать развитию болезни Паркинсона за много лет до дебюта моторных симптомов, — уточнила эксперт. — Гипосмия встречается в 95–100 % случаев. У лиц с депрессией почти в 3 раза выше риск развития БП. У трети пациентов отмечается патологическое поведение в фазе быстрого сна (REM): движение глаз, двигательная активность с размахиванием руками и ногами, говорение во сне, ночные кошмары.
Синдром беспокойных ног гораздо чаще встречается при БП, чем в обычной популяции. Часто болезнь Паркинсона дебютирует именно с боли в области плеча, что приводит к диагностике замороженного плеча или плечелопаточного периартроза.
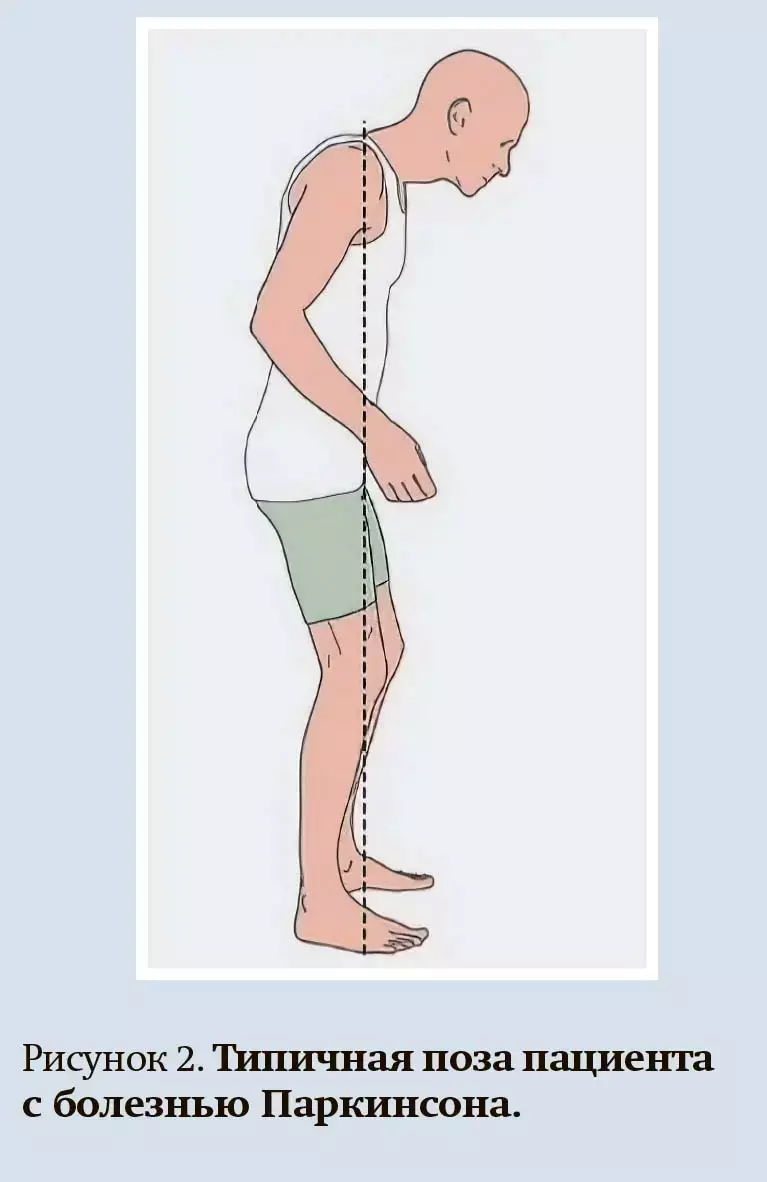 Ранние моторные проявления:
Ранние моторные проявления:
- маскообразное лицо, снижение мимики, жестикуляции;
- согбенная поза просителя (голова и верхняя часть туловища наклонены вперед, а руки и ноги согнуты в локтевых и коленных суставах) (см. рис. 2). Возможны также камптокормия (резкий наклон туловища вперед), синдром пизанской башни (отклонение туловища в сторону);
- нарушение письма (микрография — мелкий, неровный, затухающий почерк, высота букв постепенно снижается; на фоне начинающейся дофаминергической терапии почерк у пациента значительно улучшается);
- нарушение речи (замедление, невнятность). Ранние артикуляторные изменения встречаются у 50 % пациентов;
- отсутствие содружественных движений конечностей в руке при ходьбе, сначала с одной стороны, затем с обеих сторон;
- неловкость в руке и ноге — пациент жалуется на то, что ему трудно расчесывать волосы, чистить зубы, бриться, удерживать какой-то предмет в руке и т. д.
Клиническая моторная симптоматика при прогрессировании БП — гипокинезия, ригидность, тремор, на более поздних стадиях — постуральная нестабильность (см. табл. 1).

— В последние годы высказываются предположения, что БП является не моногенным заболеванием, — сообщила Наталия Федорова. — Действительно, у одних пациентов мы наблюдаем очень быстрый темп прогрессирования, выраженные немоторные симптомы. У других, напротив, болезнь прогрессирует медленно. Гетерогенность БП, вероятно, связана со многими факторами: наследственный фактор, возраст дебюта заболевания, моторный фенотип (преобладание тремора или ригидности, гипокинезии), наличие когнитивных нарушений, депрессии. Все это необходимо учитывать при подборе терапии.
Терапия и реабилитация
На сегодняшний день нет методов, способных полностью излечить болезнь Паркинсона. Основные цели терапии и реабилитации — замедление прогрессирования симптоматики, улучшение качества жизни для увеличения повседневной активности и безопасности пациента, профилактика малоподвижного образа жизни, падений.
Многие годы клиницисты задавались вопросом: следует ли назначать терапию на ранней стадии болезни Паркинсона? В 2007 году опубликовано сравнительное исследование, показавшее, что качество жизни у получавших моногенную терапию противопаркинсоническим средством на ранней стадии в дальнейшем оказалось намного выше, чем у нелеченых пациентов. Аргументы в пользу ранней терапии: регресс симптомов, связанных с дефицитом дофамина, поддержание компенсаторных механизмов, замедление прогрессирования заболевания.
Основным противопаркинсоническим средством, эффективным в отношении трех главных симптомов БП — тремора, ригидности, гипокинезии, является леводопа. Также назначаются агонисты дофаминовых рецепторов, холинолитики, амантадины, ингибиторы МАО.
— Агонисты дофаминовых рецепторов в последние годы широко вошли в клиническую практику, — отметила Наталия Федорова. — Эти препараты проходят через гематоэнцефалический барьер и стимулируют непосредственно дофаминергические рецепторы. Они не связаны с синтезом дофамина, поэтому их эффективность не снижается с течением времени. Еще одно преимущество — отсутствие конкуренции с пищевыми аминокислотами при транспорте через ЖКТ, поэтому препарат можно принимать независимо от приема пищи (до или после еды), что важно для тревожных пациентов.
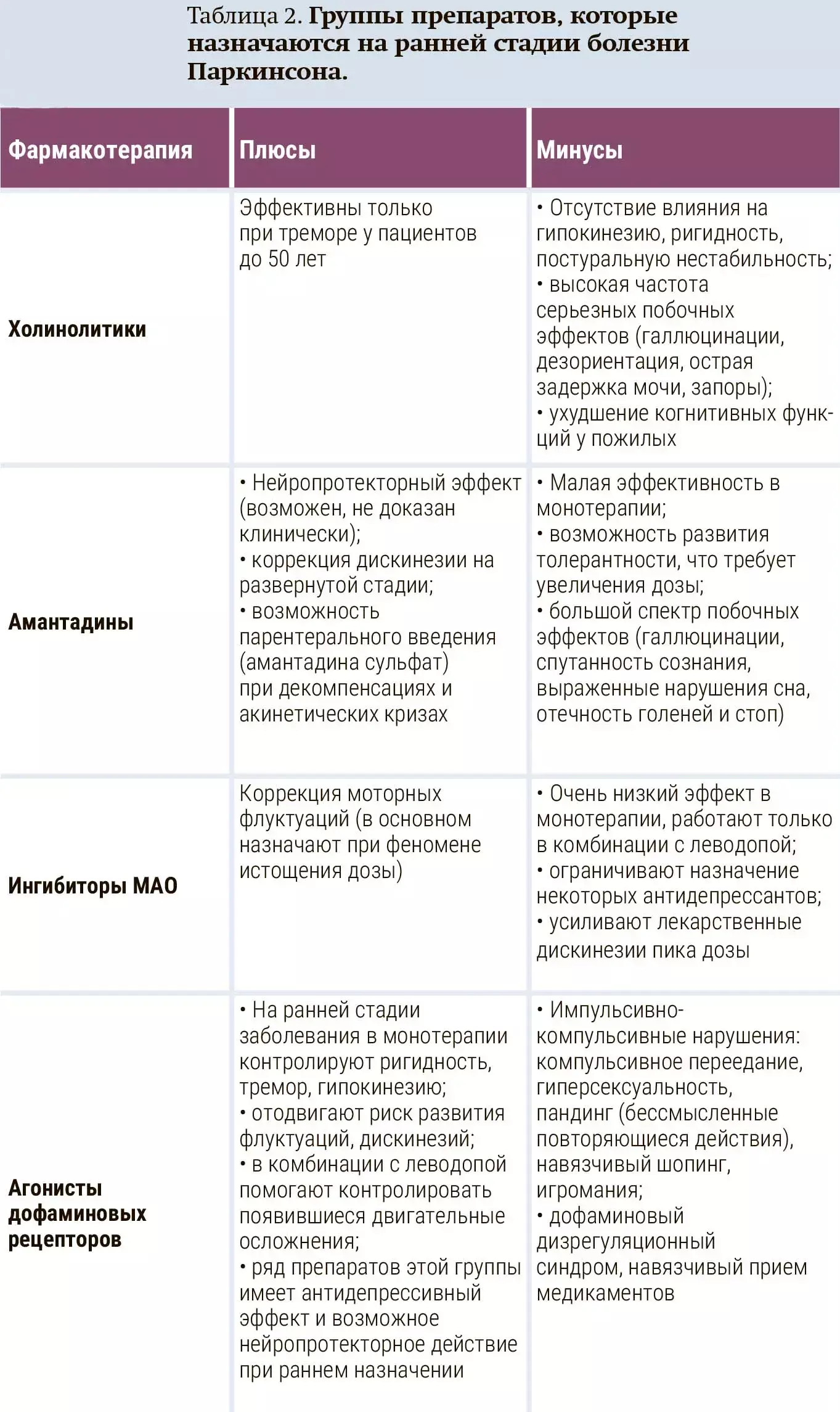
Наталия Федорова сделала обзор групп препаратов, которые в настоящее время назначаются на ранней стадии болезни Паркинсона, с акцентом на возможные аргументы «за» и «против» (см. табл. 2).
Даже на ранних стадиях пациентам с БП необходима медико-социальная реабилитация, которая включает диспансерное наблюдение у невролога, информационную поддержку, организацию различных школ для больных и родственников с обучающими программами, психотерапевтические занятия, активную и пассивную лечебную гимнастику (аэробика, аквааэробика, плавание, занятия танцами, скандинавская ходьба, вестибулярная гимнастика).
Важно правильно организовать быт пациента, обустроить пространство, на более развернутых стадиях болезни оборудовать жилище специальными устройствами для облегчения передвижения и устойчивости пациента.
