На республиканской научно-практической конференции с международным участием «Дерматология без границ», которая проходила в ГрГМУ, доцент кафедры дерматовенерологии и косметологии ВГМУ, кандидат мед. наук Ольга Зыкова представила доклад на тему «Клинико-диагностическая значимость оценки состояния ногтей в практике дерматолога».
Варианты патологий и их особенности
 Ольга Зыкова:
Ольга Зыкова:
Поражение ногтевых пластин — это проблема как для пациента, так и для врача. Для пациента это прежде всего косметический дефект, который может существенно влиять на качество жизни и требует решения вопросов по уходу или лечению. Для врача ониходистрофия — это многозначный клинико-диагностический признак, который требует профессиональной интерпретации.
Обозначу лишь некоторые аспекты ониходистрофии, с которыми сталкиваются дерматовенерологи в повседневной клинической практике, и сделаю акцент на псориаз, поскольку в клинической практике дерматологов людей именно с этим заболеванием много как на амбулаторном приеме, так и в стационаре.
Наиболее часто в клинической практике встречается несколько основных типов изменения ногтей. Это изменение рельефа поверхности, нарушение сцепления с ногтевым ложем, паронихия, подногтевой гиперкератоз и изменение цвета ногтевых пластин.
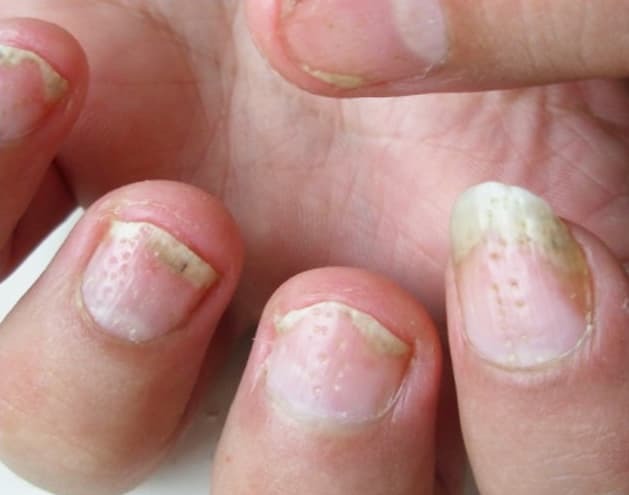 Изменение рельефа поверхности ногтевых пластин (1) наблюдается в виде углублений. Они могут быть точечными. Если точки сливаются, то могут образовывать впадину. Также изменения рельефа могут проявляться в виде продольной или поперечной исчерченности. Эти изменения ногтевых пластин являются результатом изменений в дорсальном матриксе. Кроме того, изменение рельефа поверхности может проявляться шероховатостью, или трахионихией.
Изменение рельефа поверхности ногтевых пластин (1) наблюдается в виде углублений. Они могут быть точечными. Если точки сливаются, то могут образовывать впадину. Также изменения рельефа могут проявляться в виде продольной или поперечной исчерченности. Эти изменения ногтевых пластин являются результатом изменений в дорсальном матриксе. Кроме того, изменение рельефа поверхности может проявляться шероховатостью, или трахионихией.
Это ситуация, когда у пациента на поверхности ногтя определяется много мелких впадин и поверхность выглядит шелушащейся. Также могут наблюдаться поперечные борозды типа Бо — Рейля, когда эти углубления группируются в поперечные ряды. Такой тип изменения рельефа в виде поперечных борозд Бо — Рейля свидетельствует об обширном поражении матрикса и может быть связан с эндогенной интоксикацией. То есть в данном случае состояние ногтей служит важным диагностическим моментом, позволяющим предположить присутствие интоксикации в патогенезе заболевания или его обострение.
Как же формируются изменения рельефа? Псориатические углубления — это дефект вещества ногтевой пластины. Их также называют «псориатическая эрозия», «симптом наперстка» (пунктиформная ониходистрофия). Точечные дефекты на поверхности ногтя — следствие отламывания паракератотических масс от нормального ортокератотически растущего ногтя в микроскопических зонах паракератоза на поверхности нового растущего ногтя в области папул матрикса. Это и формирует дефект вещества ногтевой пластины, который наблюдается в виде пунктиформных вдавлений, которые могут впоследствии образовывать ряды, полосы и т. д.
Продольная и поперечная исчерченность может наблюдаться у пациентов на ногтевых пластинах как кистей, так и стоп. С точки зрения дифференциальной диагностики следует учесть, что такие же изменения рельефа поверхности ногтей могут наблюдаться не только при псориазе, но и при реактивном артрите, инфекционных заболеваниях.
Шероховатости, или трахионихии, могут диагностироваться у пациентов с экземой, контактным дерматитом, при красном плоском лишае, гнездной алопеции и некоторых других состояниях. Поперечные борозды типа Бо — Рейля можно увидеть не только у пациентов с псориазом, но и при онихомикозе, в сочетании с паронихией.
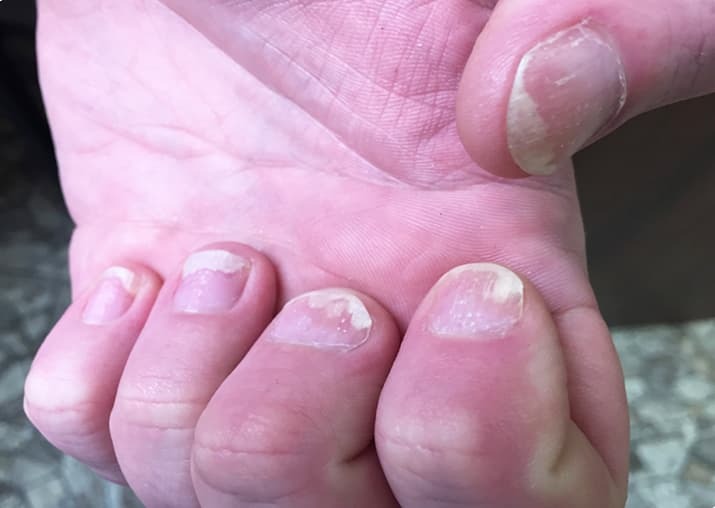 Нарушение сцепления с ногтевым ложем может проявляться в виде нескольких вариантов. В их числе симптом дистального онихолизиса (2), при котором происходит отслоение ногтевой пластины от дистальной части ногтя. Это состояние без первичного поражения матрикса. Оно может наблюдаться при остром и хроническом воспалении, системных заболеваниях, лекарственных токсикодермиях, фототоксических реакциях на ряд препаратов: доксициклин, фторхинолоны, ретиноиды и другие. Особенность в том, что у пациентов с псориазом дистальный онихолизис — состояние, которое возникает вследствие первичного поражения матрикса при псориатическом воспалительном процессе.
Нарушение сцепления с ногтевым ложем может проявляться в виде нескольких вариантов. В их числе симптом дистального онихолизиса (2), при котором происходит отслоение ногтевой пластины от дистальной части ногтя. Это состояние без первичного поражения матрикса. Оно может наблюдаться при остром и хроническом воспалении, системных заболеваниях, лекарственных токсикодермиях, фототоксических реакциях на ряд препаратов: доксициклин, фторхинолоны, ретиноиды и другие. Особенность в том, что у пациентов с псориазом дистальный онихолизис — состояние, которое возникает вследствие первичного поражения матрикса при псориатическом воспалительном процессе.
 Еще один вариант нарушения сцепления с ногтевым ложем — это онихомадез (3), т. е. отсоединение ногтевой пластины от матрикса и проксимальной части ногтевого ложа. Такая ситуация возникает как следствие тяжелого экссудативного острого или хронического воспаления, при котором происходит формирование пузырей, определяющихся гистологически. Наблюдается при многоформной экссудативной эритеме, синдроме Стивенса — Джонсона, синдроме Лайелла, буллезном эпидермолизе, а также у пациентов с экссудативной формой псориаза.
Еще один вариант нарушения сцепления с ногтевым ложем — это онихомадез (3), т. е. отсоединение ногтевой пластины от матрикса и проксимальной части ногтевого ложа. Такая ситуация возникает как следствие тяжелого экссудативного острого или хронического воспаления, при котором происходит формирование пузырей, определяющихся гистологически. Наблюдается при многоформной экссудативной эритеме, синдроме Стивенса — Джонсона, синдроме Лайелла, буллезном эпидермолизе, а также у пациентов с экссудативной формой псориаза.
 Следующее проявление нарушения сцепления с ногтевым ложем — это хорошо знакомый симптом масляного/лососевого пятна (4). Появляется в результате экссудативного воспаления в области ногтевого ложа. Наблюдается не только у пациентов с псориазом, но и с системной красной волчанкой, пустулезным акродерматитом, гранулематозным гнойным воспалением ногтевого ложа. Соответственно, эти состояния обязательно требуют дифференциальной диагностики.
Следующее проявление нарушения сцепления с ногтевым ложем — это хорошо знакомый симптом масляного/лососевого пятна (4). Появляется в результате экссудативного воспаления в области ногтевого ложа. Наблюдается не только у пациентов с псориазом, но и с системной красной волчанкой, пустулезным акродерматитом, гранулематозным гнойным воспалением ногтевого ложа. Соответственно, эти состояния обязательно требуют дифференциальной диагностики.
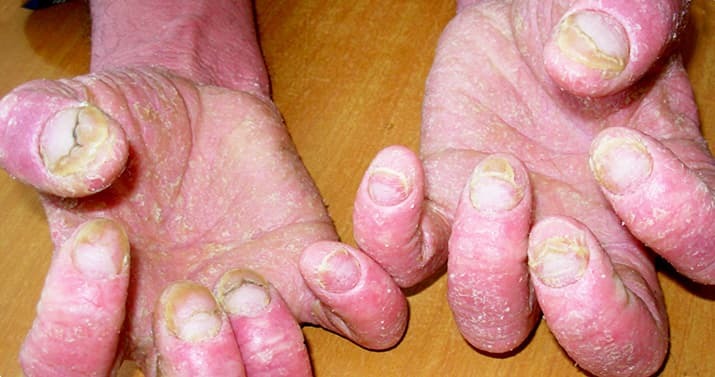
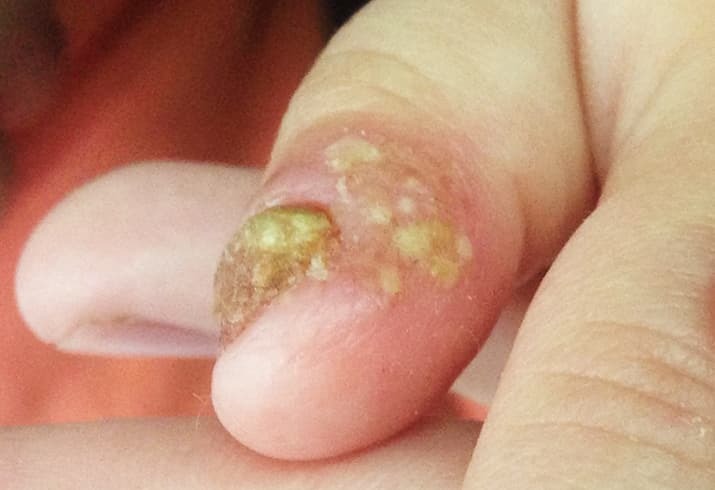 Также встречается патология околоногтевых валиков. Она проявляется в виде паронихии (5). Представляет собой воспаление, утолщение, гиперемию и инфильтрацию околоногтевых валиков, которые нередко распространяются на всю дистальную фалангу или пальцы.
Также встречается патология околоногтевых валиков. Она проявляется в виде паронихии (5). Представляет собой воспаление, утолщение, гиперемию и инфильтрацию околоногтевых валиков, которые нередко распространяются на всю дистальную фалангу или пальцы.
Паронихия может проявляться как острое состояние при системных заболеваниях, профессиональных дерматозах, опухолях, лекарственно-индуцированных реакциях кожи, например, токсикодермиях.
— Хроническая паронихия — это состояния, которые мы наблюдаем у пациентов с псориазом, а также с пиогенной гранулемой или лекарственно-индуцированными реакциями. У хронической псориатической паронихии есть особенности. При пальпации околоногтевого валика появляется отделяемое, которое содержит кератиноциты с нормальными или пикнотичными ядрами и безъядерные клетки. Механизм этого явления заключается в том, что чешуйки как инородные тела под поверхностью заднего ногтевого валика провоцируют клинический ответ в виде воспаления. Дифференциальный диагноз хронической псориатической паронихии необходимо проводить с ятрогенной паронихией вследствие лечения ретиноидами при псориазе. Патогенез и клиника ятрогенной паронихии и псориатической паронихии одинаковые, — уточнила Ольга Зыкова.
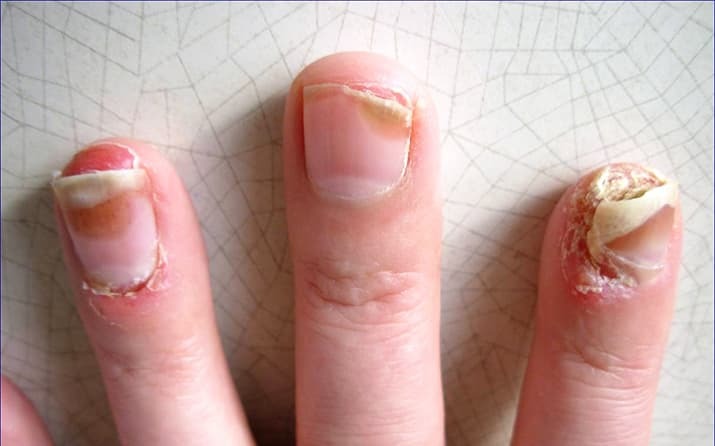
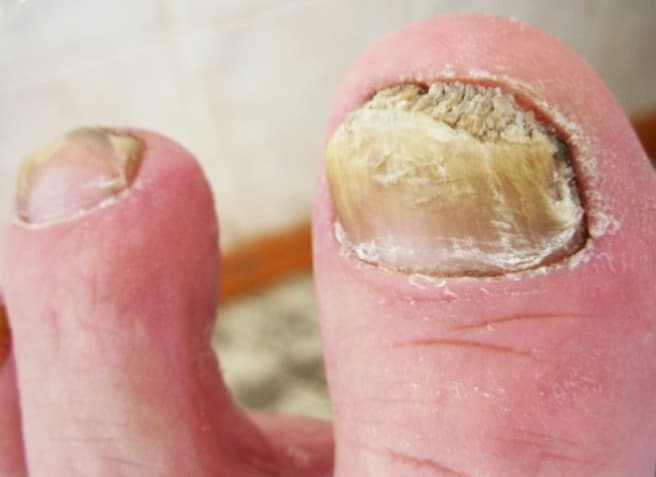 Подногтевой гиперкератоз (6) может встречаться в качестве изолированной патологии при онихомикозах, корковой чесотке, красном отрубевидном лишае Девержи, синдроме Сезари, а еще при красном плоском лишае, дискоидной красной волчанке.
Подногтевой гиперкератоз (6) может встречаться в качестве изолированной патологии при онихомикозах, корковой чесотке, красном отрубевидном лишае Девержи, синдроме Сезари, а еще при красном плоском лишае, дискоидной красной волчанке.
Важный нюанс — такого рода изменения ногтей возможны и под действием бета-адреноблокаторов.
Пациенты с псориазом, имеющие коморбидность с артериальной гипертензией, нередко принимают их. Поэтому нужно иметь в виду: подногтевой гиперкератоз может быть спровоцирован и этим фактором.
Для установления псориатического характера подногтевого гиперкератоза необходимо провести патогистологическое исследование, которое выявляет характерные для псориаза паракератоз и микроабсцессы Мунро. Возможны также находки в виде нитей грибов — это тоже нередкое сочетание псориатического подногтевого гиперкератоза с подногтевым гиперкератозом, вызванным патогенными грибами. Дифференциальная диагностика важна для определения тактики лечения онихомикоза, если таковой выявляется у пациента.
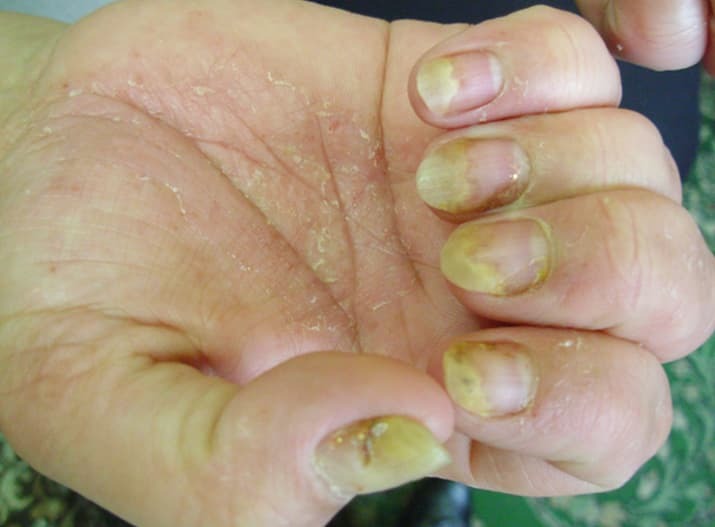 Изменение цвета ногтей (7) — еще один тип патологии ногтевых пластин. Это ситуация, когда у пациента с псориазом ногти окрашены в желтый либо зеленый цвет в той или иной степени в какой-то зоне. Такие изменения обусловлены псевдомонадной инфекцией, которая как раз и продуцирует диффундирующие пигменты темно-зеленого и желто-зеленого цвета. Поэтому нередко у пациентов с псориазом наблюдается такое окрашивание ногтевых пластин в сочетании с другими типами поражения ногтей.
Изменение цвета ногтей (7) — еще один тип патологии ногтевых пластин. Это ситуация, когда у пациента с псориазом ногти окрашены в желтый либо зеленый цвет в той или иной степени в какой-то зоне. Такие изменения обусловлены псевдомонадной инфекцией, которая как раз и продуцирует диффундирующие пигменты темно-зеленого и желто-зеленого цвета. Поэтому нередко у пациентов с псориазом наблюдается такое окрашивание ногтевых пластин в сочетании с другими типами поражения ногтей.
Еще один клинический аспект ногтевых дистрофий при псориазе — это ситуация, когда ногтевая дистрофия является отражением клинической формы и тяжести поражения кожи.
У пациентов с экссудативными и пустулезными формами псориаза можно увидеть сходные изменения ногтевых пластин. Также у пациентов с акродерматитом Аллопо есть подобные изменения ногтевых пластин, начиная от ситуации масляного пятна, онихолизиса с полным отделением ногтевой пластины до гнойного расплавления ногтевых пластин.
От диагноза — к тактике лечения
Важным аспектом клинической значимости ониходистрофии при псориазе является скрининг псориатического артрита.
Ольга Зыкова:
Дерматологу очень важно обращать внимание на состояние и изменения ногтевых пластин у пациентов с псориазом, особенно у тех, которые находятся под медицинским наблюдением, несколько раз в год посещают врачей амбулаторно-поликлинических учреждений, а также тех, кого необходимо госпитализировать в стационар, кто ранее получал стационарное лечение. Потому что, согласно результатам исследований, проведенных в нашем университете, доказано: изменения ногтей коррелируют с ранними стадиями псориатического артрита.
Еще на тех стадиях, когда не беспокоят боли в суставах, сам факт наличия ониходистрофии у пациента с псориазом должен насторожить лечащего дерматолога или врача общей практики в плане исключения или диагностики ранних признаков псориатического артрита. Необходимо дать направление на рентгенологическое исследование кистей и стоп, суставы которых чаще всего первыми вовлекаются в патологический системный процесс. Также это сигнал для того, чтобы подробнее расспросить пациента о том, беспокоят ли его боли в суставах либо какие-то другие симптомы поражения суставов, направить к ревматологу с результатами рентгенологического обследования для уточнения диагноза артропатического псориаза.
Сведения о порядке скрининга артропатического псориаза изложены в Инструкции по применению «Алгоритм диагностики артропатической формы псориаза», утвержденной Министерством здравоохранения в 2019 году. Ониходистрофия указана там в качестве одного из скрининговых признаков псориатического артрита.
Значимый нюанс ониходистрофии при псориазе — это тяжесть или степень выраженности ногтевой дистрофии как критерий эффективности лечения псориаза. Известно, что псориатическая ониходистрофия — тот клинический признак этой болезни, который плохо поддается лечению. Значительное улучшение состояния ногтевых пластин происходит у пациентов, которые применяют иммуносупрессивные методы лечения, например, генно-инженерные биологические препараты. Уже через две недели после одной инъекции в ряде случаев улучшается внешний вид ногтей: поверхность приобретает матовый блеск, становится более ровной, сглаживаются трахионихии, уменьшаются признаки воспаления околоногтевых валиков.
Ольга Зыкова:
Аспект, о котором необходимо помнить, — это ассоциация ногтевой дистрофии с лекарственно-индуцированными реакциями. Например, острая псориатическая паронихия может развиться в ходе лечения метотрексатом, цефалексином, во время приема лекарств, которые таргетны по отношению к рецепторам эпидермального фактора роста.
— Хроническая паронихия может развиваться у пациентов как лекарственно-индуцированная реакция во время лечения ретиноидами, в частности этретинатом. Я уже акцентировала внимание на том, что подногтевой гиперкератоз может развиваться и у тех, кто в связи с коморбидной патологией принимает бета-адреноблокаторы, ведь это один из базисных препаратов для лечения артериальной гипертензии. В то же время мы знаем: бета-адреноблокаторы являются одним из триггерных факторов псориаза. Их назначение нередко бывает необходимо по кардиологическим показаниям. Поэтому нужно иметь в виду, что лечение с применением бета-блокаторов может способствовать в том числе и развитию подногтевого гиперкератоза у пациентов с псориазом, — пояснила Ольга Зыкова.
Дистальный онихолизис и онихомадез могут быть проявлением лекарственных токсикодермий и фототоксических реакций на доксициклин, фторхинолоны, ретиноиды, ингибиторы протеаз рецепторов эпидермального роста и другие препараты. Важно иметь в виду возможность ятрогенных поражений ногтей при псориазе, потому что пациенты могут быть коморбидными. У них может быть сопутствующая патология, по поводу которой принимаются различные препараты, в том числе те, которые способны провоцировать ятрогенные поражения ногтей. Поэтому нужно правильно оценивать симптомы поражения ногтей, в том числе и как потенциально лекарственно индуцированные.
При псориазе также может наблюдаться меланиновая пигментация ногтей в виде продольной или поперечной меланонихии у пациентов, которые получают лучевую терапию, например, ПУВА-терапию. Вследствие активизации меланоцитов дистального отдела матрикса и ногтевого ложа лучевая терапия псориаза, в частности, ПУВА-терапия — один из эффективных методов лечения среднетяжелого и тяжелого псориаза, такого как крупнобляшечный с непрерывно рецидивирующим течением. Это один из методов системной иммуносупрессивной терапии. Поэтому при появлении у пациента меланонихии необходимо проводить дифференциальный диагноз с другими заболеваниями, например, с меланомой, травматическими гематомами по причине ношения тесной обуви, а также ятрогенной немеланиновой гиперхромией (антралин). Для дифференциальной диагностики этих состояний требуется дерматоскопическое исследование, а по показаниям еще и патоморфологическое.
— Еще один достаточно сложный в практическом аспекте вопрос заключается в диагностике ониходистрофии как изолированного псориаза ногтей. Уверена, каждому дерматологу известна ситуация, когда у пациента мы определяем углубление чаще всего в виде симптома пунктиформной дистрофии или симптома наперстка в сочетании с онихолизисом или симптомом масляного пятна. Возникает вопрос о выставлении диагноза изолированного псориаза ногтей, — обратила внимание Ольга Зыкова.
В классификации МКБ-10 такого диагноза, как изолированный псориаз ногтей, нет. Однако в литературе собраны сведения о том, что существуют признаки, которые могут быть характерны только для псориаза. К ним относятся дистальная и проксимальная пунктиформная дистрофия в сочетании с поперечной лейконихией в зоне ногтевого ложа, псориатическая псевдолейконихия, псориатическая поперечная лейконихия или тотальная лейконихия.
Предположительными признаками изолированного псориаза ногтей могут быть пунктиформная дистрофия, когда не менее 20 углублений на одной ногтевой пластине или более 60 углублений у одного пациента либо определяется изолированный нетравматический онихолизис. Все это предположительные признаки. Также о псориатическом характере ониходистрофии могут свидетельствовать два из трех признаков. Например, углубление онихолизиса и горизонтальная исчерченность. Такой вариант возможен для обоснования диагноза изолированного псориатического поражения ногтей. Также в случае, если у пациента имеются следующие признаки: онихолизис в сочетании с пунктирной дистрофией в количестве не менее 20 углублений на одной ногтевой пластине при положительном семейном анамнезе псориаза. В такой ситуации, когда сочетаются 3 таких признака, может быть выставлен диагноз «изолированный псориаз ногтей».
Примеры из личного опыта
При различных хронических дерматозах поражения ногтевых пластин бывают похожими. Например, у пациента наблюдались поражения всех ногтевых пластин в виде углублений псевдолейконихии, онихолизиса, горизонтальной исчерченности, симптомы масляного пятна, притом что на кожном покрове не было ни одного пятна, ни одной папулы. Кожные покровы вообще были свободны от высыпаний.
Нестандартная ситуация: у ребенка симптомы продольных углублений псевдолейконихии, онихолизиса, симптом масляного пятна. Родителей интересовало, чем обусловлены эти изменения. Они похожи на состояние ногтей при красном плоском лишае, в то же время могут быть трактованы и как изменения при псориазе. Для верификации диагноза в таких случаях нужны более детальные исследования, например, патоморфологическая диагностика для выявления воспалительных процессов, которые происходят в ногтевом ложе.
Еще один случай. Родители 9-летнего мальчика обратились за помощью. У ребенка наблюдалось тяжелое тотальное поражение всех ногтевых пластин на кистях и стопах, причем поражения были множественные: и трахионихия, и исчерченность всех видов, и псевдолейконихия. Под вопросом стоял диагноз псориаза. Однако при тщательном осмотре были выявлены признаки атопического дерматита, а точнее, атопического лица. Это легкая лихенизация в углах рта, признаки хейлита, небольшое шелушение кожи век. Также было замечено несколько эритематозносквамозных воспалительных пятен в области задней поверхности шеи. В анамнезе были выявлены пищевая гиперчувствительность в раннем детском возрасте, а также периодически возникающие экссудативные воспаления в заушных складках. Мама даже нашла фотографию, на которой зафиксировала клинику эпизода экссудативного воспаления с влажными серозными корками, эритемой в заушных складках. Таким образом, пациенту был выставлен диагноз «атопический дерматит».
— Когда речь идет об изолированном поражении ногтей, нужно дифференцировать хронические дерматозы и учитывать, что поражение кожного покрова в случае отсутствия элементов на момент осмотра может быть обусловлено ремиссией хронического дерматоза. В связи с этим стоит рекомендовать повторный осмотр через 3 или 6 месяцев. Нужно внимательно следить за кожей пациента, особенно ребенка. Акцентировать внимание на необходимости обращения к дерматологу в период появления кожных высыпаний, — уточнила Ольга Зыкова.
Ассоциация ониходистрофии с бактериальной и микотической инфекцией — еще один аспект, который клинически важен при оценке состояния ногтей у пациентов с псориазом. К таким вариантам относится акродерматит Аллопо, развитие которого связано с активизацией как патогенной, так и условно-патогенной флоры. Актуальна также ассоциация ониходистрофии с патогенной, дерматофитной инфекцией у пациентов с псориазом. В некоторых случаях эта ассоциация может быть явной: когда без труда можно клинически заподозрить дерматофитную инфекцию и подтвердить ее выделением нитей и спор грибов, а также методом посева. Однако в ряде случаев это сделать очень сложно, особенно у пациентов, которые хорошо ухаживают за своими ногтями. И тогда требуется более тонкое исследование после удаления масс пораженного ногтя для того, чтобы удобно было забрать материал из зоны ногтевой пластины, которая наиболее близко прилежит к ногтевому ложу. Так можно добыть патологический материал с возбудителем для его верификации. Конечно, важны методы, которые используются для выявления патогенной флоры, потому что чувствительность и специфичность у них разная.
Ольга Зыкова:
Интересно было узнать от коллег из Новосибирского государственного медуниверситета о случаях, когда верификация инфекционного поражения ногтей была выполнена с использованием метода ПЦР. Находки оказались неожиданными и позволили назначить эффективную этиотропную терапию.
Ониходистрофия — симптом разнородных заболеваний человека: дерматологических, инфекционных, аутоиммунных, онкологических и других. Однако клинические проявления поражения ногтей являются во многом сходными и почти все могут сформироваться при псориазе. Поэтому псориаз считается моделью, которая демонстрирует разнообразие симптомов поражения ногтевого аппарата и позволяет делать выводы о характере и особенностях течения заболевания. Ониходистрофия при псориазе имеет важное клинико-диагностическое значение. Диагностика ониходистрофии у пациентов с псориазом, а также с целью выявления ее этиологии может требовать комплексного обследования с применением методов исследования с высокой чувствительностью и специфичностью в отношении искомых признаков заболевания.

