В Витебском областном клиническом специализированном центре прооперировали около 30 пациентов с эпителиальным копчиковым ходом.
Эпителиальный копчиковый ход (ЭКХ)
Может приводить к абсцессу
Эпителиальный копчиковый ход (ЭКХ) — врожденное заболевание. По данным мировой статистики, диагностируется у 5–7 % взрослого населения. В основном патология встречается у пациентов трудоспособного возраста — от 18 до 40 лет.
ЭКХ может быть в виде ямки или воронкообразного углубления, а может представлять собой узкий канал в мягких тканях под кожей крестцово-копчиковой области. На поверхности же образуются одно или несколько небольших отверстий — так называемых первичных. Через них выделяются продукты жизнедеятельности расположенных внутри хода потовых и сальных желез, волосяных луковиц. Эти ходы бывают разветвленными и одиночными, могут проникать в крестцовый канал, но не сообщаться со спинномозговым каналом, а могут — и в последний, соединяясь с подпаутинным пространством. Все они располагаются кзади от крестца.
Возникновению ЭКХ способствуют постоянное инфицирование этой зоны, неправильный рост волос, эктодермальная инвагинация в мягкие ткани. Через первичные отверстия в ткани может проникать инфекция, тогда возникает нагноение.
— Если нет воспалительного процесса, ЭКХ себя никак не проявляет. В исключительных случаях могут отмечаться выделения из него, увлажнение кожи между ягодицами, зуд, — рассказал главный врач центра Валерий Денисенко. — При травмах данной области или переохлаждении отток содержимого из отверстий нарушается, в воспаление вовлекается жировая клетчатка, начинается абсцесс. Зачастую образовавшийся гнойник самостоятельно прорывается через кожу. И хотя после этого симптомы сглаживаются, а человек уже не чувствует дискомфорта, опасным итогом становится формирование свища. По нему гной из зоны воспаления выходит наружу.
Пациенты с абсцессом поступают в колопроктологические отделения, где им оказывают экстренную помощь. Как правило, гнойник вскрывают, после чего проводится плановое хирургическое лечение.
Лечение ЭКХ
Классические возможности
Сегодня в мире существует ряд хирургических методик, применяемых в лечении ЭКХ. Но вопрос выбора конкретной из них до сих пор остается спорным. Это связано с высокой частотой осложнений в раннем послеоперационном периоде, в том числе гнойных (16 %). Рецидивы встречаются в 20 % случаев.
По словам Валерия Денисенко, выделяют 4 основных способа лечения ЭКХ (закрытый, полуоткрытый, открытый и свободная пересадка кожи для замещения дефекта при обширных копчиковых свищах). Несмотря на кажущуюся простоту, радикальное лечение острого воспаления в крестцово-копчиковой области до сих пор вызывает споры среди хирургов, поскольку как бы широко ни вскрывался абсцесс, гарантии, что заболевание не перейдет в хроническую форму или что не случится рецидив, дать нельзя.
Открытый способ. В данном случае ЭКХ иссекается вместе с затеками. Затем рана тампонируется и ведется открыто. Открытый метод лечения активно практикуется во многих странах, в частности в США. Но он имеет длительный период заживления. При этом пациенты до трех месяцев находятся на больничном. Рецидивы встречаются в 1,5–2 % случаев.
Полузакрытый способ. Иссечение патологического очага проводится под спинальной анестезией. Края раны подшиваются к ее дну, причем центральная часть остается открытой и заживает вторичным натяжением. Данный способ также имеет существенное количество рецидивов (4–5 %). Кроме того, примерно в 28 % случаев происходит нагноение послеоперационной раны. Это обусловлено инфицированием, особенностями организма и иммунным статусом пациента.
Закрытый способ. Рана после иссечения патологического очага ушивается наглухо, как правило, матрацными швами. Хотя на деле могут использоваться любые их виды. Число рецидивов после таких оперативных вмешательств может достигать 5 %, а нагноений в раннем послеоперационном периоде до 30 %.
Пластический способ. Одним из вариантов местной пластики является лоскутное смещение прилежащей к ране кожи при обширных свищах в крестцово-копчиковой области. В настоящее время основным показанием для применения данного способа служит необходимость смещения кожи с мест менее важных в функциональном отношении на более подверженные давлению или трению. Свободная пересадка кожи для замещения дефекта возможна в том случае, когда отсутствует только кожа, а подкожная жировая клетчатка сохранена (или когда последняя отсутствует, но нет необходимости ее восполнять).
Одним из способов лечения обширных ран является пластика перемещенным кожным лоскутом. Разновидность местной пластики — ротационный способ, при котором дефект закрывают одним или двумя лоскутами, смещаемыми поворотом по часовой стрелке. Наиболее показан он при дефектах кожи после иссечения опухолей, пролежней в области крестца.
Быстро и без боли
Вместе с тем в хирургию приходят новые современные способы лечения колопроктологических заболеваний. В их числе лазерная деструкция. Одними из первых в Беларуси применять ее при ЭКХ начали специалисты Витебского областного клинического специализированного центра — главный врач Валерий Денисенко, заведующий проктологическим отделением Константин Цыплаков, ассистент кафедры общей хирургии ВГМУ Кирилл Чепик, а также врачи-проктологи Василий Смирнов и Владимир Хмельников. Свои разработки они вели с начала 2019 года.
— Лазер для лечения проктологических заболеваний в Беларуси уже применялся. Начинателями были профессора кафедры неотложной хирургии БелМАПО Юрий Гаин, Сергей Шахрай и старший преподаватель Михаил Гаин. Они активно использовали лазер для лечения геморроидальной болезни, параректальных свищей, анальных трещин и другой патологии. Мы же пошли дальше и попробовали применить технологию у пациентов с ЭКХ, — уточнил главврач центра.
Пациенту под спинальной анестезией проводится ревизия копчикового хода под контролем УЗИ. Затем выполняется санация: необходимо вычистить из канала воспаленную ткань, волосы. После чего в ход вводится лазерный световод и «запаивает» его. К слову, для деструкции витебские специалисты используют аппарат белорусского производства.
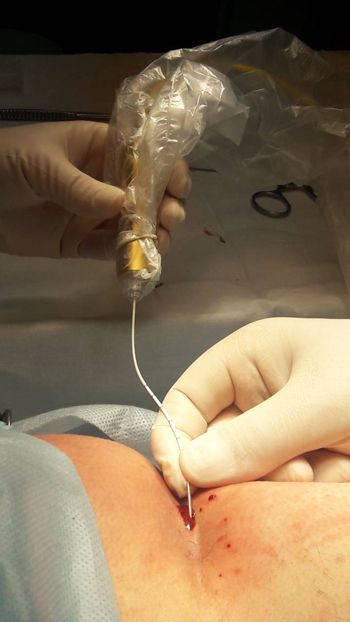
В среднем такая операция занимала 7–10 минут в зависимости от конкретного случая. Уже спустя несколько часов после деструкции пациенты могли свободно перемещаться, поворачиваться. При этом у них минимизированы болевые ощущения. Хотя раньше после хирургического лечения ЭКХ приходилось в течение нескольких суток применять обезболивающие препараты.
Первым пациентом, которому в центре провели лазерную деструкцию, стал молодой человек из региона с неосложненным копчиковым ходом. Эта операция длилась около 5 минут. Как уточнил Валерий Денисенко, у мужчин ЭКХ встречается чаще, чем у женщин: примерно 70 % всех случаев.
Кроме того, врачи Витебского областного клинического специализированного центра с помощью данной технологии прооперировали 2 пациентов с осложненными свищами с затеками.
— Трудность заключается в том, что площадь поражения большая. И сперва убирали затеки, а потом основной ход, — пояснил Валерий Денисенко.
С ноября 2019 года лазерная деструкция проведена 28 пациентам с ЭКХ от 19 до 71 лет. Из них 85,7 % мужчин. Всем выполнили запланированный объем вмешательства. В стационаре такие пациенты находились до четырех суток. По итогу удалось установить, что при проведении лазерной деструкции ЭКХ время операции сокращается в среднем на 15–20 минут по сравнению со стандартными хирургическими методами, а длительность стационарного лечения — на 3–4 дня.
Осложнений в раннем послеоперационном периоде не было ни у одного из пациентов.
— Раны, как правило, небольшие отверстия диаметром 0,3–0,5 см, закрылись первичным натяжением через 2 недели. Пациенты все время находились под нашим наблюдением — приезжали 2–3 недели, — отметил Валерий Ларионович. — При этом они уже могут ходить на работу. Хотя раньше получали больничный лист на месяц и даже дольше.
Альтернатива с перспективой
В среднем в центре в год оказывают медпомощь около 160 пациентам с ЭКХ. По словам Валерия Денисенко, это значительная цифра.
— Зачастую пациенты поздно обращаются за медпомощью. И вместо одного хода у них появляется огромный инфильтрат. А с каждым последующим нагноением количество затеков увеличивается. В таких случаях применяем различные методы пластики — смещенным или перемещенным кожно-подкожным лоскутом. Подобные операции не часто, но выполняем.
С учетом всех преимуществ лазерная деструкция в лечении данной патологии является одним из наиболее перспективных способов. В дальнейшем, не исключают в центре, эта технология сможет на 90 % заменить стандартные хирургические методы. За исключением крайне тяжелых случаев, когда нельзя закрыть рану в пределах здоровых тканей.
Фото лазерной деструкции пациенту предоставлено Витебским областным клиническим специализированным центром.

