Научный форум, посвященный 45-летию РНПЦ «Кардиология» и 500-й трансплантации сердца в Беларуси, собрал в Минске более тысячи участников из нашей страны и зарубежья. Говорили не только о современных проблемах, но и о медицине будущего.
 Заместитель генерального директора по научной работе НМИЦ им. В. А. Алмазова Минздрава России, член-корреспондент РАН, профессор Александра Конради представила доклад о персонализированной медицине. По словам спикера, уже в ближайшее десятилетие в здравоохранении произойдут революционные изменения.
Заместитель генерального директора по научной работе НМИЦ им. В. А. Алмазова Минздрава России, член-корреспондент РАН, профессор Александра Конради представила доклад о персонализированной медицине. По словам спикера, уже в ближайшее десятилетие в здравоохранении произойдут революционные изменения.
Александра Конради:
Персонализированная медицина предполагает индивидуальный подход в лечении и переход от понятия «человек» на макроуровне к его пониманию на молекулярном уровне.
Переход к персонализированной медицине предполагает:
- новое понимание болезни;
- пациентоцентричность;
- новую идеологию инноваций.
В чем революционность?
Александра Конради:
Когда-то больных лечили эмпирически. Потом произошло обобщение научных данных и появилась доказательная медицина. Однако со временем стало понятно: то, что мы считали невероятным успехом, оказалось лишь еще одним этапом осознания ограниченности нашей компетентности. К сожалению, того, что нам известно о причинах заболеваний, сегодня уже недостаточно.
Основные недостатки доказательной медицины:
- люди с одним заболеванием рассматриваются как гомогенная группа;
- анализ по подгруппам проводится, но всегда вторичен, и ему не уделяется должного внимания;
- ответ на лечение или вмешательство рассматривается как бинарный: либо да, либо нет.
Профессор Конради заявила, что очень много денег в здравоохранении расходуется безрезультатно. Например, в США только в онкологии на неэффективные препараты тратится 5 млрд долларов в год.
Александра Конради:
Я привожу данные США, потому что не все страны открыто публикуют отчеты об эффективности затрат бюджетных средств. К сожалению, концепция доказательной медицины нуждается сегодня в серьезном пересмотре.
Эволюция идей персонализированной медицины довольно длительная. Важным этапом на этом пути стала эпидемия COVID-19, которая серьезно подстегнула исследования в разных странах.
Александра Конради:
Все обратили внимание на то, что тяжелый вирус совершенно по-разному переносится разными людьми. Исследователи объединились в стремлении понять и выделить среди огромной массы людей тех, кто находится в группе риска. Со временем стало понятно: реакция на инфекцию во многом обусловлена нашими генами.
По словам спикера, персонализированная медицина будет внедряться вслед за развитием молекулярной генетики, углублением нашего понимания происходящих процессов и удешевлением этих технологий.
Александра Конради:
Еще недавно нам было страшно даже подумать о том, чтобы секвенировать чей-то геном. Казалось, это возможно только в очень больших научных центрах. Но поверьте, технологии развиваются и дешевеют так быстро, что скоро войдут в нашу практику. Сегодняшних студентов мы уже должны готовить к тому, что они будут работать с генетическими данными, в том числе ставить диагнозы и назначать лечение на основании целого ряда сложных молекулярных маркеров.
Три кита, на которых стоит персонализированная медицина:
- молекулярно-генетические исследования;
- информатизация;
- производство лекарств и техники.
Александра Конради:
Драйвером персонализированной медицины является индустрия лекарств и техники. Современные фармацевтические компании, крупные разработчики новых устройств уже стремятся развивать таргетные инновации, которые дают эффект в конкретных группах пациентов. Особенно хорошо это видно в онкологии. Но и в кардиологии тоже будет применяться персонализированное лечение.
Ну и, конечно, в медицине сейчас очень много значат большие данные. Real World Data (RWD) и Real World Evidence (RWE) стали неотъемлемой частью стратегии современных фармацевтических компаний.
Александра Конради:
Еще 10 лет назад мы не могли представить, что когда-то сможем оперировать чем-то большим статистически, чем клинические исследования. А сегодня технологии дают возможность оценить побочный эффект того или иного препарата на миллионах пациентов. Поэтому выигрывает та система здравоохранения, которая имеет лучшую информатизацию и лучшую сквозную аналитику. Это позволяет понять то, что нельзя охватить человеческим взглядом.
Что изменится?
Новый подход к происхождению и эволюции болезней заключается в том, что есть большое количество генетических маркеров (в том числе с очень малым эффектом, но часто встречающихся), которые предопределяют ту или иную траекторию жизни человека.
Александра Конради:
Сравните между собой человека, у которого ожирение с детства и в анамнезе раннее повышение артериального давления, и обычного, не склонного к полноте, у которого никогда не повышался уровень АД. Это совершенно разные люди с точки зрения паттерна жизни, и их пути в развитии болезни предопределены (возможно, даже внутриутробно), в том числе генетически. Эволюция их заболевания зависит от того, что заложено природой.
Профессор убеждена, что с развитием персонализированной медицины будет меняться классификация заболеваний. Например, классические причины сердечной недостаточности: ИБС, артериальная гипертензия, болезни миокарда… Но с позиции новой эры персонализированной медицины есть огромное количество генетических причин развития заболевания. Многие из них ученым еще предстоит выяснить.
Александра Конради:
Не существует никаких идиопатических заболеваний. Есть заболевания с еще невыясненными молекулярно-генетическими механизмами. В современной онкологии без генотипирования опухоли не назначается лечение. Мы в кардиологии пока, к сожалению, работаем с «черным ящиком». Но поверьте, через 10 лет модель диагностики и выбора лечения изменится. Сейчас мы собираем жалобы, осматриваем пациента, предполагаем диагноз, потом проводим долгое обследование, ставим, наконец, правильный диагноз, составляем план лечения... В персонализированной медицине сразу после жалоб и сбора анамнеза будет генетическое тестирование, только после этого устанавливается точный диагноз. И уже дальше — обследование, снова генетическое тестирование для предсказания эффекта, который мы получим от лечения, и точечная работа на результат.
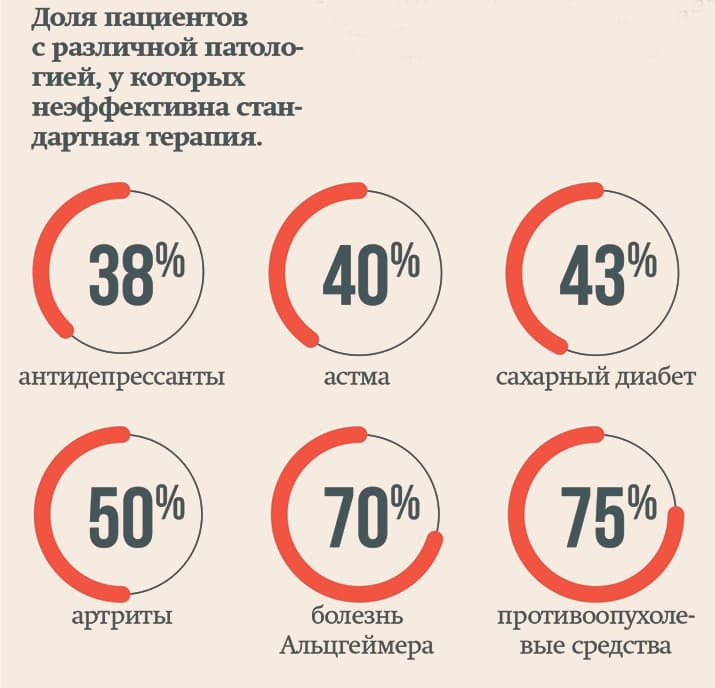
Сегодня от 38 % до 75 % людей получают лечение, которое в их индивидуальном случае оказывается неэффективным. Персонализированная медицина, по мнению профессора Конради, позволит определить генетические и другие особенности пациентов и найти эффективное лечение для каждого из них.
Развитие персонализированной медицины — один из путей сокращения расходов, ведь пациентам предлагается более точное индивидуальное лечение.
Александра Конради:
В персонализированной медицине изменится и модель оценки эффекта лечения. Сегодня ответ на лечение рассматривается как бинарный — либо да, либо нет. Преимущество персонифицированной медицины состоит в понимании, для кого эффект есть, а для кого нет. Задача — подобрать лекарство, которое бы помогало стопроцентно.