В любых взаимоотношениях, в том числе между медицинским работником и пациентом, возможны конфликтные ситуации. Причем нередко оказывается, что главной причиной серьезного конфликта является небольшое недоразумение, недовольство пациента, на которое не обратили внимания, отмахнулись, в итоге обиды и претензии (иногда совершенно необоснованные) нарастают, запуская конвейер жалоб, непродуктивных обращений в вышестоящие инстанции и пр.
 Большинство конфликтов на начальном этапе является благом для противодействующих сторон, ведь это возможность обозначить интересы, услышать друг друга, обсудить проблему и договориться, утверждает эксперт в области профессиональной коммуникации и управления стрессом, доцент кафедры организации непрерывного образования РНИМУ им. Н. И. Пирогова, кандидат психол. наук Игорь Спивак. Специалист предлагает алгоритм управления конфликтом, состоящий из четырех простых шагов.
Большинство конфликтов на начальном этапе является благом для противодействующих сторон, ведь это возможность обозначить интересы, услышать друг друга, обсудить проблему и договориться, утверждает эксперт в области профессиональной коммуникации и управления стрессом, доцент кафедры организации непрерывного образования РНИМУ им. Н. И. Пирогова, кандидат психол. наук Игорь Спивак. Специалист предлагает алгоритм управления конфликтом, состоящий из четырех простых шагов.
Шаг 1. Выслушайте пациента
✅ Контролируйте громкость и тональность голоса.
✅ Сохраняйте зрительный контакт, но избегайте прямого взгляда.
✅ Соблюдайте геометрию общения.
Игорь Спивак:
В конфликтной ситуации, когда пациент агрессивен и недоволен чем-то, первое, что нужно сделать, это дать ему высказаться, выпустить пар, привести эмоции в нормальное состояние. Эта рекомендация часто вызывает недоумение у врачей, особенно ВОП, которые возмущены, мол, где же взять время выслушивать, когда это будет длиться неизвестно сколько.
Любопытный эксперимент: если врач предоставляет пациенту время для монолога, не перебивая и ничего не уточняя, то в среднем он длится 92 секунды. При этом наблюдается парадоксальный результат: общее время врачебного приема сокращается!
Специалист пояснил, что рекомендация «выслушайте пациента» вовсе не означает бесконтрольный процесс выслушивания: врач был, есть и остается лидером в коммуникации. Чтобы монолог пациента не стал бесконечным, следует учитывать некоторые нюансы и влиять на них.
Игорь Спивак:
Во-первых, если эмоции пациента накалены, он говорит очень громко, даже переходит на крик, вы невольно тоже начинаете говорить громко. Контролируйте этот момент и понижайте громкость своего голоса. То же и с тональностью: избегайте доминирующих, саркастических, ироничных или, напротив, заискивающих тональностей, понятно, что они не способствуют урегулированию конфликта.
На первом этапе большое значение имеет правильный зрительный контакт, однако, по словам специалиста, часто врачи весьма свободно трактуют это понятие, ошибочно считая, что это «смотреть в глаза, не отводить взгляд».
Игорь Спивак:
Зрительный контакт — это определенная область на лице, по разным источникам, это может быть треугольник между глазами пациента и ртом либо между глазами и «третьим глазом» на лбу. Мы смотрим в эту область расфокусировано, периодически отводя взгляд. Прямой взгляд уместен в других ситуациях, например, при деловых переговорах, когда мы показываем уверенность, доминирование, смотрим нашему партнеру в глаза.
Но в конфликтных ситуациях прямого взгляда следует избегать, потому что это, наоборот, приводит к агрессии собеседника и разжиганию конфликта. Особенно при коммуникации с тремя категориями пациентов: изначально находящихся в агрессивном состоянии, имеющих психические заболевания, находящихся в алкогольном опьянении. Прямой взгляд может спровоцировать у них приступ неконтролируемой агрессии.
Геометрия общения — взаимное расположение собеседников в пространстве, которое минимизирует риски как в плане вербальной, так и возможной физической агрессии.
Во взаимодействии с любым партнером положение стоя является психологическим и стратегическим преимуществом. Есть шуточные, но тем не менее полезные рекомендации общения с агрессивным партнером. Если он стоит, предложите ему сесть, агрессировать сидя сложнее. Если ваша специальность предполагает осмотр пациента, предложите ему лечь, ибо агрессировать лежа еще сложнее. В каждой шутке есть доля правды. Действительно, вот так управляя положением пациента, мы управляем его агрессивностью.
Шаг 2. Узнайте причину беспокойства, обсудите варианты решения проблемы
✅ Примите точку зрения пациента. Принятие не равно согласию!
✅ Не давайте обещаний, которые не можете выполнить.
Игорь Спивак:
Только после того, как пациент выговорился, можно обсудить варианты решения проблемы. И здесь важно предоставить выбор: есть такой вариант, есть другой. Особенно это касается вариабельных случаев и манипуляций, требующих информированного согласия.
Часто врачи попадают в ловушку, когда пациент говорит: «вы же лучше знаете, что мне надо делать». Если врач в такой ситуации рекомендует: «делайте так», пациент идет и делает (иногда и неправильно интерпретируя сказанное), в итоге получает не тот результат, который ожидал. И ответственность за этот результат полностью возлагает на врача: «Вы же советовали так!» Конфликт обострится с новой силой.
Простой пример: лечить больной зуб и ставить коронку либо удалять и ставить имплантат.
Игорь Спивак:
Вы рассказываете о вариантах, плюсах и минусах, но решение оставляете за пациентом. Если он настаивает и опять переспрашивает, что ему делать, вы говорите: «Хорошо, могу еще раз вам все пояснить, но решение принимаете вы».
Специалист акцентирует внимание: принять точку зрения пациента вовсе не означает согласиться с ним. Если произошло некое событие, каждый из собеседников воспринимает его под своим углом и оценивает субъективно. Доказывать «я вижу правильно, а ты нет» в разгар конфликта не имеет смысла. Вместо этого лучше сказать, что вы понимаете пациента, его точку зрения (без констатации «я согласен»).
Игорь Спивак:
Не давайте обещаний, которые вы заведомо не сможете выполнить. Обычно так поступают молодые, неопытные коллеги, мол, ладно, сейчас скажу так, а там посмотрим, зато этот скандал закончится. Но таким подходом мы подставляем и себя, как специалиста, и отделение, и клинику. Потому что претензии пациента по поводу неоправдавшихся надежд еще больше усилятся.
Шаг 3. Поблагодарите пациента за неравнодушие
Игорь Спивак:
Здесь возникает искреннее недоумение коллег: «С чего вдруг? Он ведет себя неизвестно как, а я его еще должна благодарить?!» Но в предлагаемом алгоритме каждый шаг преследует конкретную цель.
Разумеется, мы не поощряем хамское поведение пациента, раздувание им конфликта. Нет, мы благодарим его за то, что он поделился своими переживаниями, своим беспокойством. Вполне возможно, что указал на некоторые наши недоработки, которые мы не замечали. И своей благодарностью мы подкрепляем хороший, правильный образ поведения, показываем, что если возникло какое-то недоразумение, то нужно не копить обиду, недовольство, а обсудить и решить проблему. Этот шаг повышает доверие к врачу.
Шаг 4. Сопроводите решение проблемы
✅ Узнайте, удовлетворен ли пациент решением проблемы.
✅ Выразите готовность к продолжению сотрудничества. Не успеваете сами завершить шаг 4, попросите помощи у коллеги или медсестры.
Эти действия дают возможяость довести конфликт до логического завершения.
Как сохранить спокойствие в разгар конфликта?
Следите за громкостью и тональностью речи, а также ритмом и глубиной дыхания.
Игорь Спивак:
Эти параметры дают обратную связь, и, контролируя их, вы контролируете свои эмоции. Если вы выходите из состояния ресурса, то сразу заметите, что дыхание сбивается, изменяются его ритм и глубина, это зависит еще и от личной реакции на стресс.
Если дыхание становится поверхностным и частым, старайтесь дышать глубже, если же оно сильное в плане вдоха и выдоха, то уменьшайте глубину дыхания и параллельно выравнивайте его ритм. Для этого потребуется не более 2 минут. Не позволяйте пациенту переходить личные границы. Одна из моих коллег, доктор с многолетней практикой поделилась, что никогда не терпит хамство пациента и когда его поведение переходит границы разумного, то задает ему вопрос: «А почему вы так себя ведете?» И дело не только в том, что она говорит, а с какой именно интонацией.
Не кричит, не истерит: «Почему вы так себя ведете?! Возьмите себя в руки!» Не говорит с нотками испуга или заискивания. Ее тональность невербально транслирует пациенту: «Уважаемый, я не готова с вами в таком формате взаимодействовать». То есть это мягкое, корректное и четкое указание на свои личные границы. И в ее практике еще ни разу не было случая, чтобы пациент не задумался и не изменил свое поведение.
Парадоксально, но на самом деле очень многие врачи признаются, что наиболее лояльными, благодарными пациентами оказываются те, с которыми в самом начале возникали некоторые недоразумения.
Как сообщать плохие новости пациенту? Этапы информирования
Одной из непростых ситуаций для врача в разговоре с пациентом является необходимость сообщения неблагоприятной информации, например, о плохих результатах анализов, подтверждении тяжелого диагноза и пр. Ситуация является стрессовой и для медработника, и для пациента.
Игорь Спивак:
Некоторые врачи, испытывая дискомфорт, неготовность тратить эмоциональные ресурсы, невольно стремятся в таком случае сократить время общения до минимума, доносят информацию сухо, коротко и быстро. Это не лучший вариант, причем для обеих сторон.
Специалист рассказал о четырех этапах информирования, которые позволяют выстроить ориентиры и сделать процесс более оптимальным и экологичным: 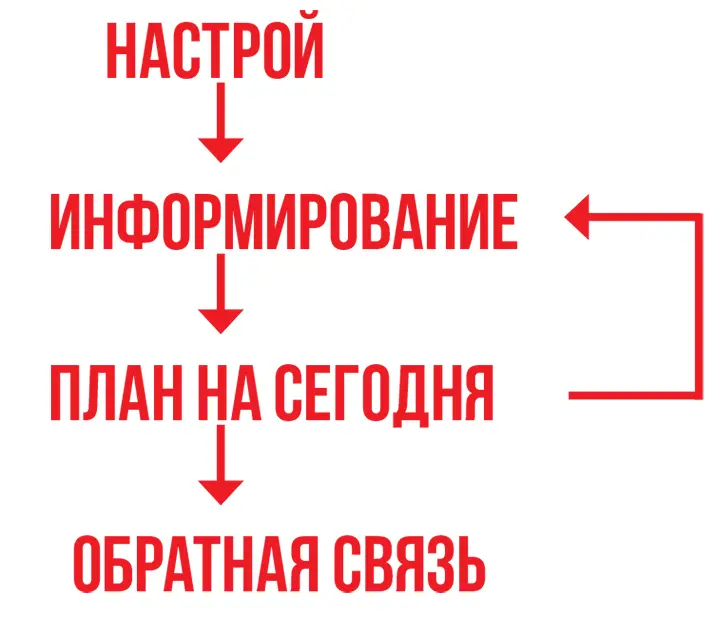
Настрой. Любое общение требует определенного психологического настроя. Абсолютно одну и ту же информацию человек может воспринять по-разному в зависимости от своего настроения в данный момент, отношения к собеседнику, который эту информацию преподносит, окружающей обстановки.
Игорь Спивак:
Это можно заметить, например, при общении в коллективе. Есть коллеги, с которыми мы легко коммуницируем, а есть те, с которыми нам некомфортно, мы неосознанно настраиваемся на контакт с такими людьми, испытывая некий уровень стресса. В принципе любая коммуникация требует определенного настроя, это позволяет снизить уязвимость и ранимость при получении информации, особенно негативных новостей.
На приеме в поликлинике общение происходит в кабинете врача, так же нужно поступать и в стационаре: пригласить пациента в свой кабинет.
Игорь Спивак:
Нередко вижу такую картину, причем даже в крупных федеральных центрах: врач с пациентом стоят в коридоре, что-то обсуждают, рядом ходят другие пациенты, медперсонал. Если пациент не лежачий, который не может выйти из палаты, лучше пригласить его в кабинет, чтобы сообщить о серьезном диагнозе или обсудить план лечения. И в кабинете обязательно предложить присесть. Это имеет значение не только по причине комфорта, но и для безопасности пациента, если тема разговора сложная (ему может стать плохо, подняться давление и пр.).
Эксперт также обращает внимание на такой, казалось бы, незначительный нюанс, как приветствие:
Начиная взаимодействовать с пациентом, мы обычно на автомате говорим «добрый день» или «доброе утро». Но в контексте предполагаемой беседы, когда речь идет о тяжелом диагнозе или плохих результатах анализов либо вам нужно сообщить родственникам плохие новости, лучше выбирать нейтральное приветствие «здравствуйте».
Информирование. Неблагоприятную информацию лучше разбить на блоки и, сообщая, делать паузу для возможности уточнений.
Игорь Спивак:
Допустим, вам нужно сообщить, что серьезный диагноз подтвердился. После констатации факта следует обязательно поинтересоваться, знает ли что-то об этом заболевании пациент. К слову, эта норма есть во всех рекомендациях по коммуникациям «врач — пациент».
Сейчас, в век информационных технологий, любой человек может на разных сайтах, форумах, в соцсетях начитаться и загрузиться «знаниями», которые прямо будут влиять на его отношение к диагнозу, возможным методам лечения. Зная позицию пациента и его размышления, врач будет лучше понимать, как настроить его на выздоровление, следование рекомендациям.
С другой стороны, некоторые пациенты настолько эмоционально погружены в свой диагноз, что испытывают желание поделиться своими «знаниями» с лечащим врачом. И если врач не хочет выслушать, а всем своим видом показывает, что ему все равно, то нарастает недовольство и критическое отношение со стороны пациента.
Ориентировочный пример сообщения о диагнозе
— Здравствуйте, Анастасия Андреевна. Я получила результаты вашего обследования и готова их с вами обсудить. Как вы смотрите на то, чтобы пройти в мой кабинет? Там удобно расположиться — разговор будет конфиденциальным.
— Пожалуйста, присаживайтесь. Обследование подтверждает диагноз — системная красная волчанка. Вы что-нибудь знаете по поводу этого заболевания?
Возможные ответы пациента и продолжение диалога врачом:
— Нет.
— Тогда сейчас расскажу.
— Да.
— Хорошо, расскажите, что знаете.
— Слышала, что…
— Хорошо, расскажите, что вы слышали.
План на сегодня. Дозированно, по блокам врач дает информацию, мониторит психологическое состояние пациента и его понимание сказанного.
Игорь Спивак:
Информируем о течении заболевания без лечения и возможных вариантах лечения, операции, то есть формируем ориентир дальнейших действий. Даем возможность пациенту задать вопросы. Если это происходит в стационаре и мы видим, что пациент не воспринимает информацию, не готов ее обсуждать, то предлагаем завершить разговор позже, разумеется, если речь идет о плановой операции или лечении, не в экстренных случаях.
Всегда важно убедиться, что пациент правильно понял донесенную до него информацию. Если, например, назначается новое лекарство, то после разъяснений и рекомендаций по дозировке и времени приема нужно уточнить, все ли понятно.
Обратная связь. Этот этап является дискутабельным и касается личных границ. Надо ли оставлять контакты и какие? Обычно это делают доктора частных клиник, заинтересованные в личном продвижении.
Игорь Спивак:
Многие уважаемые коллеги, оставляя контактный номер телефона или адрес электронной почты, даже проговорив с пациентом, что это только для экстренных случаев, рискуют попасть в ситуацию экстренности 24/7. Поэтому лучше установить строгие временные рамки, допустим, с 14:00 до 15:00 вы доступны и можете ответить. То есть написать в мессенджер или на электронную почту пациент может и в другое время, но читать и отвечать вы будете только в строго оговоренный промежуток.

