На республиканской научно-практической конференции с международным участием «Современные проблемы медико-социальной экспертизы и реабилитации: от науки к практике» доцент кафедры госпитальной терапии, кардиологии и общей врачебной практики Ивановского государственного медицинского университета, кандидат мед. наук Ирина Основина поделилась российским опытом организации и проведения медицинской кардиореабилитации на амбулаторном этапе. Для Беларуси этот вопрос является актуальным: одной из важных задач утвержденной Концепции развития системы медицинской реабилитации на 2025–2029 годы значится развитие ее амбулаторного этапа.
По системе ШРМ
 Ирина ОсновинаМаршрутизация в Российской Федерации отличается от принятой в Республике Беларусь. В российском варианте она трехэтапная.
Ирина ОсновинаМаршрутизация в Российской Федерации отличается от принятой в Республике Беларусь. В российском варианте она трехэтапная.
1-й этап осуществляется в острейший и острый период реабилитации и проводится в блоке интенсивной терапии и в специализированных учреждениях — сосудистых центрах.
2-й этап — на базе реабилитационных круглосуточных стационаров, осуществляющих полноценный мультидисциплинарный набор различных подходов для ведения пациента.
3-й этап — амбулаторная реабилитация, которая осуществляется в рамках дневных стационаров, амбулаторного приема, реабилитации на дому либо телереабилитации.
При осуществлении направления пациентов на этапы реабилитации согласно порядку оказания помощи работает маршрутизация по системе ШРМ (шкала реабилитационной маршрутизации). ШРМ — это аналог шкалы Рэнкина, модифицированная, дополненная и разделенная по профилям (заболевания и (или) состояния центральной нервной системы, заболевания и (или) состояния периферической нервной системы и опорно-двигательного аппарата, соматические (кардиологические) заболевания и (или) состояния).
По мнению кардиологов и экспертов по сосудистой патологии, пролонгированная реабилитация при отсутствии противопоказаний необходима абсолютному большинству пациентов.
— В Российской Федерации амбулаторная помощь пациентам с сердечно-сосудистыми заболеваниями осуществляется на 3-м этапе реабилитации (пациенты с оценкой по ШРМ 1–3 балла). Остальные пациенты в силу тяжести и ограничения передвижения и самообслуживания, как правило, проходят лечение в круглосуточном стационаре, — уточнила эксперт.
МКФ как навигатор
Общие подходы к организации амбулаторной реабилитации едины для всех этапов и профилей. В задачи специалистов, работающих с пациентами кардиологического профиля, входят:
- оценка реабилитационного статуса пациента и его динамики;
- установление реабилитационного диагноза, включающего характеристику состояния функционирования и ограничения жизнедеятельности на основе Международной классификации функционирования, ограничений жизнедеятельности и здоровья (МКФ);
- оценка реабилитационного потенциала;
- формирование целей и задач проведения реабилитационных мероприятий;
- формирование и реализация индивидуального плана медицинской реабилитации.
Международная классификация функционирования, ограничений жизнедеятельности и здоровья — это навигатор, который позволяет выявить проблему, зафиксировать ее, оценить ее значимость, включить в программу реабилитации, поработать с ней, снова оценить успехи и запустить следующий цикл реабилитации, а затем маршрутизировать пациента согласно тем изменениям, которые получатся в результате курса.
Состав специалистов
Основой работы мультидисциплинарной реабилитационной команды (МДРК) является достижение поставленных целей и задач по восстановлению независимости пациента.
В состав команды на амбулаторном этапе реабилитации входят:
- врач физической реабилитационной медицины (ФРМ) — «дирижер» всей команды (широкая диагностика — функции сердца и сосудов);
- медицинская реабилитационная сестра (уход, сестринские манипуляции, общение с родственниками);
- физический терапевт или кинезиотерапевт (мобильность, передвижение, мышечная сила и толерантность к физической нагрузке);
- медицинский психолог (психологические функции, мотивация, личностные особенности и индивидуальные установки);
- эрготерапевт (широкая диагностика деятельности в контексте факторов личности и окружающей среды).
Эффективность мультидисциплинарного подхода кроется в том, что каждый из специалистов, входящих в команду, обладает своими диагностическими инструментами и отвечает за определенный сегмент работы с пациентом, решая при этом общую задачу и обладая информацией о взглядах и методах решения проблемы пациента другими членами команды. Учет мнения всех специалистов дает целостную картину болезни.
— В России утверждены профессиональные стандарты врача по физической и реабилитационной медицине и медицинской сестры по реабилитации, которые дают представление об обязанностях соответствующих работников медицинских организаций. Профессиональные стандарты для остальных участников МДРК пока находятся на стадии рассмотрения, мы ожидаем их принятия, — дополнила Ирина Павловна.
В условиях поликлиники
Сложности на амбулаторном этапе реабилитации, по мнению спикера, вызывает правильная организация реабилитационного процесса. В круглосуточном стационаре проще — все участники команды находятся рядом и в любой момент могут собраться в палате пациента. Как организовать работу команды в условиях поликлиники, если часы приема специалистов там часто существенно различаются?
— Один из вариантов — пригласить пациента и осмотреть его всей реабилитационной командой за один раз. Если такой возможности нет, можно организовать последовательный, так называемый кабинетный прием, когда в течение 2–3 дней пациент осматривается всеми членами МДРК с проведением специальных тестов и оценкой реабилитационного статуса, — предложила альтернативу эксперт. — Затем специалисты собираются вместе, оформляется протокол первичного осмотра МДРК и, исходя из тех реабилитационных диагнозов, которые приносит каждый член команды, составляется общий реабилитационный диагноз.
Особенности работы в амбулаторных условиях:
1. Специалисты могут работать в разные смены.
2. Встречи МДРК обязательно проходят с участием пациента.
3. Есть «технические» встречи МДРК — без пациента, чтобы согласовать индивидуальный план реабилитации, поставить общие реабилитационные цели, определить реабилитационный потенциал.
4. Если невозможна личная встреча, можно организовать присутствие определенных специалистов в чате или по видеосвязи.
Диагностика состояния
Диагностика — первый этап реабилитационного цикла в работе МДРК, который обязателен и с точки зрения нормативных документов, и с точки зрения организации процесса. Она осуществляется с оформлением реабилитационного диагноза в категориях МКФ.
В качестве примера Ирина Основина приводит типичный реабилитационный диагноз пациента, перенесшего вмешательство на коронарных сосудах (диагноз: ИБС, постинфарктный кардиосклероз, гипертоническая болезнь и ХОБЛ) и поступившего на амбулаторный этап реабилитации.
— Специалисты команды фиксируют проблемы, которые относятся к разделам МКФ: структуры, функции, активность, участие, факторы среды и персональные факторы. Все, что выявили в беседе с пациентом, при сборе анамнеза, при проведении лабораторных и функциональных методов исследования, заносится в реабилитационный диагноз.
Врач ФРМ для постановки реабилитационного диагноза оценивает функции сердца, дыхания, артериального давления, общие метаболические функции, ощущение боли, структуры сердечно-сосудистой системы и легких.
Специалист по физической реабилитации проводит оценку толерантности к физической нагрузке, ощущений, связанных с работой сердечно-сосудистой и дыхательной систем, активности в виде повседневной нагрузки, трудностей в ходьбе, использование других средств передвижения и т. д.
Медицинская сестра и эрготерапевт берут на себя диагностику вопросов, касающихся разделов активности (выполнение повседневной нагрузки, трудности в ходьбе), участия (общение с родственниками, походы в магазин, работа) и факторов среды (например, проживание на 4-м этаже в доме без лифта и т. д.).
Медицинский психолог чрезвычайно важен в амбулаторной кардиореабилитации. Без него невозможно повлиять и скорректировать некоторые факторы среды (например, гиперопеку со стороны близких) и персональные факторы. К ним относятся внутренние установки пациента, мешающие правильной организации реабилитационного процесса (страх, что болезнь смертельна, чувство вины перед членами семьи). Часто это является очень сильным барьером на пути реабилитационного процесса.
Таким образом, МКФ позволяет поставить в один ряд с медицинскими проблемами не менее важные вопросы, выявленные немедицинскими специалистами (эрготерапевтом, физическим терапевтом, медицинским психологом).
Позиции диагноза получают соответствующий код по МКФ. Прописываются также участник мультидисциплинарной команды, который занимается тем или иным вопросом, и те вмешательства, которые планируются для коррекции проблемы (см. пример в табл. 1).

Персональные факторы в доменах не кодифицируются, но учитываются. В приведенном примере учитывалось образование пациента (среднее профессиональное), возраст (60 лет), определенные установки на здоровье, высокий личностный уровень тревожности и уровень общения пациента с семьей.
— Реабилитационный диагноз — некая сумма проблем пациента, которые каждый специалист приносит на общее собрание, обсуждает с коллегами, корректирует. На основании этого устанавливается цель реабилитации, которая всегда индивидуализирована. Ключевым ее моментом могут быть или мобильность, или психологические установки в зависимости от того, что для пациента выходит на первый план. Далее, согласно реабилитационному циклу, запускается персонифицированная программа реабилитации, после которой проводится повторная оценка, — объяснила эксперт.
Практика реабилитологов показала, что наиболее эффективным является построение программы кардиореабилитации по модульному принципу, где общая задача (восстановление здоровья, повышение толерантности к физическим нагрузкам, улучшение качества жизни) разделена на отдельные фрагменты.
Программа кардиореабилитации включает несколько модулей:
1. Выявление и коррекция факторов риска сердечно-сосудистых заболеваний.
2. Индивидуализированная, составленная под возможности пациента физическая реабилитация. Она может включать групповые занятия ЛФК, занятия на кардиотренажерах, дозированную ходьбу с индивидуально рассчитанным темпом, ходьбу по лестнице и т. д.
3. Информационное сопровождение — обучение пациентов в школах здоровья.
4. Психологический блок — выявление тревоги и депрессии и коррекция при необходимости.
Например, сеансы групповой или индивидуальной психотерапии.
5. Блок медикаментозной терапии — двойная антиагрегантная терапия, статины, β-адреноблокаторы, по показаниям — ингибиторы ангиотензинпревращающего фермента (иАПФ), блокаторы рецепторов к ангиотензину (БРА), блокаторы кальциевых каналов (БКК), диуретики, по требованию — нитраты пролонгированного или короткого действия.
— По изменению персонального профиля мы видим, насколько работа мультидисциплинарной реабилитационной команды помогла в решении ряда проблем как по функциям, активности и участию, так и по коррекции определенных нарушений, связанных с окружающей средой. В табл. 2 показан индивидуальный МКФ-профиль в динамике — исходные данные при поступлении и конечные при выписке уровни по МКФ, — обратила внимание Ирина Основина.
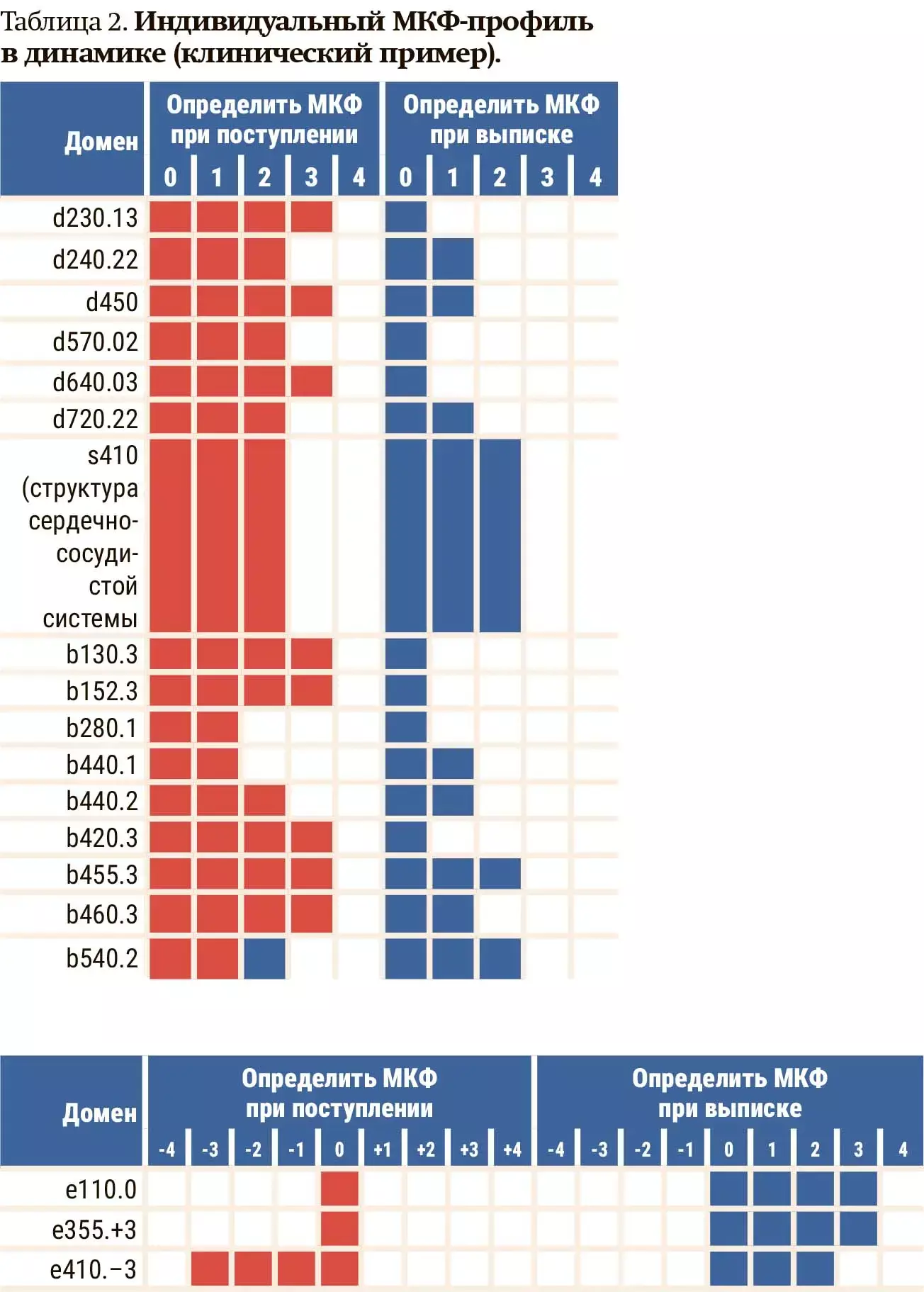
Завершая выступление, Ирина Основина подчеркнула, что важным компонентом в кардиореабилитации является мониторинг — отслеживание динамики реабилитационного статуса кардиологического пациента, а также тщательный контроль за показателями гемодинамики и самочувствия.

