Павел Черноглаз в 1999 году окончил лечебный факультет БГМУ, в 2002-м завершил обучение в клинической ординатуре РНПЦ «Кардиология». В 2002–2003 годах прошел стажировку по интервенционной кардиологии в Университетской клинике Святой Анны (Италия), затем до 2013 года работал рентгенхирургом в РНПЦ «Кардиология», с 2013-го по 2018-й заведовал рентгеноперационной столичной ГКБ № 1. С 2018 года возглавляет рентгеноперационную РНПЦ детской хирургии, преподает на кафедре кардиохирургии БелМАПО. Врач — рентгенэндоваскулярный хирург высшей категории.
Павел Феликсович, в чем особенности врожденного порока сердца у этого ребенка? И какие оперативные вмешательства ему выполнены ранее?
«Он родился с гипоплазией правых отделов сердца, правая половина по размерам была значительно меньше левой. Кроме того, были нарушены функции сразу двух клапанов — митрального и в меньшей степени трехстворчатого. Это был сложный врожденный комбинированный порок сердца.
Сразу после рождения ребенку была выполнена шунтирующая операция, чтобы разгрузить правые отделы сердца, которые не справлялись с нагрузкой. Установлен двунаправленный кавопульмональный анастомоз — верхнюю полую вену соединили с легочной артерией. Таким образом венозная кровь из верхней части тела попадала сразу в легкие, минуя правые отделы.
На втором этапе решили проблему недостаточности митрального клапана. В позицию митрального клапана установили искусственный механический протез. Помимо всего перечисленного у пациента также было выявлено нарушение сердечного ритма, ему установлен кардиостимулятор.
Разумеется, по мере роста ребенка растет и его сердечная мышца, поэтому искусственный протез приходится менять на протез большего размера. Как правило, таким пациентам приходится перенести 2–3 замены в детском и подростковом возрасте. Все это серьезные вмешательства, с остановкой сердца и применением искусственного кровообращения. Также периодически требуется замена кардиостимулятора. К моменту достижения 13-летнего возраста пациент перенес 4 операции. Также у него постепенно прогрессировала врожденная недостаточность трехстворчатого клапана».
Поэтому возникла необходимость еще одной операции?
«Ребенок поступил в тяжелом состоянии, с ярко выраженным цианозом, увеличенной печенью, снижением сатурации. По результатам проведенного обследования стало ясно, что развился стеноз трехстворчатого клапана, он сильно сузился. Вдобавок к этому клапан практически перестал выполнять запорную функцию. Такая проблема решается только хирургическим путем — выполнением пластики или заменой клапана. Это опять же операции на открытом сердце в условиях искусственного кровообращения. Учитывая изначально сложную анатомию комбинированного порока, проблемы с сердечным ритмом, предшествующие вмешательства, еще одна операция на открытом сердце для этого пациента была бы крайне опасной. Во-первых, в плане общей травматичности. Во-вторых, в такой ситуации трудно предположить, насколько она была бы эффективной из-за сложности порока. Стали искать другие пути…»
Как пришли к решению, которое оказалось единственно возможным для спасения жизни?
«Нестандартное решение было принято по итогам консилиума с участием директора центра Константина Дроздовского и заведующего отделом детской кардиохирургии Юрия Линника. Провели углубленное обследование пациента: КТ, многократные УЗИ, ангиография. Изучили научные публикации в мировой литературе. На основании всех данных появилась идея — в позицию патологически измененного трехстворчатого клапана имплантировать биологический протез Melody с использованием малотравматичной эндоваскулярной методики. Это биологический клапан, созданный из специально обработанной яремной вены быка. В своей практике мы имплантируем эти биологические протезы с 2018 года. Они предназначены для замены клапанов легочной артерии. Также в мировой кардиохирургии описаны случаи, когда эндоваскулярным способом биоклапан ставится в установленный ранее искусственный протез, в кольцо на место изношенного клапана. Но у нашего пациента трехстворчатый клапан был собственный, ранее не оперированный, и, следовательно, не было опорного кольца, которое могло бы послужить основой для фиксации.
Еще одна особенность пациента в том, что ему ранее имплантирован искусственный протез митрального клапана, который расположен рядом с трехстворчатым. Все эти нюансы значительно усложняли нашу задачу. Пациентам с такой серьезной анатомией врожденного порока да еще в тяжелом состоянии технически очень сложно решить проблему с клапаном эндоваскулярным способом. В мире подобные вмешательства не выполнялись».
Как проходила операция? Сколько времени она длилась?
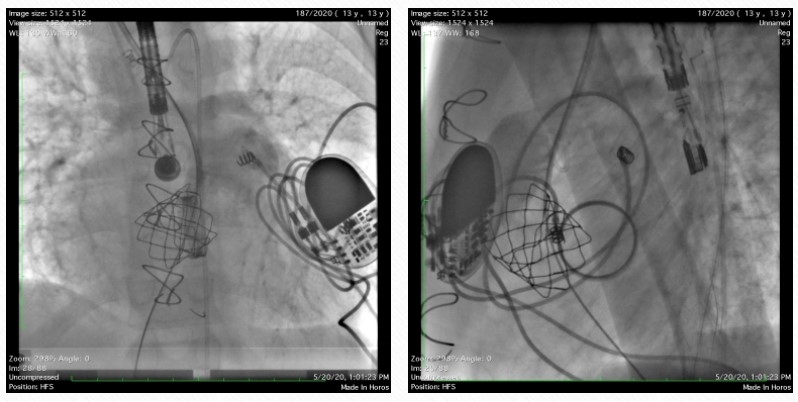
«Мы детально продумали тактику вмешательства. В условиях рентгеноперационной еще раз оценили техническую возможность эндоваскулярной имплантации клапана — насколько это безопасно и эффективно. Пункционным способом через бедренную вену в позицию трехстворчатого клапана сначала завели специальный измерительный баллон, который там раздули. Тщательно определили размеры фиброзного кольца и убедились, что техническая возможность для имплантации есть. После этого также по вене провели клапан на специальном доставочном катетере, раздули баллон, на котором этот клапан фиксирован, и он фактически вжался, впечатался в кольцо трехстворчатого клапана. Сразу после того, как мы убрали систему доставки и клапан стал функционировать, состояние ребенка улучшилось, причем значительно. Повысилось насыщение крови кислородом, улучшилась гемодинамика. Медикаментозная поддержка стала гораздо спокойнее и проще. Все манипуляции, начиная с решения технической возможности, заняли примерно три с половиной часа. Для скрупулезного наблюдения в начальном периоде пациента оставили в палате интенсивной терапии, но уже на следующий день перевели в обычную палату. После этапа мониторирования, подбора препаратов для поддержания сердечного ритма ребенок уже выписан домой. История получилась сложная и технически, и эмоционально».
Стало известно, что ваши европейские коллеги, в частности специалисты из Италии, очень высоко оценили проведенную операцию…
«Да, это так. Нам предложили опубликовать этот нестандартный клинический случай в одном из ведущих мировых журналов в области кардиохирургии, и мы с удовольствием поделимся опытом с коллегами».