Приказом Минздрава от 11.06.2024 № 842 утверждена новая Инструкция «Об организации паллиативной медицинской помощи взрослому населению». В документ внесены изменения и дополнения, расставлены точки в некоторых дискуссионных вопросах. Подробнее рассказала начальник отдела планирования и организации паллиативной медпомощи РНПЦ ОМР им. Н. Н. Александрова, главный внештатный специалист по паллиативной медпомощи (взрослое население) Минздрава Ольга Мычко. Новые подходы были озвучены в рамках республиканской научно-практической конференции с международным участием «Паллиативная медицинская помощь: проблемы и перспективы развития» на базе РНПЦ ОМР им. Н. Н. Александрова.
Что нового в инструкции?
В Законе Республики Беларусь «О здравоохранении» определение «паллиативная медицинская помощь» появилось в 2014 году. Однако служба паллиативной медицинской помощи (ПалМП) для взрослых функционировала еще с 2005 года — как пилотный проект, с того момента, когда был открыт первый хоспис для взрослых (преимущественно с онкопатологией).
 Ольга Мычко:
Ольга Мычко:
Стереотип, с которым нам приходится сегодня бороться: паллиативная помощь = хосписная помощь, которая оказывается пациентам в терминальной стадии заболевания. На самом деле паллиативная медицинская помощь оказывается с момента установления диагноза хронического неизлечимого заболевания.
— Это необязательно онкология. Это может быть тяжелый неврологический диагноз, сахарный диабет и другие. И страдает не только пациент, но и его ближайшее окружение, — отмечает Ольга Мычко.
Согласно рекомендациям ВОЗ, выделяют 5 этапов оказания ПалМП — от момента выявления потребности в ней до констатации смерти с последующим сопровождением в период горевания: паллиативный подход, первичная паллиативная помощь, специализированная паллиативная помощь, хосписная помощь, горевание (поддержка близких умершего пациента).
— Проанализировав развитие службы за прошедшие 10 лет, мы увидели, как увеличилось число пациентов, получивших паллиативную медицинскую помощь. В 2014 году это были 7 774 пациента, 2023-м — 22 015, за полгода 2024-го — 13 525, — приводит данные Ольга Викторовна. — Технология оказания паллиативной медицинской помощи на начальных этапах заболевания отличается от терминального протокола. Согласно новой Инструкции «Об организации паллиативной медицинской помощи взрослому населению», выделяют два больших блока: первичная паллиативная медицинская помощь и специализированная паллиативная медицинская помощь. Этим документом в том числе ставится точка в дискуссии о том, кто же должен назначать пациенту обезболивание и контролировать другие патологические симптомы.
Ольга Мычко:
При предоставлении первичной паллиативной медицинской помощи каждый врач-лечебник, выявив у пациента патологический симптом (синдром) хронического заболевания, не просто может, а обязан в соответствии с клиническим протоколом «Фармакотерапия основных патологических симптомов (синдромов) при оказании паллиативной медицинской помощи пациентам (взрослое население) в стационарных, амбулаторных условиях и на дому» (утвержден постановлением Минздрава от 07.09.2022 года № 96) назначить адекватное лечение.
 Что еще предусматривает первичная паллиативная медицинская помощь? Лечащим врачом определяется ресурс пациента в плане возможности продолжения специального лечения, связанного с основным заболеванием. Когда этот ресурс исчерпан, врачебный консилиум определяет критерии нуждаемости пациента в специализированной паллиативной медицинской помощи, которую оказывают медработники, имеющие подготовку по паллиативной медицинской помощи.
Что еще предусматривает первичная паллиативная медицинская помощь? Лечащим врачом определяется ресурс пациента в плане возможности продолжения специального лечения, связанного с основным заболеванием. Когда этот ресурс исчерпан, врачебный консилиум определяет критерии нуждаемости пациента в специализированной паллиативной медицинской помощи, которую оказывают медработники, имеющие подготовку по паллиативной медицинской помощи.
Специализированная ПалМП оказывается в кабинетах ПалМП, отделениях ПалМП (хосписах) и на дому силами выездной патронажной службы. ПалМП осуществляется в рамках мультидисциплинарного подхода с привлечением врачей различных специальностей.
— Специалистов паллиативной медицинской помощи у нас, к сожалению, немного. Большая надежда на нашу учебную базу: молодые врачи должны понимать, с какими пациентами они могут столкнуться, и быть готовыми оказать помощь, обеспечивающую качество жизни, — подчеркивает Ольга Мычко.
Впервые Инструкцией установлены примерные нормативы обеспеченности службами ПалМП и специализированными койками:
- 100 коек для оказания ПалМП в стационарных условиях на 1 млн взрослого населения;
- 1 кабинет ПалМП в каждом онкодиспансере (центре);
- 1 кабинет ПалМП в больничной организации с коечной мощностью более 500 коек;
- 1 кабинет ПалМП на базе амбулаторно-поликлинической организации здравоохранения на 150 тысяч взрослого населения;
- 1 выездная патронажная служба на 150 тысяч взрослого населения.
— В регионах руководители должны определить, где есть необходимость развертывания стационарных коек, организации амбулаторного этапа. С учетом востребованности амбулаторной помощи определена норма организации кабинетов ПалМП как в онкодиспансерах, так и в других учреждениях здравоохранения. Сегодня в каждом онкодиспансере, за исключением Брестского, есть такие кабинеты, но предстоит работа по совершенствованию их качественной составляющей, — обращает внимание Ольга Викторовна.
Что сегодня представляет собой служба ПалМП в Беларуси? 537 круглосуточных коек в 20 учреждениях здравоохранения, 33 койки дневного пребывания, 34 кабинета ПалМП, 12 выездных патронажных служб (данные на 01.07.2024 года; см. рисунок). А каковы перспективы согласно новым нормативам? 736 круглосуточных коек в 20 учреждениях здравоохранения, 49 кабинетов ПалМП, 49 выездных патронажных служб.

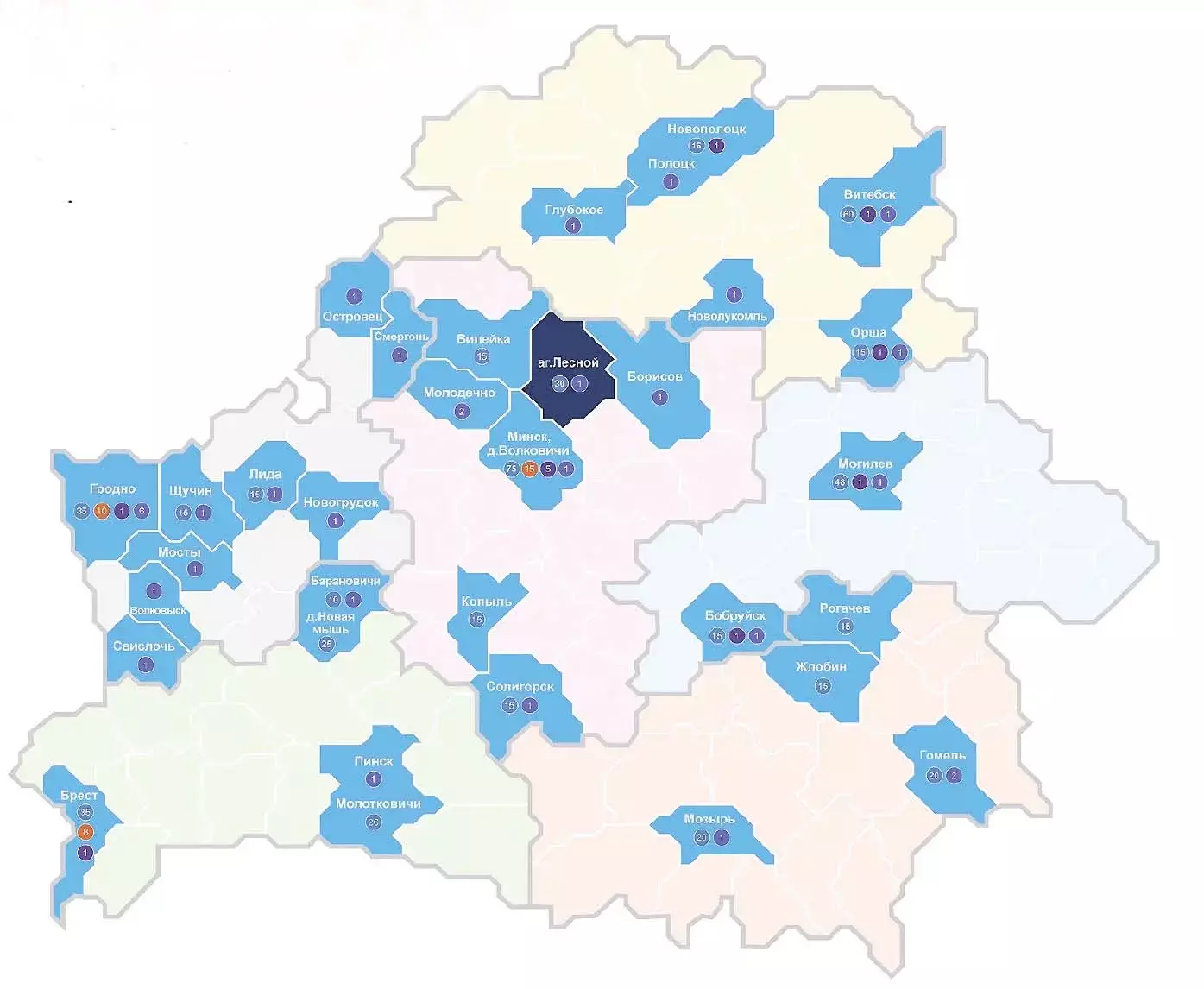
— На карте не должно оставаться белых пятен. При развитии инфраструктуры службы в 2 раза необходимо увеличить штат врачей — специалистов по ПалМП, врачей-психотерапевтов, а количество психологов должно быть увеличено как минимум в 5 раз. Этот вопрос стоит, наверное, особенно остро, у нас ограничены возможности подготовки медицинских психологов, но мы видим, насколько это востребовано. Согласно данным международных исследований по интеграции паллиативной помощи в онкологическую службу, выделены 3 основные проблемы: первая — коммуникация «врач — пациент»; вторая — оказание психологической, психотерапевтической помощи пациенту и его близким, а также медперсоналу; третья — контроль физических симптомов, — отмечает Ольга Мычко.
Какова ситуация в онкослужбе?
Отдельно Ольга Мычко останавливается на структуре ПалМП в онкологической службе.
— История завершения жизни пациентов с развернутыми формами рака проходит буквально у тебя на глазах, и оказание паллиативной медицинской помощи здесь требуется четкое и быстрое, в тесной взаимосвязи с врачами-онкологами, — отмечает Ольга Викторовна.
В 2023 году в Беларуси на учете находились более 350 тысяч пациентов со злокачественными новообразованиями (ЗНО). Система учета пациентов с неонкологической патологией, нуждающихся в паллиативной медпомощи, сейчас создается. А в системе помощи пациентам с онкозаболеваниями приказом Минздрава от 20.02.2024 № 238 утверждена новая классификация пациентов с ЗНО по клиническим группам, определен порядок регистрации и персонифицированного учета в АИС «Белорусский канцер-регистр» онкопациентов, нуждающихся в ПалМП (клинические группы 4а и 4б).
— Группа 4а — пациенты, нерадикально пролеченные, которые получают специальную противоопухолевую терапию по паллиативной программе, 55 % из них нуждаются в паллиативной медпомощи, и их можно учесть по каждому региону. 4б — пациенты, которые раньше относились к 4-й клинической группе, и их число также известно по каждому региону. Считаю, это большое подспорье для организаторов здравоохранения для планирования и оценки объемов помощи, развития службы на местах, контроля оказания помощи этим пациентам как на дому, так и в стационаре, — говорит Ольга Мычко.
Первый кабинет ПалМП был открыт в Минском городском клиническом онкологическом центре еще в 2009 году.
— Мы работали в тесной связке — хоспис и кабинет, четко была налажена преемственность. И мы видим, что там, где в онкодиспансерах работают кабинеты паллиативной медпомощи и есть специалисты, пациенту намного проще понять, что же с ним будет дальше, — отмечает Ольга Мычко. — Лечащий врач (при необходимости совместно с врачом кабинета ПалМП) при выписке пациента из онкодиспансера дает рекомендации, на основании которых врач общей практики может продолжить симптоматическое лечение. Также врач общей практики может посоветоваться с врачом кабинета ПалМП, что делать с пациентом, если тот находится дома, как передать его под опеку выездной патронажной службы, если такая существует в этом регионе, куда обратиться родственнику, который не знает, как общаться с уходящим человеком.
В сентябре 2021 года в РНПЦ ОМР им. Н. Н. Александрова создан отдел планирования и организации ПалМП, в составе которого функционируют кабинет ПалМП (врач-терапевт и медсестра) и медико-психологическое отделение (2 врача-психотерапевта и 6 психологов). В отделе работают врач-онколог (начальник), врач-хирург-онколог, специалист отдела (осуществляет организационно-методическую работу) и медсестра. За 2023 год консультативная ПалМП оказана 2 110 пациентам, за полгода 2024-го — 1 314. Психологическую помощь в 2023 году получили 6 299 человек, за полгода 2024-го — 2 459.
Ольга Мычко:
Наша помощь востребована. Говорю это с гордостью и большой благодарностью коллегам, поскольку мы разговариваем на одном языке, и самое главное — что есть польза для наших пациентов. Они не уходят в никуда, мы передаем их, если нет выездной патронажной службы или паллиативной службы, врачам общей практики с конкретными рекомендациями.
Создание отдела позволило активно внедрить в практику клинический протокол «Фармакотерапия основных патологических симптомов (синдромов) при оказании паллиативной медицинской помощи пациентам (взрослое население) в стационарных, амбулаторных условиях и на дому» (утвержден постановлением Минздрава от 07.09.2022 № 96). С 2021 года практически в 10 раз увеличилось применение неинвазивных лекарственных форм для купирования хронической боли.
— Также хочу обратить внимание на доступность и обеспеченность опиоидными препаратами, которые сегодня являются основными для лечения хронических болевых синдромов, прежде всего у онкологических пациентов. Показатель потребления ежедневных доз наркотических лекарственных средств на 1 миллион населения у нас в стране составляет 632, и это низкое значение в сравнении с мировыми данными, — отмечает Ольга Мычко.
Для сравнения: США — около 35 тысяч ежедневных доз (первое место в рейтинге), Сейшелы — более 31 тысячи, Германия — более 21 тысячи на 1 миллион населения. Беларусь в данном рейтинге занимает 73-е место, Россия — 76-е. Большую работу служба осуществляет в части обучения. Так, в этом году проведены 123 областных обучающих мероприятия, 10 республиканских конференций с международным участием.
— Значимость инклюзии паллиативной помощи подчеркивают международные онкологические сообщества. На последнем конгрессе ESMO (Европейское общество медицинской онкологии. — Прим. авт.) значимая часть докладов была посвящена паллиативной помощи и поддерживающему лечению. Стоит отметить, что, наверное, половину участников, организаторов этих сессий составили медицинские сестры. Действительно, роль медицинской сестры в паллиативной медпомощи колоссальна. Вопрос опять-таки в обучении. Все уже изобретено, нам нужно только научиться этим пользоваться, — резюмирует Ольга Викторовна.
Ольга Мычко:
Качество жизни наших пациентов состоит не только из отсутствия физических страданий. Это также социальное, психологическое и духовное благополучие. Предстоит большая работа по совершенствованию нашей службы.

