Проблема остеопороза по-прежнему остается одной из дискутабельных в повседневной клинической практике. О распространенности этой системной хронической патологии, проблемах выявления пациентов, нуждающихся в лечении, современных подходах к диагностике, медикаментозной терапии и профилактике на вебинаре рассказали эксперты в области остеопороза — председатель БОО «Победим остеопороз вместе», доктор мед. наук, профессор Эмма Руденко; председатель БОМО «Эндокринология и метаболизм», профессор кафедры эндокринологии БГМУ, доктор мед. наук Алла Шепелькевич; доцент кафедры эндокринологии БГМУ, кандидат мед. наук, врач-эндокринолог Республиканского центра медицинской реабилитации и бальнеолечения Юлия Дыдышко.
Медико-социальные аспекты
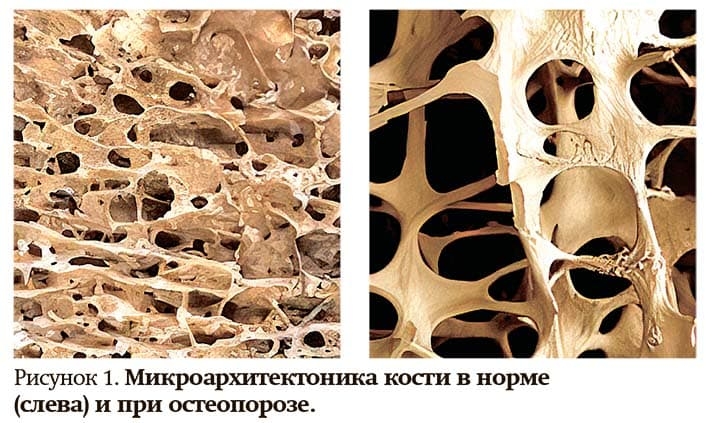
Остеопороз является системным хроническим метаболическим заболеванием, которое проявляется снижением плотности костной ткани, нарушением ее микроархитектоники, что приводит к повышенному риску переломов при минимальной травме (см. рис. 1).
Эмма Руденко:
 Основными манифестантами остеопороза являются переломы крупных костей, таких как шейка бедра, предплечья, а также переломы позвонков. Переломы значимо влияют на качество жизни пациентов, нередко приводят к тяжелой инвалидизации.
Основными манифестантами остеопороза являются переломы крупных костей, таких как шейка бедра, предплечья, а также переломы позвонков. Переломы значимо влияют на качество жизни пациентов, нередко приводят к тяжелой инвалидизации.
Остеопороз — это возраст-ассоциированное заболевание. Приблизительно к 16–20 годам человек достигает пика костной массы, когда она самая прочная, а после 50 лет начинается заметное ее снижение. У мужчин это постепенный процесс, а у женщин отмечается резкое снижение в менопаузе.
Выделяют первичный остеопороз, куда входит ювенильный (диагностируется в возрасте до 18 дет), идиопатический у взрослых, постменопаузальный у женщин, остеопороз у мужчин и вторичный остеопороз.
Причинами вторичного остеопороза могут быть дефицит витамина D, низкое потребление кальция, целый ряд заболеваний, среди которых генетическая патология, сахарный диабет и другие эндокринные нарушения, заболевания ЖКТ, почек, аутоиммунная патология, заболевания неврологического, гематологического профиля и др.
Также вторичный остеопороз может быть вызван длительным приемом некоторых групп лекарственных препаратов (антикоагулянты, антиконвульсанты, барбитураты, глюкокортикоиды, тиреоидные гормоны и др.).
В мире ежегодно регистрируется более 2 млн 670 тысяч остеопоротических переломов, в их структуре 20 % приходится на шейку бедра, 15 % — переломы позвонков. По данным Международного фонда остеопороза (IOF), 80 % людей, перенесших хотя бы один остеопоротический перелом, не обследуются по поводу остеопороза и, соответственно, не получают лечения. В настоящее время насчитывается 158 млн человек с высоким риском переломов. Их число, по прогнозам IOF, удвоится к 2040 году.
Эмма Руденко:
Как и во всем мире, в Беларуси наибольшее количество переломов шейки бедра отмечается у пациентов в возрасте 80 лет и старше. Пациенты с такими переломами нуждаются в дорогостоящих операциях и реабилитации, необходимости длительного ухода членами семьи или в домах престарелых.
Согласно статистике IOF, 24 % пациентов с переломами шейки бедра умирают в течение года после перелома, 60 % нуждаются в посторонней помощи годами, из них 33 % становятся полностью зависимыми. Повторный перелом шейки бедра происходит у одного из трех пациентов в среднем в течение полутора лет.
Современная стратегия более точного определения риска переломов включает: оценку клинических факторов (с применением FRAX), измерение минеральной плотности костной ткани, проведение рентгеновской морфометрии, исключение вторичного остеопороза, применение простых тестов (скорость ходьбы и др.), создание отделений по снижению риска переломов. При определении тактики лечения необходимо исключить вторичный остеопороз.
Эмма Руденко:
В настоящее время более 100 стран пользуются системой FRAX для определения риска переломов. Мы применяем ее с 2016 года. Фактически это опросник, куда вносится информация (возраст, рост, масса тела, минеральная плотность кости, переломы в анамнезе у пациента, его родителей, прием глюкокортикоидов, курение и др.).
Важно помнить, что эта система работает для возраста с 40 лет, раньше она не применяется. Система обрабатывает информацию и автоматически рассчитывает фактор риска переломов. Если он высокий, то нужно сразу начинать лечение, даже без дополнительных методов обследования, особенно если они недоступны. При среднем риске нужно провести денситометрию, выявить пациентов, которым показана медикаментозная терапия.
По данным европейских обзоров, чаще всего остеопороз выявляют врачи-эндокринологи (25 %), потому что очень много эндокринной патологии приводит к снижению плотности костной ткани, на 2–3-м месте (по 20 %) — врачи-ревматологи и травматологи-ортопеды, далее гинекологи (14 %), ВОП, реабилитологи, гериатры. Самое главное — обследовать пациента, назначить первичную профилактику препаратами кальция, витамина D, подобрать медикаментозную терапию, пояснить пациенту, что ее нужно принимать длительно, т. к. остеопороз — это хроническое заболевание.
Эмма Руденко:
Некоторые пациенты не понимают, что нужно длительно лечиться, приходят и говорят, мол, я уже 10 упаковок такого-то лекарства выпил, может, хватит… Но остеопороз нужно лечить до тех пор, пока остается риск переломов.
Важный критерий — повышение плотности костной ткани, снижение болевого синдрома. Лечение должно быть длительным, обязательно под контролем врача. При снижении степени риска можно сделать «лекарственные каникулы», то есть перерыв в лечении, но он тоже должен быть под врачебным контролем.
Еще один момент, на котором акцентировала внимание эксперт: медикаментозная терапия должна сопровождаться приемом препаратов кальция и витамина D, это актуально для Беларуси. Уровень витамина D в плазме крови нужно поддерживать не ниже 30 нг/мл, тогда препараты для лечения остеопороза работают более эффективно. С кальцием тоже есть свои особенности, которые нужно учитывать.
Возможности диагностики
Важным и первым методом диагностики является оценка внешнего вида (походка, осанка), клинико-анамнестических данных и факторов риска. При первом визите необходимо измерить рост, вес, определить индекс массы тела пациента, провести осмотр с акцентом на визуальные признаки наследственных заболеваний скелета. Второй этап — определение минеральной плотности кости, рентгеновская и лабораторная диагностика.
Клинические критерии остеопороза:
- недифференцированные боли в костях;
- снижение роста на 2 и более см в год или на 4 см в течение жизни;
- изменение походки и осанки;
- низкотравматические переломы (переломы в возрасте 50 лет и старше при падении с высоты собственного роста);
- повышенная ломкость ногтей, расшатывание и выпадение зубов, раннее поседение.
Юлия Дыдышко:
 При определении физических параметров при остеопорозе приоритетным является рост пациента. Снижение роста на 2 см за последний год или на 4 см в течение жизни является очень простым и в то же время достоверным критерием остеопороза.
При определении физических параметров при остеопорозе приоритетным является рост пациента. Снижение роста на 2 см за последний год или на 4 см в течение жизни является очень простым и в то же время достоверным критерием остеопороза.
Со снижением роста происходят изменения в костно-мышечном аппарате, меняется структура осевых костей. Пациент жалуется на боли в костях, говорит, что «болят все кости, весь скелет», а где конкретно, не может указать. У пациента меняется походка, осанка.
Иногда первым симптомом остеопороза является перелом при минимальной травме, например, при падении или выполнении привычной ранее физической работы.
Методы обязательной диагностики при остеопорозе:
- оценка 10-летнего риска остеопоротических переломов с помощью компьютеризированного алгоритма FRAX, адаптированного для Республики Беларусь на основе клинических и/или денситометрических факторов риска;
- рентгеноденситометрия поясничного отдела позвоночника и проксимального отдела бедра;
- рентгенография грудного и поясничного отделов позвоночника в боковой проекции;
- биохимический анализ крови: общий кальций, альбумин, креатинин, общий витамин D.
Юлия Дыдышко:
FRAX является простым, но абсолютно самодостаточным, обязательным методом диагностики остеопороза, который позволяет определить 10-летний риск развития остеопоротических переломов. Определяется как общий показатель риска, так и показатель риска перелома шейки бедра.
При общем риске более 20 % или риске более 3 % для шейки бедра устанавливается клинический диагноз остеопороза с назначением терапии. Эта методика может применяться без проведения денситометрии.
Золотой метод диагностики остеопороза — проведение двойной рентгеновской абсорбциометрии (ДРА), которая выполняется для установки или подтверждения диагноза, прогнозирования риска переломов в зависимости от степени снижения МПК, наблюдения за динамикой состояния пациентов. Диагностическим критерием ДРА для женщин в постменопаузе и мужчин старше 50 лет является снижение Т-критерия МПК до -2,5 и ниже (остеопороз), от -1,0 до -2,5 (остеопения), в норме этот показатель от -1,0 и выше. Однако при наличии в анамнезе низкотравматического перелома тела позвонка(ов), бедра или множественных переломов диагноз тяжелого остеопороза выставляется независимо от степени снижения МПК.
У 50 % пациентов переломы могут развиваться на фоне МПК, не соответствующей критерию остеопороза, что может свидетельствовать о наличии каких-то качественных изменений в структуре костной ткани. В связи с этим был разработан показатель — трабекулярный костный индекс (ТКИ, TBS) c оценкой пиксельных отклонений по шкале градаций серого на денситометрических изображениях поясничного отдела позвоночника. Выделены три градации (норма ≥ 1,31, частично нарушенная микроархитектоника 1,23–1,31, выраженно нарушенная ≤ 1,23). Показатель достоверен только для женщин в пременопаузе и менопаузе.
Юлия Дыдышко:
Для женщин старше 70 и мужчин старше 80, особенно при снижении роста более 4 см, информативным методом является оценка переломов позвонков (VFA) грудного и поясничного отделов.
Методика позволяет выявить степень снижения высоты тел позвонков (три степени, причем 3-я степень со снижением высоты более чем на 40 % приравнивается к компрессионному перелому позвонка). Кроме того, мы видим специфические морфологические изменения, которые могут указывать на наличие у пациента эндокринной патологии.
При формулировке клинического диагноза указывается:
- остеопороз первичный (постменопаузальный, сенильный, идиопатический) или вторичный (с указанием вероятной причины);
- наличие или отсутствие переломов с указанием локализации;
- динамика заболевания (положительная +3 % МПК за год при отсутствии новых переломов; стабилизация ± 2 % МПК при отсутствии новых переломов; прогрессирование при наличии новых переломов и/или снижении МПК более чем 3 % за год).
Тактика лечения и профилактики
 Лечение остеопороза в Беларуси сегодня реализовано на высоком уровне, что является результатом работы междисциплинарной команды специалистов, созданием и применением клинического протокола «Диагностика и лечение пациентов с остеопорозом (взрослое население)», утвержденного постановлением Министерства здравоохранения № 85 от 21.06.2021. Об этом рассказала Алла Шепелькевич.
Лечение остеопороза в Беларуси сегодня реализовано на высоком уровне, что является результатом работы междисциплинарной команды специалистов, созданием и применением клинического протокола «Диагностика и лечение пациентов с остеопорозом (взрослое население)», утвержденного постановлением Министерства здравоохранения № 85 от 21.06.2021. Об этом рассказала Алла Шепелькевич.
Специалист пояснила, что назначение медикаментозной терапии и выбор тактики лечения проводится с учетом трех подходов:
1. Наличие низкотравматических переломов крупных костей скелета, позвонков, множественных переломов. Устанавливается диагноз остеопороза и назначается лечение независимо от результатов денситометрии или FRAX (при условии исключения других заболеваний скелета).
2. Оценка риска переломов. Установление риска для основных остеопоротических переломов 20 %, для переломов бедра — 3 %.
3. Результаты ДРА. При снижении МПК на 2,5 и более стандартных отклонений (SD) по Т-критерию в шейке бедренной кости и/или в целом в проксимальном отделе бедренной кости и/или в поясничных позвонках (L1–L4 или L2–L4, поскольку L1 имеет различные индивидуальные особенности), измеренной двухэнергетической рентгеноденситометрией (DXA) у женщин в постменопаузе и мужчин старше 50 лет.
Алла Шепелькевич:
В профилактике и лечении постменопаузального остеопороза у женщин, остеопороза у мужчин, а также глюкокортикоид-индуцированного остеопороза применяются антирезорбенты. В Беларуси зарегистрированы бисфосфонаты (золедроновая кислота, алендронат, ибандронат, ризедронат), деносумаб.
Фармакотерапия постменопаузального остеопороза назначается с учетом риска переломов. При низком риске применяется менопаузальная гормональная терапия (селективные модуляторы эстрогенных рецепторов) в качестве метода профилактики остеопороза. При высоком риске — бисфосфонаты и деносумаб.
При назначении антирезорбентов следует учитывать противопоказания (тяжелые нарушения минерального обмена, включая гипокальциемию, патология почек и др.). Согласно утвержденному в нашей стране клиническому протоколу, расписаны схемы лечения, которое назначается длительно на срок от 2 до 5–7 лет:
- алендроновая кислота 70 мг 1 раз в неделю внутрь;
- ибандроновая кислота 150 мг 1 раз в месяц или 3 мг внутривенно струйно 1 раз в 3 месяца длительно от 2 до 5–7 лет;
- золедроновая кислота 5 мг внутривенно капельно 1 раз в год;
- деносумаб 60 мг подкожно 1 раз в 6 месяцев.
Алла Шепелькевич:
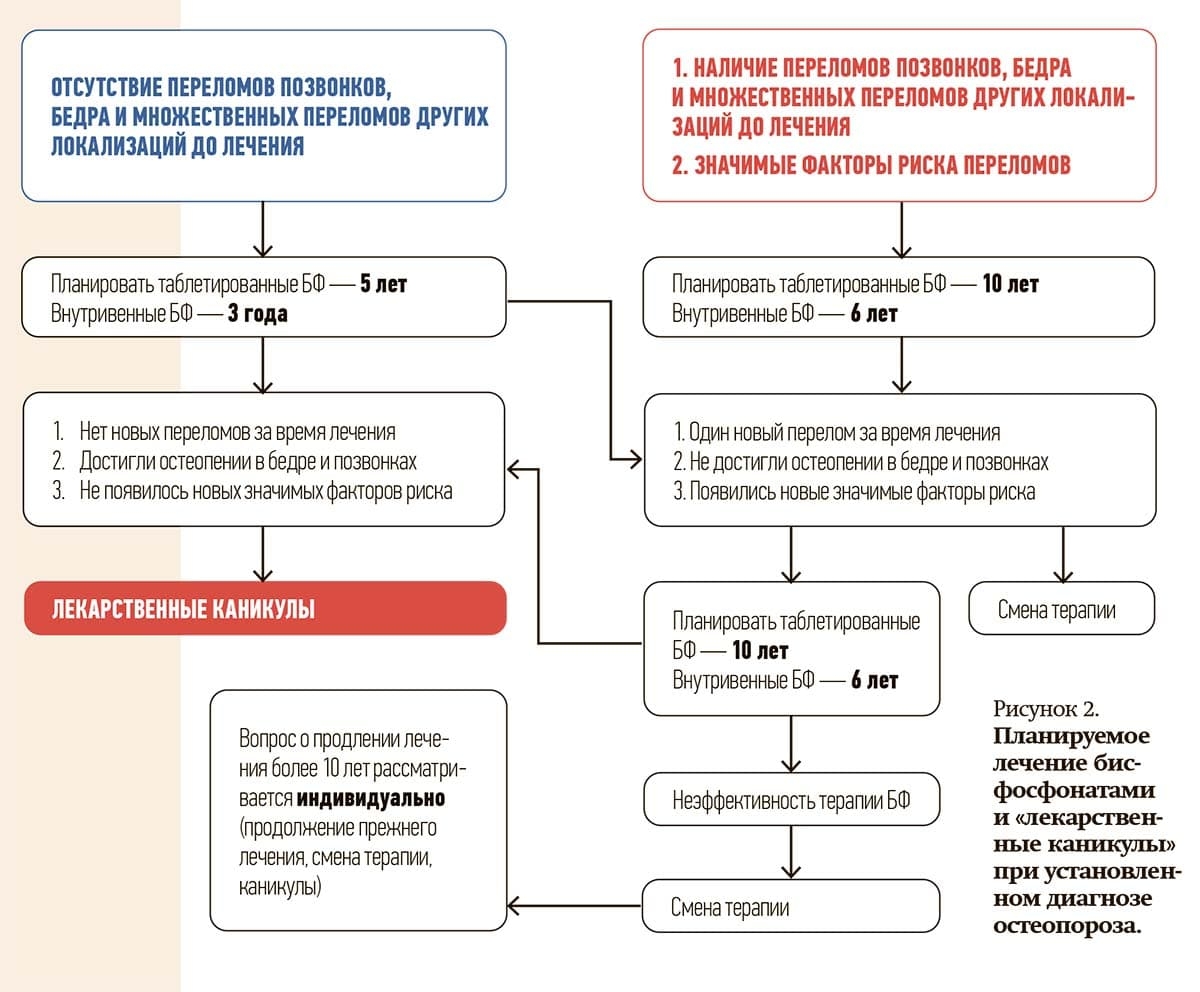
Выбор способа введения (пероральный, парентеральный) индивидуален и зависит от сопутствующей коморбидной патологии. При лечении бисфосфонатами возможен временный перерыв в лечении через 3–5 лет, если риск перелома снизился (Т-критерий больше -2,5 при отсутствии новых переломов или после 6–10 лет лечения у пациентов с очень высоким риском переломов), так называемые лекарственные каникулы.
У женщин в постменопаузе с остеопорозом, принимающих бисфосфонаты, рекомендуется проводить повторную оценку риска переломов через 3–5 лет. При сохранении высокого риска необходимо продолжать прием, при среднем и низком риске — временное прекращение приема бисфосфонатов с переоценкой риска переломов с интервалом в 2–4 года.
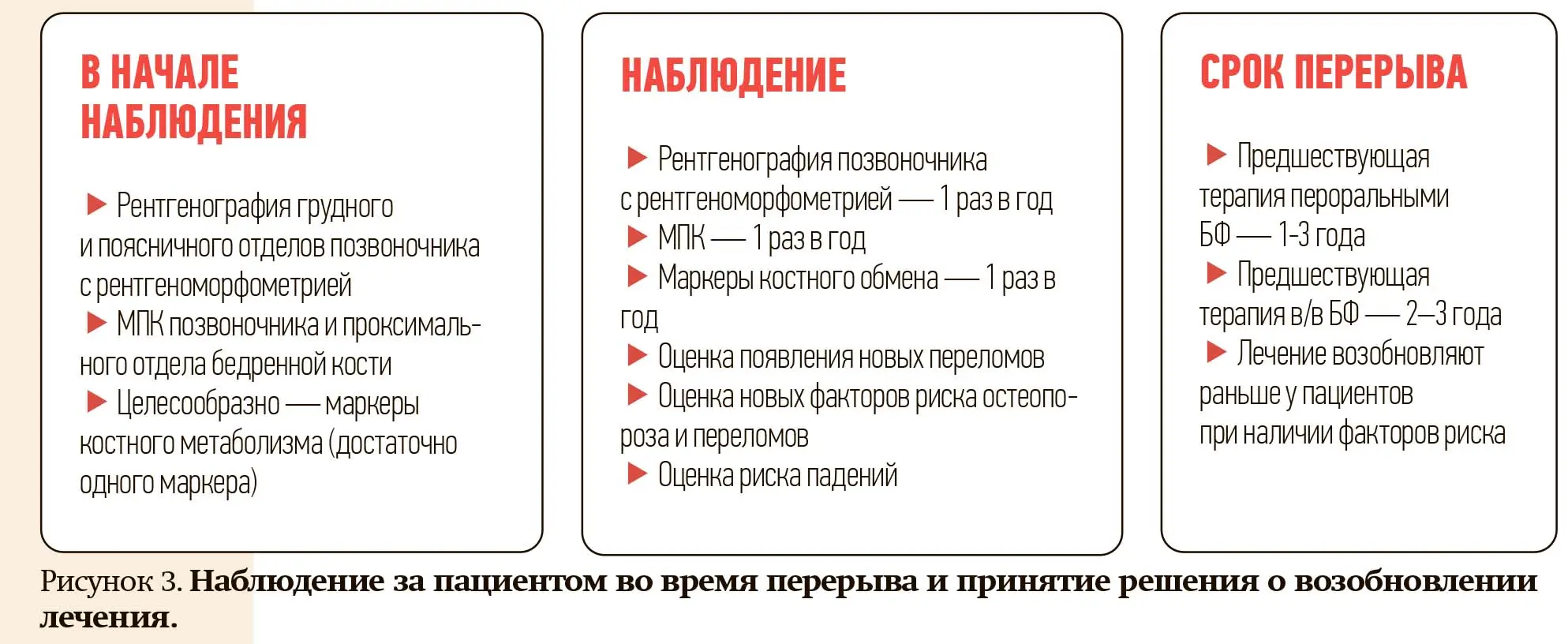
Алла Шепелькевич ознакомила слушателей вебинара с Консенсусом экспертного совета Российской Федерации по остеопорозу по длительной терапии бисфосфонатами (см. рис. 2), а также с тактикой наблюдения за пациентами во время «лекарственных каникул» и принятия решения о возобновлении лечения (см. рис. 3).
Алла Шепелькевич:
Препараты кальция и витамина D относятся к базовой терапии, их применение повышает эффективность препаратов для лечения остеопороза. Для ликвидации дефицита витамина D или коррекции его недостаточности рекомендуемым препаратом является колекальциферол (D3).
В Беларуси в Республиканском формуляре лекарственных средств представлен широкий выбор препаратов кальция и колекальциферола. Схемы лечения прописаны в клиническом протоколе «Диагностика и лечение пациентов с остеопорозом (взрослое население)».
Эксперт акцентировала внимание на факторах риска падений. Их условно можно разделить на медицинские (старческий возраст, плохое зрение, саркопения, стрессовое недержание мочи и пр.), неврологические (эпилепсия, головокружение, болезнь Паркинсона и др.), факторы окружающей среды (скользкий пол, коврики, половики на полу, протянутые провода, пороги, плохое освещение).
Алла Шепелькевич:
Правильное обустройство окружающей среды, установка удобных поручней в туалете, ванной, применение специальных приспособлений при ходьбе (ходунки, трости) снижает риски падения и, соответственно, переломов у пациентов с остеопорозом.
Пациента следует научить правильному распределению нагрузки на позвоночник в повседневной жизни (при ходьбе, сидении), рассказать о возможности коррекции осанки, применения грудопоясничного корсета, протекторов бедра. Консультирование по образу жизни повышает успех в лечении.