При отклонении от нормы уровня гемоглобина в общем анализе крови чаще встречается его снижение, то есть анемия. Обратная ситуация — эритроцитоз, когда гемоглобин повышен более 165 г/л у мужчин и более 160 г/л у женщин, кроме того, количество и морфометрические показатели эритроцитов отклонены от диапазона нормы. В большинстве случаев бывает вторичным и включает широкую палитру состояний. При оценке гематологического синдрома эритроцитоза и проведении дифференциальной диагностики учитывается ряд лабораторных показателей.
Оценка показателей эритропоэза в общем анализе крови
RBC (red blood cells) — эритроциты, красные кровяные клетки.
Норма: для женщин 3,5–5,2х1012/л, для мужчин 4,0–5,6х1012/л.
При трактовке показателя следует учитывать возможные ошибки. Так, ложно завышенные результаты могут наблюдаться при криоглобулинемии; присутствии гигантских тромбоцитов; гиперлейкоцитозе (более 40–100х109/л). К ложному занижению получаемых результатов приводят агглютинация эритроцитов, выраженный микроцитоз эритроцитов.
HGB (Hb) — гемоглобин.
Норма: для женщин 120–152 г/л, для мужчин 130–170 г/л.
HCT (Ht) — гематокрит. Определяет, какую часть от единицы объема крови занимает объем эритроцитов.
В современных гематологических анализаторах является расчетным параметром количества эритроцитов и их объема. Иногда является показателем того, какую часть от единицы объема крови занимают эритроциты совместно с лейкоцитами и тромбоцитами. С учетом того, что из этих трех элементов крови на эритроциты приходится 99 %, разница между двумя показаниями очень мала. Измеряется гематокрит в процентах, реже в миллилитрах на литр. В последнем случае показатель высчитывается до второго знака после запятой. Например, 35 % = 0,35, то есть 350 мл эритроцитов на 1 литр крови.
Средняя величина нормального HCT: для мужчин 40–48 %, для женщин 36–46 %.
Величина HСТ широко используется для оценки степени выраженности анемии. Снижение до 25–15 % является ориентиром для суждения о гемоконцентрационных сдвигах и гемодилюции. Повышение HСТ (до 55–65 %) встречается как при симптоматических эритроцитозах, так и при истинной полицитемии. Ложное увеличение HCT наблюдается при криоглобулинемии, наличии в пробе гигантских тромбоцитов, гиперлейкоцитозе >50х109/л, гипергликемии >33,3 ммоль/л.
Морфометрические показатели эритроцитов
MCV (mean corpuscular volume) — средний объем эритроцита.
Диапазон нормы: 78–98 fl. У взрослых людей этот показатель стабилен и не зависит от возраста, пола, расы. При <78 fl — микроциты, при >98 fl — макроциты.
Поскольку MCV является средним показателем объема всей популяции клеток, его всегда нужно оценивать в комплексе с показателем анизоцитоза (RDW) и эритроцитарной гистограммой. Некоторые состояния затрудняют объективную оценку MCV (см. табл. 1).
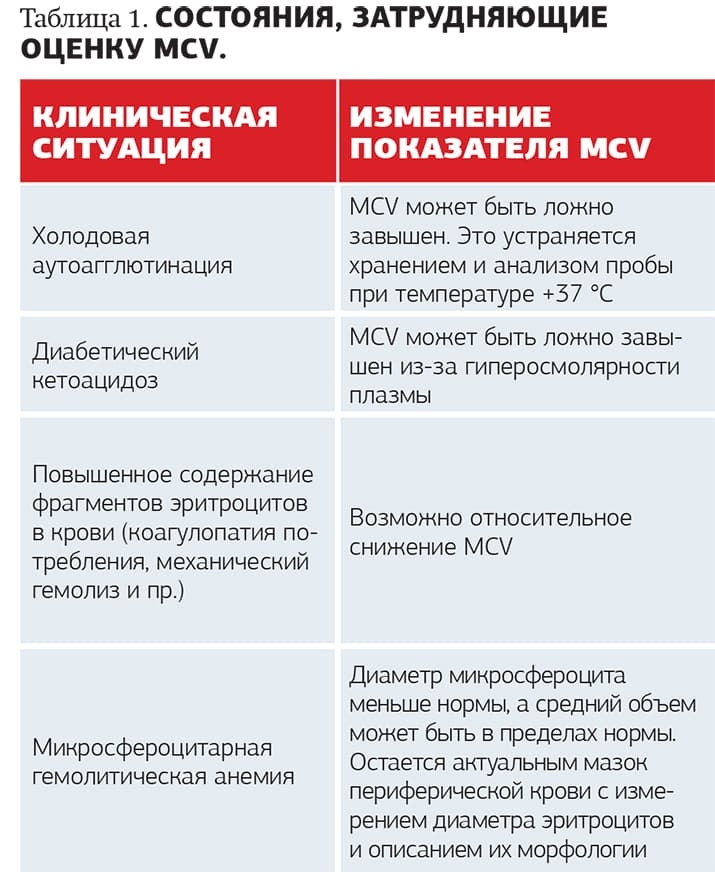
MCH (mean corpuscular hemoglobin) — среднее содержание HGB в эритроците (масса HGB в усредненном эритроците).
Диапазон нормы: 27–31 пг. Гипохромия: <27 пг, гиперхромия: >31 пг. МСН повышается при гиперхромных и мегалобластных анемиях, а также при анемиях, сопровождающих цирроз печени. Снижение МСН наблюдается при гипохромных анемиях, а также анемиях у пациентов со злокачественными опухолями.
Повышение MCH >31 пг зависит исключительно от увеличения объема эритроцитов, а не от повышенного насыщения их гемоглобином.
Параметр МСН является вторичным и самостоятельной диагностической ценности не имеет, он коррелирует со значениями МСV и МСНС.
MCHC (mean corpuscular hemoglobin concentration) — средняя концентрация гемоглобина в эритроците (насыщенность гемоглобином; отношение содержания гемоглобина к объему усредненного эритроцита).
Диапазон нормы: 32–36 г/дл. Гипохромия: <30 г/дл, гиперхромия: >36 г/дл. МСНС повышается при гиперхромных анемиях и гипертонических нарушениях водно-электролитного баланса. Понижается при гипохромных анемиях и гипотонических нарушениях водно-электролитного баланса.
MCHC является самым стабильным, генетически детерминированным показателем и у взрослых не зависит от возраста, пола, расы. Из всех эритроцитарных индексов МСНС меньше всего подвержен колебаниям при патологических состояниях. Поэтому его снижение имеет большую ценность в диагностике железодефицитной анемии, талассемии, свинцовой интоксикации, некоторых гемоглобинопатий.
Результат MCHC > 37 г/дл — четкое указание на необходимость повторить анализ. Одной из возможных причин повышения MCHC является гемолиз в пробе.
Средний размер эритроцита в норме: 7–7,5 мкм. Анизоцитоз — изменение размеров эритроцитов. Возможно при патологических состояниях или как физиологический компенсаторный механизм.
Микроциты — <6,9–6,5 мкм, макроциты — >8 мкм, мегалоциты — ≥ 12 мкм.
RDW (red cell distribution width), показатель анизоцитоза — широта распределения эритроцитов по объему. RDW-CV показывает, насколько объем клеток отличается от среднего объема, RDW-SD — фактическое отличие между максимальным и минимальным объемом клеток (см. рис. 1).

Диапазон нормы у взрослых: RDW-CV 11,5–14,5 %, RDW-SD 38,2–49,2(54) fl.
Повышение RDW-CV >14,5% может свидетельствовать о железодефицитной, фолиеводефицитной, В12-дефицитной анемии. Уменьшение RDW не говорит о наличии какого-либо заболевания и, как правило, является вариантом нормы.
Причинами увеличения RDW могут быть: недавно перенесенный нервный стресс, гемотрансфузия, выраженный ретикулоцитоз, гипергликемия, мегалобластные/сидеробластные анемии, миелодиспластический синдром, железодефицитная анемия, гемолитическая анемия иммунного характера, заболевания печени. Ошибочный результат возможен, если в крови присутствуют холодовые агглютинины.
RDW может вырасти еще до изменения уровня содержания эритроцитов и гемоглобина, поэтому является ранним маркером анемии. В роцессе терапии RDW нормализуется самым последним из всех эритроцитарных индексов.
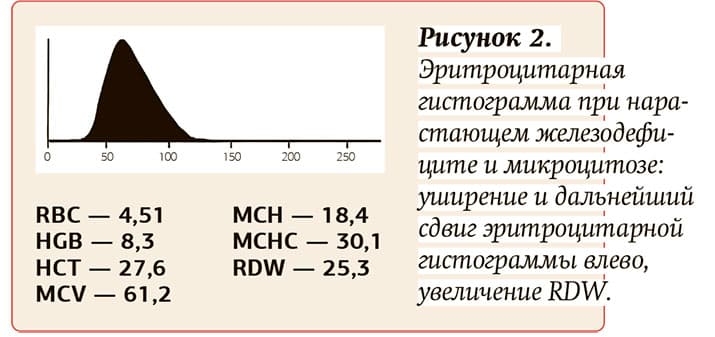
При отсутствии терапии и нарастании дефицита железа по мере нарушения образования гемоглобина происходит снижение MCV, МСН, МСНС, увеличение RDW. Эритроцитарная гистограмма существенно уширяется и значительно сдвигается влево (см. рис. 2).
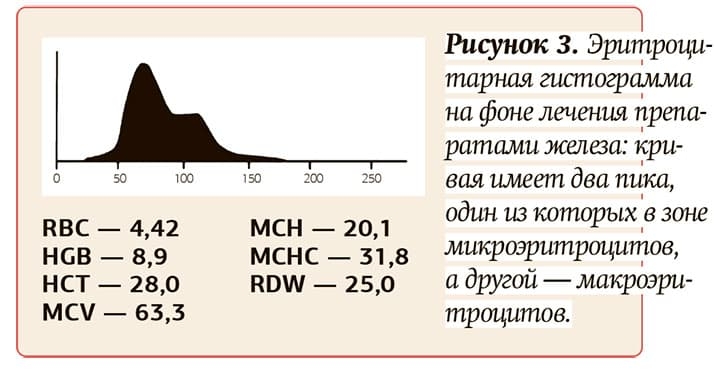
На фоне лечения железодефицитной анемии нормализуется содержание HGB, MCV, МСН, МСНС. При этом за счет появлении в крови популяции нормальных и молодых форм (полихроматофилов) RDW продолжает возрастать, основание эритроцитарной гистограммы сдвигается вправо (см. рис. 3). Таким образом, изменения гематологических показателей при железодефицитной анемии коррелируют с содержанием сывороточного железа, ферритина, общей железосвязывающей способностью сыворотки.
Гематологический синдром эритроцитоза в вопросах и ответах
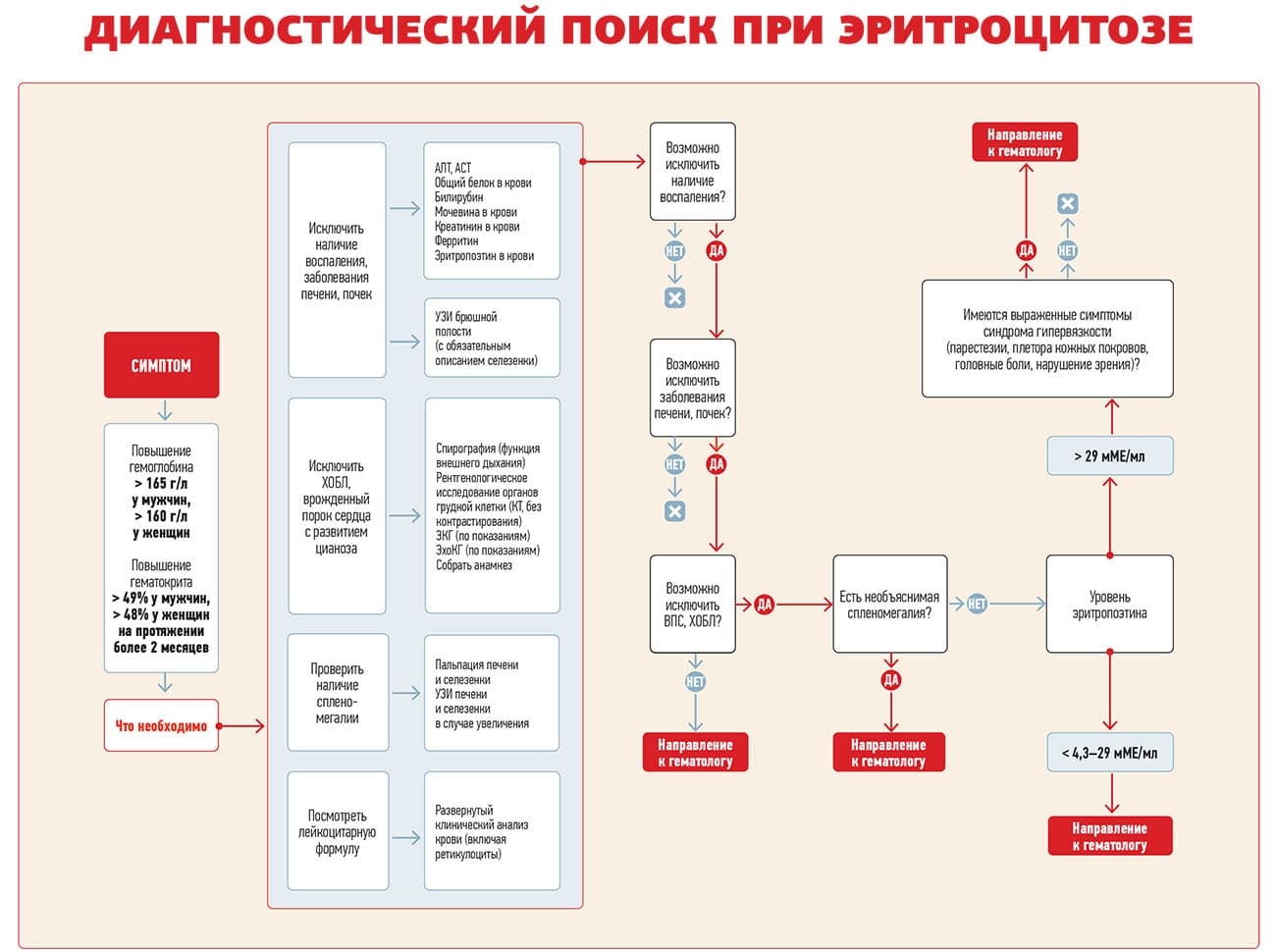
По каким показателям общего анализа крови врач первичного звена может заподозрить эритроцитоз, так называемое сгущение крови?
Прежде всего это отклонение от нормы уровня гемоглобина и/или эритроцитов. Лабораторными признаками эритроцитоза являются повышение гемоглобина более 165 г/л у мужчин, более 160 г/л у женщин, увеличение числа эритроцитов более 5,6х1012/л у мужчин, более 5,2х1012/л у женщин.
Какие состояния и заболевания могут привести к повышению эритроцитов в периферической крови?
Выделяют первичный эритроцитоз — абсолютно самостоятельную патологию, истинную полицитемию с увеличением выработки эритроцитов кроветворными клетками костного мозга. Заболевание связано с генетическими нарушениями, провоцируется генными мутациями (наследуемый семейный эритроцитоз). И вторичный эритроцитоз, который представляет собой гематологический синдром, обусловленный другими патологическими состояниями либо физиологическими процессами. Он может быть относительным, когда снижается объем плазмы (например, при обезвоживании, ожогах, длительной лихорадке) либо абсолютным, связанным с повышением эритропоэтина (см. табл. 2).

Какие методы исследования применяются в процессе дифференциальной диагностики при эритроцитозе?
Допустим, у пациента обнаружили повышение уровня гемоглобина и эритроцитов: гемоглобин 182 г/л, эритроциты 6,1х1012/л, гематокрит 55 %. В первую очередь следует выяснить, является ли этот эритроцитоз первичным либо вторичным.
Собираем анамнез: курит ли пациент, какие заболевания перенес и у каких врачей наблюдается. Назначаем УЗИ органов брюшной полости, оцениваем размеры селезенки, печени. В случае увеличения размеров селезенки можно предположить наличие первичного эритроцитоза, а именно истинной полицитемии (эритремии). Для подтверждения диагноза необходимо направить пациента в лабораторию молекулярной генетики на исследование мутации JAK2V618F — маркера клональной миелопролиферации. В случае положительного результата пациент направляется к гематологу для определения дальнейшей тактики лечения.
Обращаем внимание также на состояние почек. Эритроцитоз может быть при опухоли почек — гипернефроме. Следует провести определение в сыворотке крови уровня эритропоэтина — гормона, синтезирующегося в почках. Если в костном мозге образуется слишком мало эритроцитов либо слишком много теряется из-за кровопотери или разрушения (гемолиза), вызванного ненормальными размерами, формой, функцией эритроцитов или другими причинами, то количество переносимого к органам кислорода уменьшается. В ответ на это почкой вырабатывается эритропоэтин, который затем кровью доставляется в костный мозг, где стимулирует образование эритроцитов.
Выработка эритропоэтина зависит от степени тяжести кислородного голодания и от способности почек производить гормон. Он активен в крови непродолжительное время максимально в утренние часы, а затем выводится с мочой. Как только количество эритроцитов после дефицита повышается, почки начинают вырабатывать меньше эритропоэтина. Чрезмерное его количество ведет к увеличению циркулирующего объема крови, повышению ее вязкости и артериального давления.
Диапазон нормы эритропоэтина для мужчин 5,6–28,9 мМЕ/мл, для женщин 8,0–30,0 мМЕ/мл. В случае превышения нормы можем заподозрить вторичный эритроцитоз. Дальнейший диагностический поиск будет направлен на выявление причин повышения уровня эритропоэтина. При гиперпродукции гормона можно подозревать доброкачественные или злокачественные новообразования в области почек. В таком случае показатель придет в норму после коррекции основной патологии.
Чем опасен эритроцитоз?
Прежде всего повышением вязкости крови и риском возникновения тромбозов. При повышении гематокрита, то есть увеличении объема эритроцитов в крови, более крупные эритроциты занимают центральное положение в сосуде, оттесняя мелкие тромбоциты к периферии сосуда, пристеночно, что создает дополнительные предпосылки к началу пристеночного тромбообразования и дальнейшему росту тромба (см. рис. 4 и 5). Это чревато серьезными и опасными для жизни тромботическими событиями, например, эмболиями артериальных и венозных сосудов головного мозга, легких, селезенки, нижних конечностей. Как это ни парадоксально, страдающие эритремией люди склонны к кровотечениям, особенно при язвенной болезни желудка и двенадцатиперстной кишки. У них также часто развиваются желчнокаменная болезнь и цирроз печени, повышается риск нефросклероза и образования камней в почках.


Требуется ли коррекция повышенного уровня эритроцитов? Если да, то в каких случаях и каким образом?
Безусловно, при выявлении у пациента повышенного уровня гемоглобина и количества эритроцитов, которое не подвергается коррекции путем гидратации (дополнительного приема жидкости), врачу следует проявить более активную лечебную тактику, чтобы не допустить появления тромботических осложнений с тяжелыми последствиями.
При вторичном эритроцитозе необходимо в первую очередь выяснить его причину и лечить основное заболевание. Первичный эритроцитоз, то есть истинная полицитемия, или эритремия, является неизлечимой патологией.
Главная задача терапии при выраженном эритроцитозе — нормализовать количество крови. Для этого применяется один из самых древних медицинских приемов — кровопускание, или, используя современную терминологию, лечебная гемоэксфузия.
Ее обычно назначают при показателе гематокрита выше 55 %. Выполняется флеботомия, и за один раз из организма удаляют примерно 300–500 мл крови, повторяя процедуру каждые 2–4 дня, пока гематокрит не снизится до 45 % для мужчин и 42 % для женщин, а уровень гемоглобина не упадет до 140–150 г/л. Процедура не требует специальной подготовки, длится 15–20 минут, после чего пациент находится под наблюдением медперсонала в течение 2 часов. Для пациентов, нуждающихся в гемоэксфузии в амбулаторных условиях, определены медучреждения, где такая услуга оказывается. В Минске это 6-я ГКБ.
Примечательно, что кровопускание не только снижает риск появления тромбов, устраняет покраснение кожи и зуд, но и улучшает когнитивные функции пациентов с эритремией. Если флеботомия не помогает или пациент имеет к ней противопоказания, например, тромбоцитоз, ее заменяют химиотерапией (циторедуктивной терапией), которая тоже способствует уменьшению массы эритроцитов. Кровопускание может быть заменено также эритроцитаферезом, или экстракорпоральной гемокоррекцией. Наиболее известной ее разновидностью является плазмаферез. В целом современная гематология насчитывает около трех десятков методов экстракорпоральной гемокоррекции.
В схему лечения эритремии часто включают инъекции интерферона, антигистаминные средства, кортикостероидные гормоны. Для устранения эритромелалгии и профилактики тромботических осложнений назначают низкие дозы ацетилсалициловой кислоты (75–81 мг в день) или другие препараты, уменьшающие агрегацию тромбоцитов.
В настоящее время ведутся исследования применения селективных ингибиторов тирозинкиназы JAK2, которые, возможно, помогут полностью вылечить или по крайней мере заблокировать прогрессирование эритремии. Однако такие препараты находятся лишь на ранних стадиях клинических испытаний.