С жалобами на боль в горле врачи общей практики и, разумеется, оториноларингологи как в детских, так и в поликлиниках для взрослых сталкиваются постоянно. Пожалуй, это один из самых частых симптомов, о которых рассказывают пациенты. Между тем боль в горле вызывают совершенно разные причины, что требует применения разных стратегий и принципов терапии. Об этиологии и лечении такой боли «Медвестнику» рассказала начальник научно-исследовательского отдела РНПЦ оториноларингологии, доктор мед. наук, профессор Юлия Еременко.
Юлия Евгеньевна, расскажите, пожалуйста, о причинах боли в горле и о том, какой она бывает.
![]() Прежде всего нужно дифференцировать боль. Первый вопрос, который мы должны задать пациенту, касается длительности боли в горле. Она бывает острая — до 14 дней и хроническая — более 14. Если речь идет о хронической боли, то ее причина — это, как правило, не воспалительные процессы. Может быть, конечно, хронический фарингит, но он чем-то спровоцирован.
Прежде всего нужно дифференцировать боль. Первый вопрос, который мы должны задать пациенту, касается длительности боли в горле. Она бывает острая — до 14 дней и хроническая — более 14. Если речь идет о хронической боли, то ее причина — это, как правило, не воспалительные процессы. Может быть, конечно, хронический фарингит, но он чем-то спровоцирован.
Например, гастроэзофагеальным рефлюксом, когда заброс кислоты из желудка раздражает слизистую, вызывает реактивный фарингит. Причиной может быть и курение, прием каких-либо лекарств, у детей — напряжение при крике. Ни в коем случае нельзя забывать и об онкологической патологии, которая также может вызывать боль в горле длительного характера, и в таких случаях она не лечится антибактериальными препаратами, местными антисептиками. Необходимо устранить причину, которая привела к хронической боли, а значит направить человека к нужному специалисту, например гастроэнтерологу.
Что касается острого тонзиллофарингита, то здесь причина в 70–80 % случаев — вирусные инфекции, вызванные аденовирусами, вирусами гриппа, Эпштейна — Барр, кори, эпидемического паротита, COVID-19 и другими.
В 20–34 % случаев виновны бактерии. Самые опасные из них — β-гемолитические стрептококки (БГСА, Streptococcus рyogenes), которые вызывают острый тонзиллофарингит у 5–15 % заболевших взрослых и у 20–30 % детей. Он может приводить к разным осложнениям, в т. ч. к миокардитам, артритам, ревматизму и т. д. Кроме того, причиной острой боли могут быть стрептококки групп С, G и другие бактерии.
Уже на этапе опроса врач может прояснить несколько моментов, очень важных для дифференциальной диагностики, не так ли?
Да, считается, что факторы, которые указывают на вирусную инфекцию, — это начало заболевания с насморка, кашель, возможны конъюнктивит, диарея, осиплость, единичные афты, вирусная экзантема. При бактериальной инфекции болезнь чаще начинается с внезапной боли в горле, возможны головная боль, тошнота, рвота, наблюдаются лихорадка, изолированные признаки воспаления в ротоглотке, чаще можно видеть островчатый налет на миндалинах, петехиальную энантему на мягком небе, сыпь; возраст пациентов чаще всего от 3 до 15 лет. Выражена сезонность — бактериальные инфекции чаще встречаются зимой и весной. И важно, есть ли уже в семье случаи подтвержденного β-гемолитического ассоциированного тонзиллофарингита. Выясняя картину заболевания, нужно, разумеется, измерить температуру, расспросить о рецидивах, течении болезни.
Кроме того, для практикующих докторов любого профиля очень полезно пользоваться шкалами, например, шкалой МакАйзека (см. рисунок). Есть и другие шкалы, их легко найти в интернете, например, шкала FeverPAIN. Использование шкал не означает, что необходимо проводить какие-то сложные подсчеты, скрупулезно складывать баллы. Нужно определить всего несколько критериев, о которых я уже сказала: отсутствие или наличие кашля, гнойного налета на миндалинах, увеличение и болезненность шейных лимфоузлов, лихорадку, спросить о возрасте пациента (у пациентов 3–15 лет рисков больше, старше 50 — меньше). Оценка 4–5 баллов позволяет нам с вероятностью 50–60 % предположить стрептококковый тонзиллофарингит.
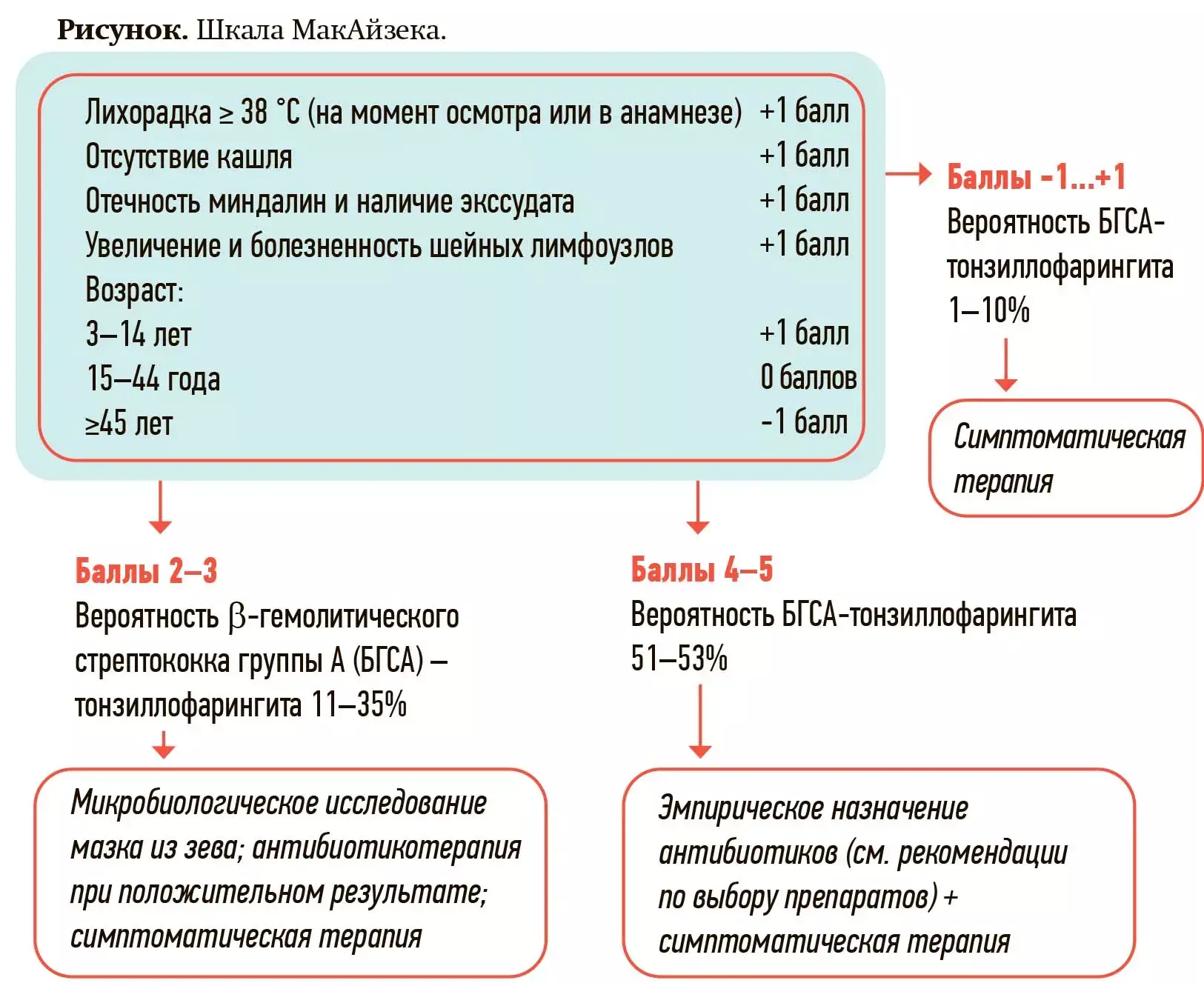
Такому пациенту можно сразу же назначить эмпирическую антибактериальную терапию, поскольку риски высоки — лучше пропить антибиотик, чем получить какие-либо осложнения. Анализов ждать не стоит, правда, можно сделать стрептотест, если есть такая возможность, — он дает быстрый и точный результат.
Пациенты и сами нередко начинают при боле в горле и других симптомах принимать доступные антибиотики, чем, вероятно, только вредят себе…
Да, и это, конечно, неправильно. Но и врачи в поликлиниках, особенно в регионах, бывает, для подстраховки назначают сильнейшие антибиотики без достаточных оснований. Показания к антибактериальной терапии — только стрептококковая инфекция. Но дожидаться результатов бактериологического посева 7, а то и 14 дней совершенно неразумно. Поэтому на первом месте стоят клиническая картина и шкалы, о которых я уже говорила.
Бывает еще, что пациент сам себя лечит, и вроде ему лучше, а потом боль в горле усиливается, человек приходит к врачу. Важно помнить, что тут уже возможен кандидозный, грибковый тонзиллофарингит. Выявить его помогут только сбор анамнеза, клиническая картина и результаты посева. Ведь у человека, скорее всего, будут нормальная температура, хороший общий анализ крови, а творожистый налет на миндалинах доктора иногда могут перепутать с лакунарной ангиной и ошибочно еще выписать антибиотик. В таких случаях можно для начала попробовать какое-то местное противогрибковое средство, ведь есть спреи, которые действуют одновременно и на бактерии, и на грибки. А после результатов посевов можно назначить и препараты внутрь.
В ситуациях, когда доктор видит не банальный тонзиллофарингит, а признаки осложнений, например, когда пациенту уже сложно открывать рот, есть гиперсаливация, признаки паратонзиллярного абсцесса или тяжелых системных заболеваний, требующих госпитализации, должен подключаться врач-специалист, как и в тех случаях, когда у пациента происходят рецидивы в течение 3-х месяцев или он болеет больше 14 дней. Во всех других ситуациях пациентам показано лечение у педиатров, врачей общей практики, терапевтов.
Вы уже начали говорить о принципах антибактериальной терапии при боли в горле, что еще нужно добавить?
Главный принцип: антибактериальной терапии подлежит только стрептококковый тонзиллофарингит — если все признаки указывают на него, лучше назначить антибиотик. Второй момент: если стрептотест отрицательный, но у пациента очень высокая температура, налет в горле и т. д., тоже лучше прибегнуть к антибиотику. Есть исследования, говорящие о том, что пациентам, которые начинали пить антибиотик, на 2–3-й день лечения было легче, чем пациентам, которые антибиотик не принимали. Но, с другой стороны, на 7-й день их состояние было одинаковым. В принципе так и считается — на 7-й день заболевания острая боль в горле должна пройти, если ли у человека нет других заболеваний, иммуносупрессии. Нужно поговорить с пациентом о рисках антибиотикорезистентности, конечно, но если он настаивает, его состояние не очень хорошее, антибиотик назначить можно.
Все остальные пациенты с острой болью в горле лечатся местно, мы, можно сказать, настаиваем на рассасывающихся таблетках и спреях для горла, в том числе и для детей начиная с двух лет. Что касается полосканий, то ребенок вряд ли сможет правильно их выполнить.
Кроме того, когда человек лечит боль в горле, очень важно соблюдать щадящую диету. Иногда пациентам кажется, что если они начнут есть много мандаринов, апельсинов, пить лимонный сок, то это подкрепит их организм. Но для нашего горла это смерти подобно, потому что такие продукты очень его раздражают. Потому врач и советует пациенту избегать очень горячего, очень холодного, кислых продуктов вплоть до яблок, а также газировки, кетчупа, семечек, орехов и т. п. Иногда видишь, что пациент пошел на поправку, но съел вечером мандаринку — и горло отекло, усилилась боль.
Уже прозвучало предостережение для врачей о нескольких возможных ошибочных решениях, в частности, о назначении антибиотиков без определенных показаний. А какие еще ошибки встречаются?
При рецидивирующей боли в горле обязательно нужно назначать бактериальный посев, об этом нельзя забывать ни в коем случае!
Допустим, вы пролечили пациента один раз, через некоторое время он пришел с той же проблемой снова. Берем бакпосев, опять лечим и в конце снова назначаем бактериальный посев, поскольку тут уже необходимо точно знать, уничтожили мы стрептококк или другую бактерию либо нет.
Кроме того, не забываем, что если бактериальный посев показал наличие каких-то микробов, то это не всегда означает обязательное назначение антибиотика. Ведь есть такое понятие, как микробиом, в глотке живут микробы — самое главное, чтобы их концентрация не превышала природную. Если мы высеяли концентрацию до 105 условно-патогенного микроба, того же стафилококка, то этот показатель этиологически незначим, лечить не надо. Если посев показал наличие кандид в концентрации 107, то понятно, что человека нужно лечить. А если сделали бактериальный посев и получили патогенный микроб, тот же стрептококк, то концентрация уже не столь важна. Хотя есть и такие стрептококки, которые постоянно живут в горле, и это нормально. Нас интересует именно β-гемолитический стрептококк.
Еще один момент: есть такой показатель — АСЛ-О, который определяется в биохимическом анализе крови. Некоторые доктора считают, что при его повышении необходимо сразу же назначать антибиотики. Показатель и правда связан со стрептококком, но если у пациента нет никаких жалоб, нет родственников с осложнениями после стрептококковой инфекции, т. е. нет генетической предрасположенности к этому, то ничего назначать не надо. АСЛ-О повышается через неделю после заболевания и очень медленно падает, так что наличие или отсутствие стрептококка этот показатель никаким образом не подтвердит.
Знаю, что ваш отдел проводил исследование на тему боли в горле. Расскажите, пожалуйста, о нем.
Совместно с Институтом физики НАН Беларуси мы осуществили успешный проект по фотодинамической терапии острых и хронических болей в горле.
Считается, что воздействие определенной волны лазера на предварительно обработанные антисептиком миндалины потенцирует эффект лечения. И, таким образом, банальный фурацилин, который уже не считается особо эффективным, можно преобразовать в более действенный.
Если мы обработаем миндалины фурацилином и воздействуем на них аппаратом для фотодинамической терапии, то результаты будут гораздо лучше, чем при промывании или полоскании горла этим средством. У нас такой аппарат есть, он белорусского производства, так что внедряем этот метод.
К нам в РНПЦ, понятно, попадают пациенты с длительной болью в горле, с которой врачи давно не могут справиться. Хотя иногда, скажу честно, нужно всего лишь отменить антибактериальную терапию, назначить пробиотик для восстановления нормальной микрофлоры полости рта и направить к гастроэнтерологу.
Бывают и другие случаи, когда нужно выходить на хирургию, в РНПЦ для этого большие возможности.

