«Все хотят жить долго, но никто не хочет быть старым», — с этого высказывания Бенджамина Франклина начал свое выступление на Республиканской научно-практической конференции с международным участием «Актуальные вопросы клинической фармакологии и фармакотерапии» кардиолог Александр Хапалюк, доктор мед. наук, профессор кафедры клинической фармакологии и фармакотерапии БелМАПО, где и проходила конференция.
Что такое старение?

Согласно возрастной классификации ВОЗ, деление людей по возрастным группам следующее: молодой возраст — от 18 до 44 лет; средний — до 59; пожилой — от 60 до 74 лет; старческий — от 75 до 90; долголетие — это возраст 90+.
Численность старшей возрастной группы от 60 до 90 лет увеличивается в 4–5 раз быстрее, чем общая численность населения. 150 лет — это предельная видовая продолжительность жизни.
Причины, запускающей процесс старения, не существует. Если рассуждать диалектически, то биологический процесс старения, который включает весь период постнатального онтогенеза, начинается с момента рождения и необратимо продолжается в течение всей жизни.
В зарубежной геронтологии чаще всего цитируют четыре основополагающих критерия, связанные со старением, которые предложил геронтолог Бернард Стрелер: старение, в отличие от болезни, является универсальным процессом, ему подвержены все без исключения члены популяции; старение является прогрессирующим, непрерывным процессом; оно есть свойство любого живого организма; старение сопровождается дегенеративными изменениями (в противовес изменениям организма при его развитии, или взрослении).
Почему мы стареем?
За всю историю человечества предложено более 300 теорий старения, но все они могут быть сведены к двум основным: программированное старение, обусловленное генетически предопределенным дегенеративным процессом, связанным с возрастом (лимит Хейфлика), и произвольное старение (влияние внешних факторов на функционирование генома (эпигенетика).
В 1889 году немецкий зоолог Август Вейсман в своем труде «Эссе о вопросах наследственности и биологии родства» ввел постулат, что соматические клетки способны к ограниченному числу делений и это обусловливает ограниченную продолжительность жизни. Различная продолжительность жизни животных объяснялась им различным числом возможных клеточных делений.
В 1961-м американский геронтолог Леонард Хейфлик установил, что человеческие фибробласты — клетки кожи, способные к делению, — in vitro могут делиться не более 50 раз. В честь первооткрывателя это явление назвали лимитом Хейфлика. Ученый предположил, что неспособность клеток делиться бесконечно (исчерпание лимита делений) служит причиной естественного старения организма.
Эпигенетика — раздел биологии, изучающий механизмы влияния окружающей среды на реализацию генетической программы и на конечный результат — функционирование организма.
Предмет эпигенетики — исследование причинных взаимодействий между генами и их продуктами, приводящих к формированию фенотипа (генотип + эпигенотип = фенотип). Классическая генетика и генетика развития — это изучение связи между изменчивостью генотипа и фенотипа в онтогенезе.
Эпигенетика в дополнение к генетике исследует явления, при которых генетическая изменчивость не ведет к изменениям фенотипа, а фенотипическая изменчивость, в свою очередь, не всегда может быть объяснена нарушениями генотипа. Связь между эпигенетикой и экологией отражена на рис. 1.
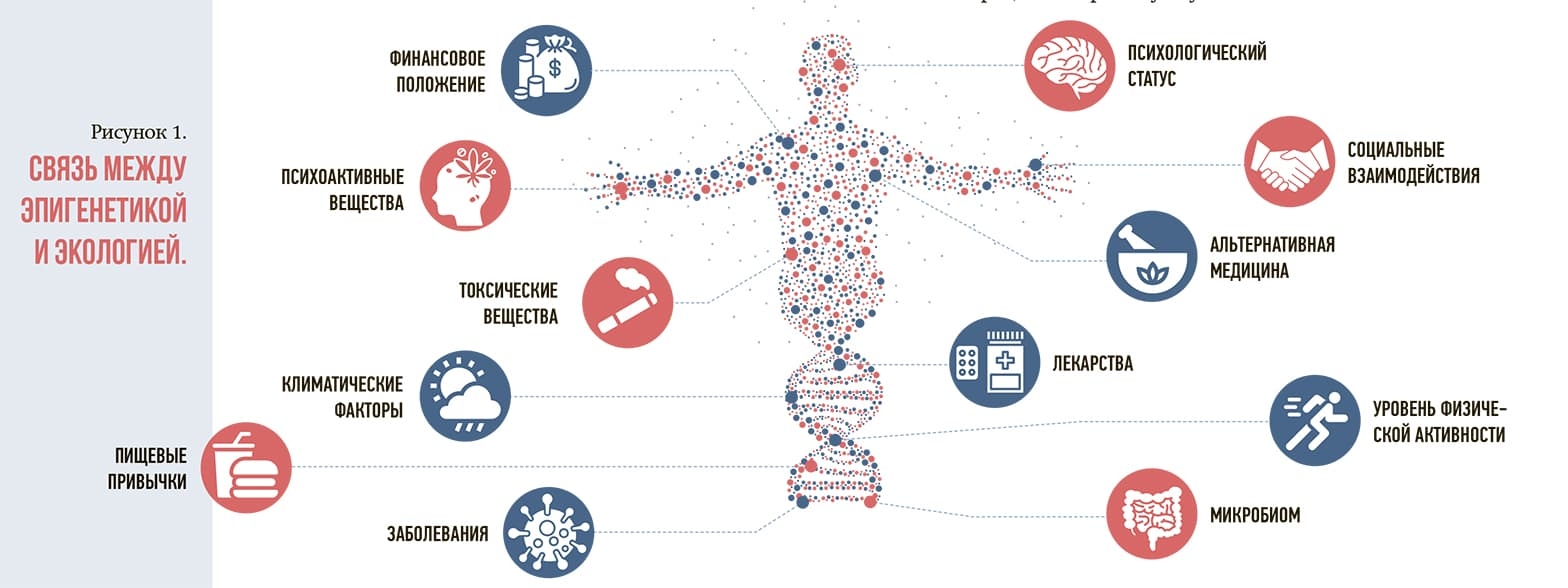
Сложно разобраться в причинно-следственных связях между эпигенетическими изменениями и старением. Однако сейчас мы можем с уверенностью говорить, что такие связи есть. Гетерогенные изменения, происходящие с эпигеномом во время старения, меняют экспрессию генов, что приводит к вариативности клеток одного и того же типа, например, в сердце, поджелудочной и так далее. При этом накопленные за жизнь организма эпигенетические изменения могут передаваться его потомкам и влиять на процессы старения уже у них.
У взрослых однояйцевых близнецов наблюдаются большие различия эпигенома в сравнении с теми, которые были в раннем детстве, что указывает, что эти изменения копятся в течение жизни.
Несмотря на устоявшиеся представления о существовании явных различий в патогенезе основных заболеваний (рак, атеросклероз, аутоиммунные и аллергические заболевания), есть основания думать о существовании неких фундаментальных процессов, лежащих в основе развития всех этих заболеваний, составляющих общую, единую часть их патогенеза. К таким процессам следует отнести процессы метилирования и деметилирования ДНК, ацетилирования и деацетилирования гистонов, процесс укорочения теломер, связанный с активностью теломеразы.
Оказывается, что по крайней мере рак, атеросклероз, аутоиммунные заболевания характеризуются процессами тотального гипометилирования ДНК в различного рода клеточных элементах на фоне возвратного гиперметилирования отдельных генов. Доказательства единых механизмов развития различных патологических процессов могут ставить вопрос о разработке единых методов терапии этих заболеваний.
Возрастные изменения или болезни?
Эндокринолог и геронтолог Владимир Дильман предложил в 1987 году модели развития болезней, выделив экологическую, инволюционную (метаболическую, или аккумуляционную), онтогенетическую и генетическую. Он считал, что «болезни, связанные со старением, не запрограммированы, а являются побочным продуктом реализации генетической программы развития, поэтому старение возникает с закономерностью, свойственной генетической программе».
Он же определил «главные болезни»: заболевания сердца, цереброваскулярная патология, злокачественные новообразования, метаболическая иммунодепрессия, ожирение и сахарный диабет, аутоиммунные заболевания и некоторые другие, которые представляют собой эпифеномены старения.
Взаимосвязь между «главными болезнями» иллюстрирует сердечно-сосудистый континуум, который представляет собой патогенетическую цепочку развития сердечно-сосудистых болезней — от артериальной гипертензии, диабета, атеросклероза до различных форм ИБС, включая инфаркт миокарда, фатальные аритмии, внезапную смерть и хроническую сердечную недостаточность (см. рис. 2).

Современная гериатрия базируется на концепции так называемой старческой астении (одряхление, дряхлость). Это специфическое состояние, которое может развиться у человека пожилого и старческого возраста. Характеризуется такими симптомами, как развитие когнитивных расстройств и снижение мотивации, утрата прежних жизненных интересов, нарушение походки, снижение мышечной силы и развитие выраженной саркопении, дефицит массы тела, гипомобильность (низкий уровень двигательной активности).
Наступление старческой астении генетически запрограммировано, оно ассоциировано с развитием так называемых гериатрических синдромов, которых насчитывается более 65.
К гериатрическим синдромам можно отнести синдром ортостатической гипотензии, синкопальный синдром, головокружение, падения, когнитивный дефицит, брадикинезию, деменцию, чувство одиночества, тревожно-депрессивный синдром, гипомобильность, гипотермию, синдром мальнутриции (недостаточности питания), синдром саркопенического ожирения, обстипационный синдром, нарушения походки, нарушения слуха и нарушения зрения, саркопению, синдром зависимости от посторонней помощи, утрату смысла жизни и пр.
Лечение пациентов старшей возрастной группы остается сложной задачей в связи с рядом проблем: полиморбидностью, вынужденной полипрагмазией, необходимостью длительного применения лекарственных средств, недостаточным или неправильным выполнением предписанного режима фармакотерапии. О неизбежности полипрагмазии свидетельствуют данные о том, что типичная стационарная и амбулаторная практика пожилых пациентов характеризуется назначением одновременно от 2–3 до 6–10 лекарств. В таких случаях всегда надо думать о лекарственном взаимодействии препаратов.
В Великобритании пожилым пациентам назначают от 2,5 до 6,3 лекарственного препарата, а в США лица старше 65 лет потребляют 30 % всего объема лекарств.
Встает вопрос и о том, кто должен лечить пожилого пациента: гериатр, врач общей практики, врач-специалист? По-видимому, участвовать в определении стратегии лечения должны все, однако динамическое наблюдение за пожилым пациентом в условиях Беларуси наиболее результативно может осуществлять врач общей практики при поддержке гериатра.

