Перед практикующим специалистом нередко возникает дилемма: какие действия предпринимать в случае простудного кашля, лечить или наблюдать? Что подразумевается под понятием «простуда»? Простудный кашель у амбулаторного пациента — это симптом или заболевание? Какова тактика симптоматической терапии кашля? Своим мнением по этой проблеме поделился Сергей Бабак, профессор кафедры фтизиатрии и пульмонологии лечебного факультета МГМСУ имени А. И. Евдокимова, доктор мед. наук.
Исторические факты и современные представления о простуде
 Сергей БабакВпервые о простуде как о болезни заговорил Бенджамин Франклин в 1773 году, описав заболевание, вызванное common cold, то есть общим переохлаждением организма, с характерными симптомами: насморк, слезотечение, першение в горле, кашель, повышение температуры тела, слабость и разбитость, ломота в мышцах и суставах.
Сергей БабакВпервые о простуде как о болезни заговорил Бенджамин Франклин в 1773 году, описав заболевание, вызванное common cold, то есть общим переохлаждением организма, с характерными симптомами: насморк, слезотечение, першение в горле, кашель, повышение температуры тела, слабость и разбитость, ломота в мышцах и суставах.
Также он указывал на то, что простуда передается от человека к человеку, было высказано предположение о переносчиках простуды. Ранее до появления термина common cold существовал термин «лихорадка». Так, Гиппократ в 412 году до нашей эры впервые описал греческую лихорадку с повышением температуры (жар), головной и мышечной болью, болью в горле. При этом главной особенностью болезни была высокая заразность.
В 1403 году французский врач Этьен Паскье описал «итальянскую лихорадку»: больные чихали, кашляли, некоторые умирали. Врачи лечили их обильным питьем, настоями целебных трав, пчелиным медом.
В 16-м веке в Италии была подробно описана болезнь, возникающая в одно и то же время года, приблизительно перед венецианским карнавалом. В историю медицины она вошла под названием influenza, что в переводе с итальянского означает «влияние, воздействие», в современном мире применяется для обозначения гриппа.
Значительно позже были открыты «переносчики простуды». В 1931 году — вирус гриппа А, в 1940-м и 1947-м — вирусы гриппа В и С.
В 1961-м впервые выделен образец заразного агента, вызывающего «простудный насморк», из-за его необычной природы не было понятно, вирус это или бактерия. Позже он был верифицирован как риновирус с уникальными антигенными свойствами (РНК-вирус, вирион не имеет наружной оболочки, а геном представлен одноцепочечной линейной нефрагментированной молекулой РНК).
Сергей Бабак:
В классификации МКБ-10 среди болезней органов дыхания (J00–J99) выделены острые респираторные инфекции верхних дыхательных путей (ОРИ, J00–J06), куда входят бактериальные, вирусные и грибковые инфекции.
Термин «простуда» подразумевает острую респираторную вирусную инфекцию (ОРВИ), ведущей причиной которой являются риновирусы или коронавирусы с обязательным поражением верхних дыхательных путей, в т. ч. носа, горла, придаточных пазух носа, слуховых труб, трахеи, гортани и бронхов.
В настоящее время известно более 200 типов респираторных вирусов: риновирусы, коронавирусы, респираторно-синцитиальный вирус, вирусы парагриппа, аденовирусы, энтеровирусы, бокавирусы. Около 50 % случаев ОРВИ приходится на риновирусы, насчитывающие около 100 серотипов.
Грипп (grippus, influenza) — это острая инфекция с аэрозольным механизмом передачи возбудителя, высокой контагиозностью, кратковременной лихорадкой, интоксикацией, поражением респираторного тракта, вызванная тремя основными типами вируса гриппа А, В, С.
Клинические особенности вирусных инфекций
Сергей Бабак:
Для простуды характерны катаральные явления в отличие от гриппа. Когда патологический процесс опускается ниже — на уровень гортани, трахеи и бронхов, нередко выставляют диагноз «острый бронхит». Но хочу подчеркнуть, что этот термин уместно использовать только у людей, не имеющих хронической легочной патологии.
К риновирусам фактически не возникает устойчивого иммунного ответа, поэтому взрослый переносит 2–3 эпизода ОРВИ в течение года, а у детей до 14 лет может быть до 6–8 эпизодов в год. Таким образом, простуда является самой частой болезнью людей на планете Земля. Умение грамотно дифференцировать и лечить эту патологию — важный навык современного практикующего врача.
Сергей Бабак напомнил, что сезон 2022/2023 ознаменовался тридемией с одновременной циркуляцией вируса гриппа (А — 69,5%, В — 30,5 %), штаммов SARS-CoV-2 и риновирусов. Специалист также поделился прогнозом на эпидемический сезон гриппа и ОРВИ на 2023–2024 годы.
Так, с осени наблюдалась сочетанная циркуляция вирусов гриппа А, В, возбудителей ОРВИ и SARS-CoV-2.
Следует ожидать развития микст-вирусных инфекций:
- метапневмовирус — с декабря 2023-го по март 2024-го;
- вирус гриппа — с ноября 2023-го по март 2024-го;
- респираторно-синцитиальный вирус — с ноября 2023-го по май 2024-го;
- парагрипп 2-го и 3-го типов — ноябрь-декабрь 2023-го — март-апрель 2024-го;
- аденовирусная инфекция — с января по апрель 2024 года;
- риновирусы — с октября 2023-го и все последующие зимние месяцы;
- энтеровирусы — с июня по сентябрь.
Сергей Бабак:
Таким образом, в начале 2024 года мы попадаем в самый сложный эпидемический отрезок, когда одновременно циркулируют разные вирусы. В идеале, конечно, было бы здорово провести секвенирование и определить вирусный агент, но для практического здравоохранения при массовом наплыве пациентов это нереальная задача. Поэтому следует тщательно проводить сбор анамнеза и ориентироваться на особенности симптоматики.
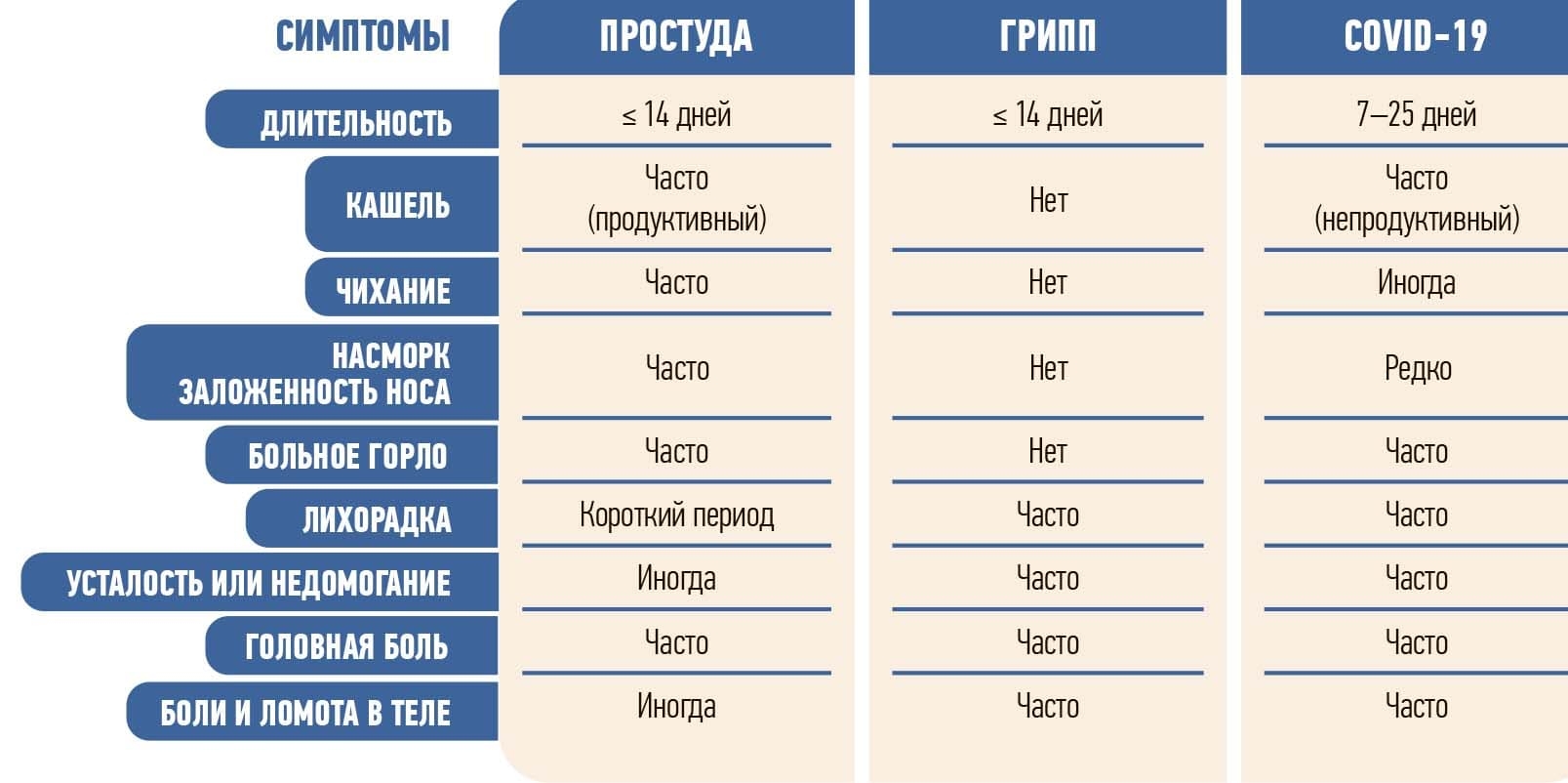
При преобладании катаральных явлений (чихание, заложенность носа, насморк, кашель, боль в горле) можно заподозрить ОРВИ, вызванную риновирусами. Если катаральных явлений нет, а на первый план выходят лихорадка, головная боль, ломота в мышцах и суставах — скорее всего имеем дело с гриппом. При наличии лихорадки, усталости, недомогании, непродуктивном кашле, иногда боли в горле — возникает подозрение на COVID-19 (боль в горле часто вызывал штамм «омикрон» с последующим присоединением стрептококка) (см. таблицу).
Таблица. Различия в клинической симптоматике при ОРВИ (простуде), гриппе, коронавирусной инфекции.
Дифференциация кашля
По продукции мокроты: непродуктивный и продуктивный.
Сергей Бабак:
Нередко встречаю такие понятия, как «влажный» и «сухой» кашель, и рекомендации препаратов «от сухого кашля» или «от влажного». Но не могу согласиться с такой классификационной моделью. Кашель представляет собой защитный рефлекс, механизм выталкивания патогена из организма. Рефлекс не может быть влажным или сухим. Поэтому для кашля более уместными являются термины «продуктивный» и «непродуктивный».
Кашлевой рефлекс представляет собой произвольный или непроизвольный (рефлекторный) толчкообразный форсированный выдох. Реализуется через 2 рефлекторные дуги — рвотную и мукокинетическую, обе они замыкаются в рвотном центре. Это нужно понимать. Кстати, многие вещества, применяемые как отхаркивающие, являются также рвотными средствами (например, корень солодки). Однако если мы хотим изменить клиренс муциновой слизи, усилить дренирование, необходимы истинные муколитики, но не рвотные.
По характеру: лающий, со стридором, битональный (низкий, а затем высокий тоны), стаккатный (дробный).
Ситуационный кашель: при приеме пищи, при глубоком вдохе, при физической нагрузке и др.
По времени возникновения: ночной (вечерний), утренний; сезонный (весенний, летний).
Один из самых важных аспектов, который специалист порекомендовал обязательно учитывать при выработке тактики лечения кашля, — его длительность.
По длительности кашель у взрослых людей подразделяют:
- на острый (менее 3 недель, самая частая причина — ОРВИ);
- подострый (от 3 до 8 недель);
- хронический (более 8 недель).
У детей Европейским респираторным обществом предлагается считать хроническим кашель длительностью более 4 недель. Хронический кашель у детей корректнее рассматривать как симптом основного заболевания.
Возможные причины кашля с учетом его длительности
Острый
Легочные причины. Заболевания нижних дыхательных путей: острый бронхит, трахеобронхит; аспирация (чаще дети 1–3 лет, пожилые люди); ингаляция токсических веществ, дымов, газов (при пожаре, катастрофах). Заболевания легких и плевры: пневмония, плевриты, ТЭЛА, пневмоторакс.
Внелегочные причины. Заболевания верхних дыхательных путей: респираторные инфекции преимущественно вирусной этиологии (ОРВИ (простуды), грипп); аллергические заболевания. Кардиологическая патология с острой дыхательной недостаточностью.
Подострый/затяжной
Постинфекционный кашель в течение 3–8 недель после перенесенных ОРВИ, гриппа, коклюша. Кашель как единственный или превалирующий симптом серьезного заболевания (туберкулез, онкопатология). Кашель, который впоследствии будет диагностирован как хронический.
Хронический
Легочные причины. Заболевания нижних дыхательных путей и легочной паренхимы (хронический бронхит, ХОБЛ, бронхиальная астма, кашлевой вариант бронхиальной астмы и др. эозинофильные заболевания); муковисцидоз, опухоли легких, системные заболевания соединительной ткани, бронхомаляция, объемные заболевания средостения.
Внелегочные причины. Заболевания нижних дыхательных путей: хронические риниты, синуситы, фарингиты, ларингиты; дисфункция голосовых связок. ГЭРБ. Кашель, индуцированный лекарствами (ингибиторы АПФ, ирритативный эффект аэрозолей). Кардиологические заболевания: эндокардит; любые, при которых развивается дыхательная недостаточность.
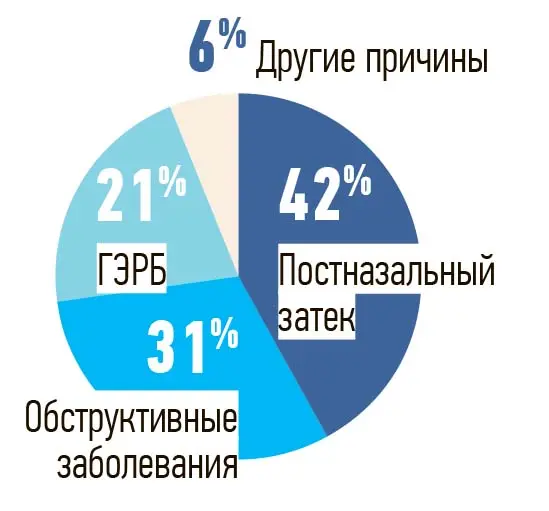
После перенесенных ОРВИ самой частой причиной затяжного подострого и хронического кашля является патология лор-органов (риносинуситы), которая сопровождается явлениями «постназального затека», или так называемого дрип-синдрома. При этом отмечается гиперсекреция в носовых пазухах, слизь стекает по задней стенке глотки, раздражая ее и вызывая кашлевой рефлекс.
Сергей Бабак:
На эту причину приходится 42 % случаев. Единственным эффективным и надежным способом коррекции такого затяжного кашля является промывание полости носа соленой водой или специальными средствами для промывания носа.
На втором месте (31 %) — обструктивные нарушения, чаще всего вариации просвета бронхов, что определяется путем проведения спирометрии. Затем следует гастроэзофагеальная рефлюксная болезнь — когда кислое содержимое желудка через пищевод забрасывается в гортань и глотку и провоцирует кашель (см. рисунок).
Рисунок. Причины хронического «простудного» кашля.
Мукозальная иммунная система (MALT)
MALT является автономной системой иммунитета и включает в себя мукозо-ассоциированную лимфоидную ткань, распределенную по этажам: тонзиллярному, назальному, бронхиальному, кишечному, дермальному. В легких MALT представлена муцинами, бокаловидными клетками, клетками Клара, секреторными иммуноглобулинами и альвеолярными макрофагами. Все они задействованы в защитной функции против внешних агентов — микробных и вирусных, патогенных частиц, аллергенов. Универсальный механизм защиты реализуется в первую очередь путем синтеза специальных муцинов (они различны в зависимости от раздражающего агента).
Сергей Бабак:
В норме муциновый секрет гидрофильный, обильное питье помогает разжижать его. Однако при инфекционных заболеваниях под действием провоспалительных цитокинов вырабатываемые муцины меняют свои свойства, становятся гидрофобными, устойчивыми к воде, секрет закупоривает просветы бронхиального дерева. Для разжижения такого секрета необходимы специальные муколитические средства.
Умение подобрать эффективный муколитик — важнейшая задача при терапии пациентов с вирусными инфекциями.
Подходы к терапии
Сергей Бабак:
При симптоматической терапии простудного кашля тактика врача основана на определении причины кашля, оценке его по критерию продуктивный/непродуктивный. Непродуктивный кашель нужно подавить. Для это используются противокашлевые средства центрального (наркотические или ненаркотические) либо периферического действия.
Первые способствуют торможению кашлевого центра, вторые — снижают чувствительность кашлевых рецепторов. При продуктивном кашле с обильной, трудноотделяемой мокротой наши усилия должны быть направлены на модификацию муколитического секрета. Назначаются муколитики, экспекторанты, а также специальные комбинированные фитопрепараты.
Главное правило, которое необходимо неукоснительно соблюдать: назначение препаратов, подавляющих кашель, и средств, модифицирующих мокроту, одновременно не рекомендуется.
