Актуальность проблемы расстройств мочеиспускания, обусловленных неврологическими причинами, определяется их широкой распространенностью среди пациентов любого возраста с различными нозологическими формами. В общей популяции 10–30 % населения предъявляют жалобы на гиперактивный мочевой пузырь. С увеличением возраста вышеуказанные расстройства встречаются чаще: 17 % — среди людей старше 40 лет (56 % — женщины, 44 % — мужчины), 30 % — старше 65 лет, 40 % — после 70 лет.
Частота диагноза
Второй по частоте причиной смертности неврологических пациентов после респираторных осложнений являются азотемическая интоксикация и уросепсис.
В группе перенесших мозговой инсульт (у 57–83 %) в течение последующего месяца формируются нарушения мочеиспускания, которые в 71–80 % случаев имеют спонтанное восстановление. От 25 % до 70 % пациентов с деменцией страдают от гиперактивности мочевого пузыря. Весьма актуально это расстройство у больных с рассеянным склерозом (35–85 %), ДЦП (58–62 %), черепно-мозговой и спинальной травмами (60–95 %).
Нейрогенный мочевой пузырь — наиболее частое заключение врача-уролога при сопутствующих заболеваниях нервной системы и без таковых, если очевидной дизурии не выявлено. В то же время этот термин может быть правомочен только по отношению к пациенту с доказанным повреждением нервной системы.
Типы нарушений мочеиспускания
По центральному типу (диссинергия сфинктера) (до уровня Th12):
- шоковая задержка мочи;
- императивные позывы к мочеиспусканию;
- периодическое недержание мочи.
По периферическому типу (ниже уровня Th12):
- задержка мочеиспускания;
- парадоксальная ишурия;
- истинное недержание мочи.
Топическая диагностика нейрогенных нарушений мочеиспускания
- Повреждение коры головного мозга приводит к снижению тормозящего воздействия пирамидной системы, что может обусловить появление полиурии или императивных позывов к мочеиспусканию;
- надпонтинные поражения головного мозга, как правило, вызывают гиперрефлексию детрузора без диссинергии детрузорного сфинктера (задержка мочеиспускания с последующим формированием периодического недержания мочи);
- супрасакральные поражения спинного мозга приводят к несдерживаемым сокращениям мочевого пузыря и диссинергии детрузорного сфинктера (периодическое недержание мочи);
- крестцовые поражения обычно вызывают ослабление сократительной способности мочевого пузыря, но в некоторых случаях, особенно при частичных повреждениях, могут сопровождаться увеличением внутрипузырного давления во время наполнения (задержка мочеиспускания или парадоксальная ишурия);
- поражение корешков конского хвоста или нервов вегетативных сплетений ведет к истинному недержанию мочи и каловых масс;
- вегетативная дисрефлексия характеризуется внезапной чрезмерной вегетативной реакцией на раздражители у пациентов с травмами или дисфункцией спинного мозга на уровне Th6 или выше. Дополнительными симптомами, указывающими на вегетативную дисфункцию, являются внезапные изменения систолического АД >20 мм рт. ст. от исходного уровня.
Полный перечень нарушений мочеиспускания приведен в табл. 1.
У детей имеются некоторые особенности функционирования мочевыделительной системы, связанные с незрелостью структур нервной системы, обеспечивающих произвольный контроль (см. табл. 2), что необходимо учитывать при обследовании и постановке диагноза. Требуют дифференциальной диагностики и проявления сопутствующих соматических заболеваний у детей (см. табл. 3).
Клинический случай
Пациент Н., 3 года. На момент осмотра: мать предъявляет жалобы на нарушение мочеиспускания у сына.
Анамнез. Заболел остро 6 января: вернувшись домой из детского сада, пожаловался на боль в области полового члена, после чего не смог помочиться, отмечались частые тенезмы. Оставался дома без врачебной помощи в течение 4 дней (ввиду выходных). Отказывался от еды, несколько раз случалась рвота, 7 января — ночная рвота фонтаном. К хирургу детской поликлиники мать обратилась 11 января. Путем надавливания на мочевой пузырь получено 400 мл мочи. Направлен к педиатру по месту жительства, назначены противовоспалительные лекарственные препараты. Состояние ребенка в последующие дни ухудшалось, сохранялась задержка мочи (выделялась по каплям). 14 января повторно обратились к хирургу. Мальчик госпитализирован в урологическое отделение.
Во время госпитализации выполнены: ОАК, БАК (без отклонений от возрастной нормы); ОАМ (без патологии); цистоскопия (без патологии); экскреторная урография (некоторое расширение правого мочеточника в средней трети, на уровне крестца сужен; фрагментарно не прослеживается; левый мочеточник не изменен); УЗИ почек (без патологии); УЗИ мочевого пузыря (без патологии); троакарная цистостомия; экскреторная урография (без патологии).
Диагноз при выписке: инфравезикальная обструкция; острая задержка мочи; двусторонний гидронефроз.
Выписан с улучшением, создана цистостома. Для дальнейшего лечения направлен на республиканский уровень (25 января — 1 февраля).
При повторной госпитализации в детское урологическое отделение: ОАМ (эритроциты 25–30, белок 3,1 г/л, грамм+ бактерии); УЗИ почек (без изменений, чашечно-лоханочная система не расширена, проксимальный и дистальный отделы мочеточника не прослеживаются с обеих сторон; цистостома); цистография (уретроцистоскопия выполнена частично, т. к. в задней уретре повреждена слизистая, имеется выраженный отек); цистоскопия (замена дренажа).
Диагноз при выписке: нейрогенная слабость мочевого пузыря, не классифицированная в других рубриках; нейрогенный мочевой пузырь.
Пациент выписан домой. Рекомендована госпитализация через месяц с целью повторной цистоскопии. Периодически жаловался на боли в области цистостомы, усиливающиеся к вечеру, при позывах к мочеиспусканию. При этом ребенок становился возбужденным, кричал, бился головой о стену, отказывался от еды.
20 февраля около 19:00 родители обратили внимание на странный «отсутствующий» взгляд у ребенка, после чего он стал поворачиваться вправо всем туловищем. У мальчика отмечены легкий цианоз лица, слюнотечение, выраженное сердцебиение. Состояние длилось несколько минут, после чего ребенок пришел в себя, попросил поменять повязку. Ночью был беспокоен, плохо спал, отмечался частый стул, беспокоили боли в животе. Утром следующего дня у ребенка вновь появился «отсутствующий» взгляд, медленный поворот головы влево, глаза оставались открытыми, отмечались цианоз, слюнотечение. По скорой ребенок госпитализирован в отделение анестезиологии и реанимации ГОДКБ. Проведена интубация трахеи, начата ИВЛ.
Анамнез. Ребенок от первой беременности, мать находилась на сохранении в сроке 7 месяцев. Роды оперативные, плановые, срочные. Сопутствующих заболеваний нет. Отмечены перенесенные ОРВИ. Вакцинирован по календарю. Аллергоанамнез: сыпь на шоколад. Наследственный анамнез: не отягощен.
Из дополнительного анамнеза: за неделю до начала заболевания семья перенесла ОРВИ неуточненной этиологии. Осложнений и последствий мать не отметила. Во время дополнительного опроса вспомнила, что сын накануне подрался в детском саду и, возможно, ударился паховой областью. Неврологический статус: очаговой патологии не выявлено.
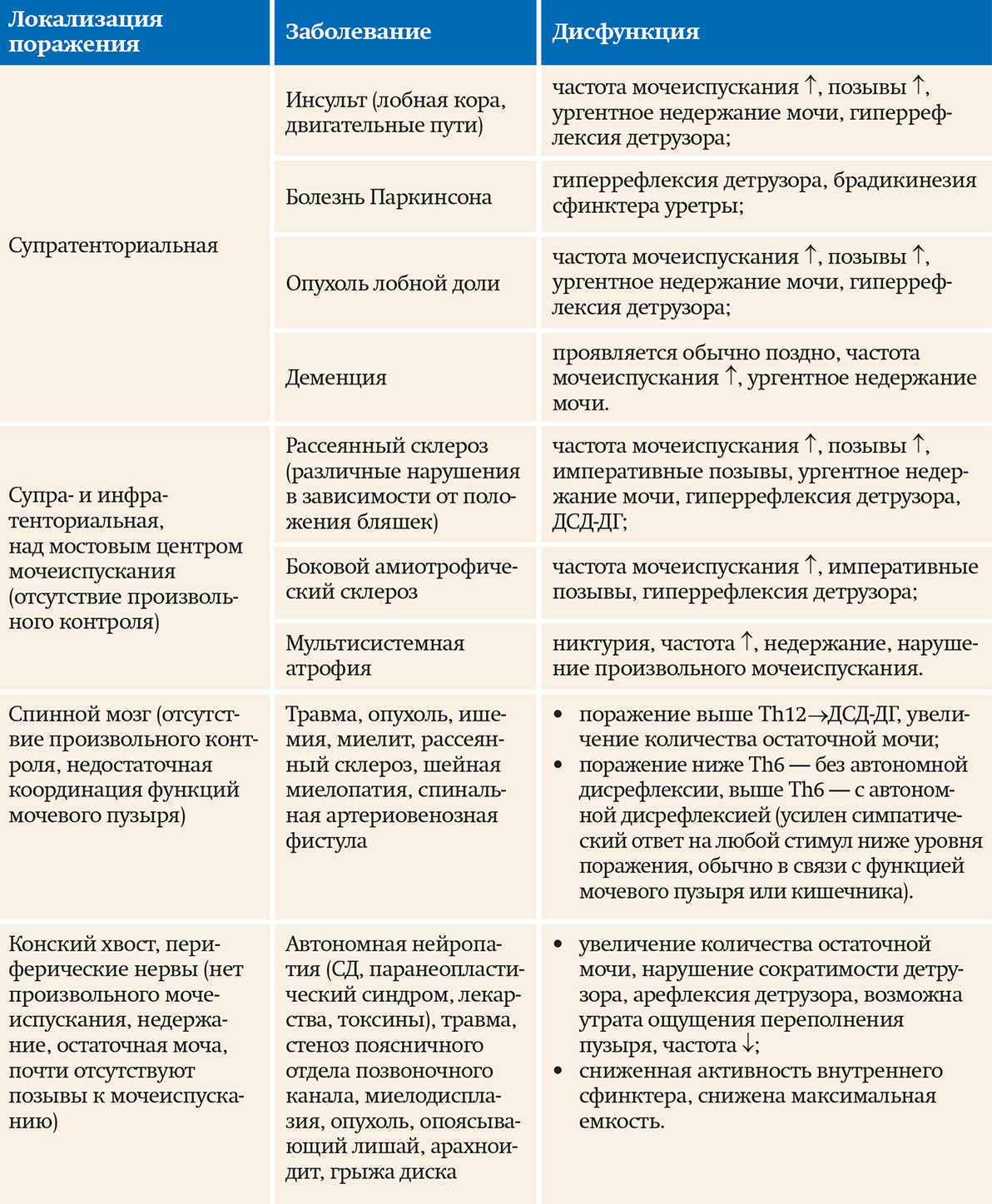
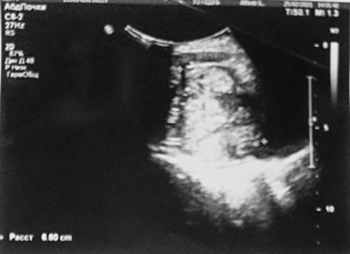
Обследование: ОАК (анемия умеренной степени, СОЭ 21 мм/ч); ОАМ (эритроциты, лейкоциты в большом количестве, белок 0,29, бактерии); БАК: Д-димеры 401 мкг/мл; ликвор (глюкоза 5,8); КТ головного мозга: гиподенсивный участок в левой теменно-затылочной зоне — участок ишемии (?); МРТ ГМ: мультифокальные билатеральные участки гиперинтенсивности в бассейне кровоснабжения сосудов задней циркуляции. (МР-картина может соответствовать синдрому задней обратимой энцефалопатии, васкулиту, эмболическим инфарктам мозга различной степени давности (?)); УЗИ ОБП: гидронефроз с обеих сторон, гиперплазия лимфоузлов; УЗИ мочевого пузыря: весь мочевой пузырь заполнен неоднородными массами, без признаков кровотока, в толще этих масс лоцируется катетер, жидкостной компонент не прослеживается (см. рис. 1); УЗИ БЦА: без патологии; ЭхоКГ: без патологии.
Рисунок 1. Результаты УЗИ мочевого пузыря.
МРТ с контрастным усилением: мультифокальные билатеральные участки гиперинтенсивности в бассейне кровоснабжения сосудов задней циркуляции.
Заключение: МР-картина соответствует синдрому задней обратимой энцефалопатии (васкулит (?)). МР-признаки смешанной гидроцефалии.
Справочно
Синдром задней обратимой энцефалопатии (posterior reversible encephalopathy syndrome, PRES) — клинико-радиологический синдром, характеризующийся острым потенциально обратимым вазогенным отеком субкортикального белого вещества головного мозга, преимущественно захватывающим затылочные и теменные доли.
Клиническими проявлениями PRES являются цефалгический синдром, расстройства сознания, эпилептические припадки, зрительные нарушения в виде скотом, фотом, метаморфопсии, в редких случаях — двигательные нарушения.
Патологическими причинами, приводящими к PRES, являются острая гипертензивная энцефалопатия, эклампсия, заболевания и травмы почек с острой недостаточностью их функционирования, аутоиммунные заболевания, сопровождающиеся васкулитом, гепаторенальный синдром, нарушения водно-электролитного баланса, гиповолемический шок, сепсис, системная воспалительная реакция, феохромоцитома, несахарный диабет. PRES также может быть обусловлен нежелательными эффектами лекарственных средств (например, передозировкой парацетамола) или лечебных мероприятий (например, массивной гемотрансфузией, гемодиализом). Подтвердить диагноз можно с помощью методов нейровизуализации.
Диагноз клинический. Пароксизмальное состояние неуточненное. Острое пероральное бытовое отравление (?). Нейрогенный мочевой пузырь, хроническая задержка мочи, носитель цистостомы. Задняя ишемическая энцефалопатия.
Дополнительные обследования
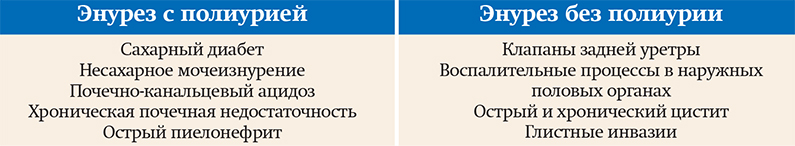
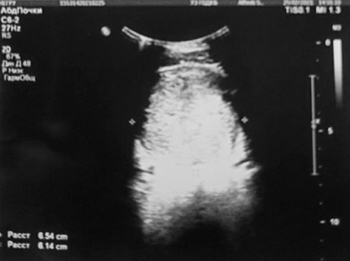
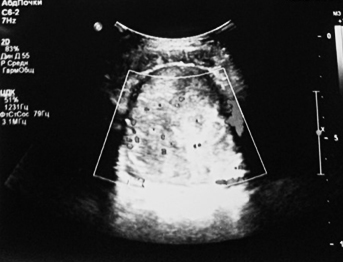
УЗИ почек и надпочечников: УЗ-картина объемного образования мочевого пузыря, забрюшинного пространства (гематома (?) опухоль (?) абсцесс (?)) (см. рис. 2);
Рисунок 2. Результаты УЗИ почек и надпочечников.
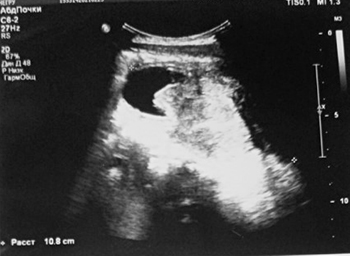
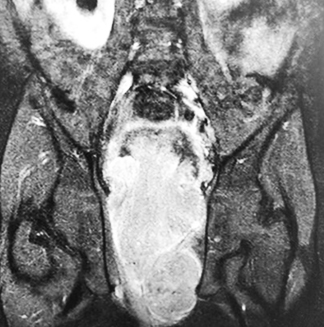
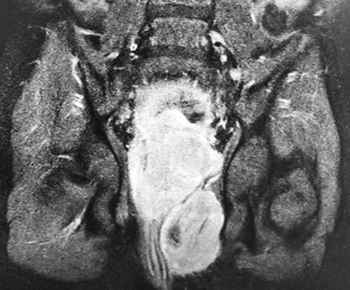
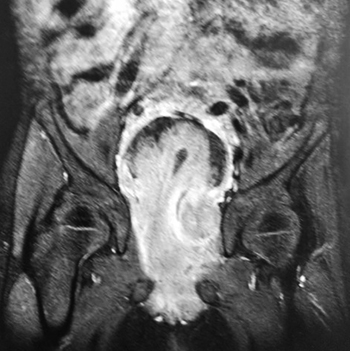
МРТ таза: новообразование больших размеров. МР-картина больше в пользу рабдомиосаркомы, исходящей из предстательной железы с инвазией мочевого пузыря.
Вторичный двусторонний уретерогидронефроз. Состояние после цистостомии (см. рис. 3).
Рисунок 3. Результаты МРТ таза.
 Заключительный диагноз
Заключительный диагноз
Основной: объемное образование полости таза больших размеров со сдавлением органов малого таза (рабдомиосаркома).
Осложнения основного: вторичный гидронефроз. Задняя ишемическая энцефалопатия с наличием ишемических очагов в затылочных долях с двух сторон различной давности, пароксизмальных состояний в виде фокальных немоторных с нарушением сознания приступов на резидуально-органическом фоне (признаки смешанной гидроцефалии).
Сопутствующие диагнозы: носитель цистостомы. Мягкая лейкоплакия слизистой оболочки рта.
Ребенок переведен в профильное отделение РНПЦ детской хирургии. От хирургического лечения мама отказалась. В настоящее время мальчик находится на паллиативном лечении.
Заключение
Представленный клинический случай демонстрирует тесную взаимосвязь всех систем организма и взаимодействие патологических процессов с синдромом отягощения и переходом. Такой подход диктует необходимость совместного ведения пациента врачами различных специальностей, что позволяет уточнить диагноз и сократить время для достижения результата.