Первичные опухоли сердца — как доброкачественные, так и злокачественные — встречаются довольно редко. По данным мировой статистики, их предполагаемая распространенность составляет всего 0,02–0,3 %. Одна из самых редких среди них — гемангиома в сердце. В мировой научной литературе описаны лишь несколько десятков таких случаев из практики кардиохирургов, причем большинство у женщин в возрастной группе 30–60 лет, с выставлением заключительного диагноза по данным аутопсии.
Зная эту информацию, нетрудно представить, насколько неожиданным и неординарным является, во-первых, обнаружение первичной опухоли в сердце у подростка, во-вторых, оперативное вмешательство по удалению гемангиомы такой локализации. В РНПЦ детской хирургии за все время работы было 2 таких пациента. И самое удивительное, что они поступили с разницей в 3 недели. У обоих гемангиома локализовалась в левом желудочке, оба успешно прооперированы в экстренном порядке. Это произошло в самом начале пандемии, в феврале-марте 2020 года.
 Об уникальных клинических случаях рассказал заведующий отделением детской кардиохирургии № 2, кандидат мед. наук Александр Горустович.
Об уникальных клинических случаях рассказал заведующий отделением детской кардиохирургии № 2, кандидат мед. наук Александр Горустович.
Александр Васильевич, какой клинической симптоматикой сопровождается новообразование в сердце?
Клинические проявления различаются в зависимости от вида опухоли, ее локализации, размера, скорости роста. Если опухоль в сердце небольшого размера, не затрагивает клапаны, то она не влияет на кровоток, протекает бессимптомно и не вызывает никаких жалоб со стороны пациента. Поэтому в большинстве случаев такие объемные новообразования становятся случайной находкой.
Например, при прохождении углубленного медосмотра, включающего УЗИ сердца. Согласно статистике, 75–80 % опухолей в сердце приходится на доброкачественные, 20–25 % — на злокачественные. Но в случае злокачественных это, как правило, метастазы, и у пациента ранее уже установлен онкологический диагноз, хотя первичные злокачественные опухоли в сердце тоже иногда встречаются.
Разумеется, когда новообразование растет и нарушает гемодинамику, начинаются клинические проявления, но они неспецифичны, то есть обычные жалобы, как при сердечно-сосудистой патологии: одышка, дискомфорт в области грудной клетки и другие признаки сердечной недостаточности. Дальнейший рост опухоли, независимо от того, доброкачественная она либо злокачественная, может значительно изменить работу сердца и привести к жизнеугрожающим осложнениям.
Как были обнаружены опухоли у этих двух конкретных пациентов?
Оба пациента — подростки мужского пола, одному 17 лет, второму 15. Первый из них активно занимался волейболом. Жалоб не предъявлял, однако при прохождении медосмотра и выполнении ЭКГ была выявлена синусовая брадикардия, частота сердечных сокращений составляла 44 удара в минуту. Это стало поводом для УЗИ сердца. Выявлено объемное образование (около 1 см) практически в самой верхушке левого желудочка. Пациент направлен в наш центр с предварительным диагнозом: объемное образование, возможно, тромб.
Второй подросток наблюдался в детской поликлинике по поводу небольшой аномалии — открытого овального окна. В рамках прохождения врачебной комиссии для военкомата было выполнено УЗИ сердца. В средней трети левого желудочка определялось объемное образование до 2 см, предварительный диагноз: объемное образование, вероятно, миксома.
Пациенты были направлены в наш центр для детального обследования и определения тактики их дальнейшего лечения. В итоге были приняты решения о выполнении хирургических вмешательств и удалении опухолей.
Какие дополнительные обследования применялись?
Важную роль в диагностике любой сердечной патологии и предоперационном скрининге играет визуализация. Наш центр оснащен хорошими аппаратами УЗИ, в том числе экспертного класса, что позволяет получать высокое качество изображения анатомических структур и функционального состояния миокарда, клапанного аппарата, магистральных сосудов и полостей сердца. Трансторакальная эхокардиография является самым доступным, неинвазивным и информативным методом оценки объемных образований.
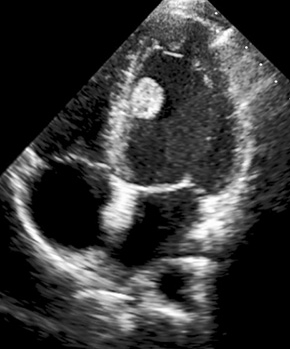 При проведении трансторакальной эхокардиографии мы получили информацию о размерах и форме опухоли, ее связи с окружающими структурами, возможности хирургической резекции в каждом конкретном случае. Принципиальным был и ответ на вопрос, первичная ли опухоль, так как это абсолютно меняет тактику лечения.
При проведении трансторакальной эхокардиографии мы получили информацию о размерах и форме опухоли, ее связи с окружающими структурами, возможности хирургической резекции в каждом конкретном случае. Принципиальным был и ответ на вопрос, первичная ли опухоль, так как это абсолютно меняет тактику лечения.
Особенно у второго ребенка, потому что, со слов мамы, у него больше года отмечалась субфебрильная температура до 37,2 °C. Проведены консультации онколога, лабораторные исследования. При этом ни маркеров воспаления, ни онкомаркеров выявлено не было, лимфоузлы не увеличены, других объемных образований не обнаружено.
А в чем основная опасность доброкачественных опухолей такой локализации? Почему приняли решение экстренно оперировать пациентов?
Во-первых, четко ответить на вопрос о виде опухоли и ее доброкачественности мы можем только после удаления патологического новообразования и иммуногистохимического исследования удаленного образца. Проведение предоперационной биопсии в сердце — сомнительный вариант, несущий серьезные риски и диссеминацию опухолевых клеток по всему организму.
Во-вторых, понятие «доброкачественная» говорит лишь о том, что опухоль не дает метастазов, но она сама по себе может расти до любых размеров, заполнять полости сердца, нарушать работу клапанов, приводить к осложнениям вплоть до летального исхода.
По статистике, среди доброкачественных опухолей сердца 50 % приходится на миксомы, 20 % — папиллярные эластомы, 15–20 % — липомы, оставшиеся 10–15 % — другие редкие виды. Наиболее редкой является гемангиома с частотой встречаемости 2,8 % (в общем числе доброкачественных опухолей сердца).
Понятно, что в первую очередь можно было заподозрить миксому, а эта опухоль имеет высокий риск фрагментации и эмболии. Оторвавшиеся от опухоли кусочки попадают в кровоток, могут закупорить коронарные артерии и стать причиной инфаркта, второй вариант более частый — попадание в бассейн сонной артерии и брахицефальное русло, что приведет к инсульту. Мелкие фрагменты могут пройти подключичную артерию и закупорить артерии конечностей, попасть в печень, почки. Еще одно опасное осложнение, когда опухоль в процессе роста затрагивает проводящие пути, вызывает аритмию и может стать причиной внезапной остановки сердца.
Нахождение опухоли в левом желудочке — весьма опасная локализация, потому что здесь большое давление 120 мм рт. ст. и системный клапан. Когда появились новообразования и как быстро они росли, мы не знали. У второго пациента визуализировалось эхопозитивное округлое образование размерами 18 ×16 мм, прикрепленное к межжелудочковой перегородке на границе средней и нижней трети. Опухоль была на ножке и флотировала при систолическом сокращении, что создавало большой риск ее отрыва либо фрагментации. В такой ситуации нельзя просто наблюдать, это прямое показание к экстренному вмешательству.
В чем заключались основные сложности определения хирургической тактики?
Первичные опухоли сердца встречаются редко, примерно до 0,3 % от общего числа хирургических вмешательств на открытом сердце в мире. Поэтому общепринятой тактики по их резекции до сих пор нет, она варьирует в зависимости от локализации опухоли. Особым предметом дискуссий является хирургический доступ к опухоли в левом желудочке.
Мы изучили массу литературы, пытаясь найти способ извлечения опухоли без разрезания левого желудочка. Исходили из основного постулата: хирургический доступ должен при минимальных манипуляциях с опухолью обеспечивать адекватную возможность полной резекции, позволять провести достаточную ревизию, быть безопасным и эффективным. Решили использовать торакоскопическую технику и доступ к левому желудочку через левое предсердие и митральный клапан.
Оперативные вмешательства прошли на открытом сердце в условиях искусственного кровообращения. Такое условие необходимо, чтобы избежать попада- ния фрагментов опухоли в процессе удаления в кровяное русло. Время остановки сердца у первого пациента составило 37 минут. Опухоль находилась в неудобном для хирургических манипуляций месте — глубоко в верхушке левого желудочка среди трабекул. Работали под микроскопом с увеличением в 3,5 раза, применяли торакоскопическую технику для того, чтобы в процессе операции сделать визуализацию всего сердца, не пропустить вероятных других микроскопических опухолевых очагов и таким образом свести к минимуму возможный рецидив.
Время остановки сердца второго пациента составило 30 минут. Размеры опухоли у него были в 2 раза больше, но она находилась в более удобном месте. Обе операции завершились стандартно. У обоих пациентов самостоятельно восстановился сердечный ритм, каждый в стабильном состоянии был помещен в реанимацию, успешно экстубирован, на следующие сутки переведен в кардиохирургическое отделение, выписан на 12–14-е сутки.
После удаления любых опухолей неясного генеза и пациент, и хирург всегда с волнением ожидают результаты гистологического исследования…
У обоих пациентов подтвердилась доброкачественность удаленных новообразований. И это был не самый распространенный для локализации в сердце вид опухоли — миксома, как мы предполагали изначально, а наоборот самый редкий — капиллярная гемангиома. Но все наши действия и решение о резекции опухоли оказались абсолютно верными, так как лечением первой линии для гемангиом в сердце является радикальное хирургическое удаление. Достоверных научных исследований, доказывающих эффективность лучевой и кортикостероидной терапии, бета-блокаторов, VEGF-терапии при первичной гемангиоме в сердце нет.
С момента операцийпрошло уже 2 года. Как чувствуют себя пациенты? Есть ли у них какие-то ограничения по физической нагрузке?
На контрольных осмотрах (1 раз в год) по данным эхокардиографии объемных образований не обнаружено, то есть рецидивов опухолей нет. ЭКГ тоже хорошие — нет никаких признаков ишемии или нарушения ритма, сердечная сократимость в норме. Это говорит о том, что мы смогли обеспечить хирургический доступ без нарушения проводящих путей. Таким образом, у этих пациентов на данный момент нет никакой сердечной патологии и, соответственно, ограничений по физической нагрузке, они могут вести обычный образ жизни.
Наш опыт быстрого успешного удаления гемангиомы из левого желудочка без осложнений с благоприятным постоперационным периодом вызвал большой интерес среди коллег, детских кардиохирургов. Один клинический случай мы уже опубликовали в зарубежном научном специализированном издании, сейчас готовим к публикации второй.
Рисунок 2. Капиллярная гемангиома. Окраска гематоксилином и эозином, увеличение× 200 (А). Иммуногистохимическая окраска CD31, увеличение × 200 (В).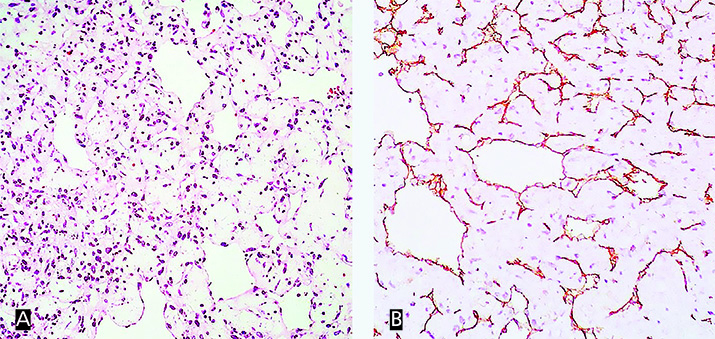 Гистологическое исследование. Удаленное образование представлено множеством сосудов капиллярного типа в соединительнотканной строме с выраженным миксоматозом. В большинстве участков капилляры сдавлены, в других — сосудистые полости с папилломатозными разрастаниями в просвете. В строме скудная лимфоидная инфильтрация.
Гистологическое исследование. Удаленное образование представлено множеством сосудов капиллярного типа в соединительнотканной строме с выраженным миксоматозом. В большинстве участков капилляры сдавлены, в других — сосудистые полости с папилломатозными разрастаниями в просвете. В строме скудная лимфоидная инфильтрация.
При иммуногистохимическом исследовании выявлено позитивное окрашивание на CD31 (маркер эндотелия), негативное окрашивание на D2-40 (маркер эндотелия лимфатических сосудов), негативное окрашивание на calretinin и S100 (для дифференциальной диагностики с миксомой).